Instead of being :
Barbara Tatham, EmCases Ep 145
medicine and then compassion,
it’s
medicine AND compassion
Medicine today is complex and there are lots of threats to our individual sanity […] if you concentrate on what’s wrong [about what we do] you’ll have lots of trouble , but if you concentrate on what’s right EM is a phenomenal field.
Jerome Hoffman, SGEM Xtra: Jerome Hoffman – Legend of Emergency Medicine
We get to help people every day . And not just one or two . Our NNT to change somebody’s experience of their illness and their fright is 1 (or close to 1). Almost everybody we can really help , and that’s far more than the number of people that “we save”. I think students are often attracted to EM because of “big procedures “ and “big serious illness”, but those get pretty routine pretty quickly , they are usually very easy and very algorithmic [i.e. Når du har nået til “lygtepælen” jf Gary Kleins analogi med streetlights and shadows i del 1b] , you take care of them , it’s not a big deal […] but what is important is how you talk to human beings and how you bind their anxiety:
Everyone who comes into [the ED] whether they have something very major or very minor thinks they are having an emergency , and they are scared . If you ever go to some place where you are not [don’t feel?] particularly welcome, you’re not comfortable […] we are comfortable in the ER and we sometimes forget that for the patients it is not a comfortable place (I.e with rules “don’t touch” , “don’t go there” etc) and they are there for a reason so they are already scared. We can change that so wonderfully . We can change their experience of this , and help them in powerful ways
Creating a culture [se gerne “the culture code” af Daniel Coyle] where we really care about what we are doing and where we get joy from each interaction – even the difficult ones – [and] where we get joy with the interaction with each other . It is phenomenal [talking about how the individual employee in the ED has such a huge impact on the care and work environment – exemplifying good and bad places / cultures ]

Medicinsk reduktionisme Vs holisme
Vi har i del 1a-1c talt primært om medicinsk reduktionisme (skolen der postulerer, at vi ved at bryde ting ned til deres del-elementer, kan lære mere om dem). Det er uden tvivl i medicin (og vidneskab) en vigtig filosofi, som at givet os enorm viden om, hvordan kroppen fungerer. Ikke destomindre virker det mere og mere som om, at kendskab til molekyler, receptorer og kaskader i kroppen, ikke altid translaterer til noget som er anvendeligt i klinisk hverdag. Kroppen er så kompleks (ikke mindst den poly-farmaci ramte og ældede krop), og så mange forskellige systemer interagerer på ukendte- og uoverskuelige måder, at vi som læger opfordres at se bio-psyko-socialt-(spirituelt) på patienten. Den modsatte disciplin af reduktionisme, er holisme. Holisme skal ikke forstås som meditation og pseudo-science (som ofte også “tagges” med dette koncept). I stedet menes den mere objektive definition af holisme, som kort kan skrives som “summen er mere end enkelt-elementerne”. Dette er vigtigt at forstå i medicin (som jeg i flere blogs har beskrevet, er ikke simpel, ikke kompliceret, men frem for alt komplex ). Konceptet om “emergence” knytter sig til holisme og kompleksitet
A key assumption of the holistic approach is that there are ‘emergent properties’ on the progression from a lower to a higher hierarchical level—things that cannot be explained by examining the component parts themselves
Beresford , Medical reductionism: lessons from the great philosophers
Når vi med andre ord forsøger at gå fra viden om en lille enkelt-del, så er det ifølge holisme næsten umuligt at forudsige, hvordan denne lille enkelte-del kommer til at have effekt i den store komplekse maskine, når alle elementer fungerer med hinanden.
Nu bliver det måske for langhåret. Men tænk på din hverdag:
Af uransagelige grunde er din ene patient med smerter og gigt, helt smertefri på NSAID bare en gang imellem, imens din anden patient er svært plaget, trods morfin behandling – samme diagnose (hele reduktionisme-“hvorfor stiller vi diagnoser, og er vi gået for langt”-diskussionen vil jeg ikke gå ind i, men lade jer selv starte hér med Allen Francis), samme alder, køn og alle øvrige reduktionistiske parametre du kunne tænkte dig (læs gerne bloggen om “smerte” for dybere svar på præcist dette spørgsmål)
Vi skal i denne del 2 og 3 forklare, hvorfor nogle mener, at op imod 80% af effekten af det vi laver (Wayne Jonas – se herunder), handler om compassion og “meaning response” (placebo), og hvordan vi kan høste disse effekter til at blive bedre læger for vores patienter (og have jobs som formentligt er mere glædesfulde- og med mindre risiko for burnout) – dette gælder ikke mindst i akutmodtagelsen!
Jeg vil komme ind på emner om
- Meaning response / placebo
- Compassionate Care
- Reducering af lidelse for akutte patienter
- Kommunikation
Og vise jer litteraturmængden – også indenfor akutmedicin – som findes på dette helt essentielle område for envher læge.
Fra nihilisme til pragmatisme og compassionate care
Argumenterne i del 1a-1c har ført mange (herunder mig selv) til et sted, hvor vi er ganske skeptiske og på nogle dage nærmest medicinske nihilister overfor det, der står i guidelines og den nye videnskab der udkommer. Medicinsk nihilisme er ikke noget nyt: I 1800-tallet blev homeopati et populært alternativ til konventionel medicin, fordi den konventionelle medicin var direkte farlig. Så var det bedre at få vand / ingenting, end at blive fx åreladet , for din forkølelse (kilde: wiki)
Nu siger jeg ikke, at jeg går ind for homeopati, men konceptet “less is more”, opstår særligt når det konventionelle medicin er værre end “ingenting”. Et sted vi på flere områder indenfor medicin, kan føle vi er ved at være på igen pga MMM (the medical misunderstanding mess)
Flere akutmedicinske oppinion papers har allerede hintet til dette, og følgende er hér anbefalet læsning
- Den australske forsker /akutmediciner G. Keijzers et al udgav i 2018 konceptet i en nødeskal: Deliberate Clinical intertia, som noget vi bør tænke meget mere på
- Fatovich et al: The inverted U curve and emergency medicine: Overdiagnosis and the law of unintended consequences
- Carpenter et al: Overtesting and the Downstream Consequences of Overtreatment: Implications of “Preventing Overdiagnosis” for Emergency Medicine
- Jerome Hoffman et al: Overdiagnosis of disease – a modern epidemic
- Jerome Hoffman et al: Don’t just do something, stand there
- Dorsett og Jerome Hoffman et al: Bringing value, balance and humanity to the emergency department: The Right Care Top 10 for emergency medicine (obs: Right Care Alliance sponseret)
- Jerome Hoffman et al: Intolerance of error and culture of blame drive medical excess (gratis fantastisk BMJ podcast findes til denne)
Bernard Lown påminder os dog om “less is more” selvfølgelig ikke altid er bedst
More is better, or less is better are improper catch phrases. The ultimate litmus is what is best for the uniquely individual patient
Bernad Lowns blog Essay 29: social responsibility of physicians
Nassim Taleb (økonom / matematiker og forfatter af incerto-bøgerne bl.a antifragile og black swan) tilføjer i denne tråd (og meget over i det samme som vi gennemgik i del 1b af denne blog), at
We should not take risks with near-healthy people; but we should take a lot more risks with those deemed in danger
Antifragile, Nassim Taleb
Nassim har konceptet med at man ikke bør investere i noget, der over lang tid har givet et mildt fordelagtigt afkast, da der formentligt venter en “black swan” på ulempesiden (for den ubevidste – unknown unknowns / uforudsigelig – bivirkning af meget større proportioner):
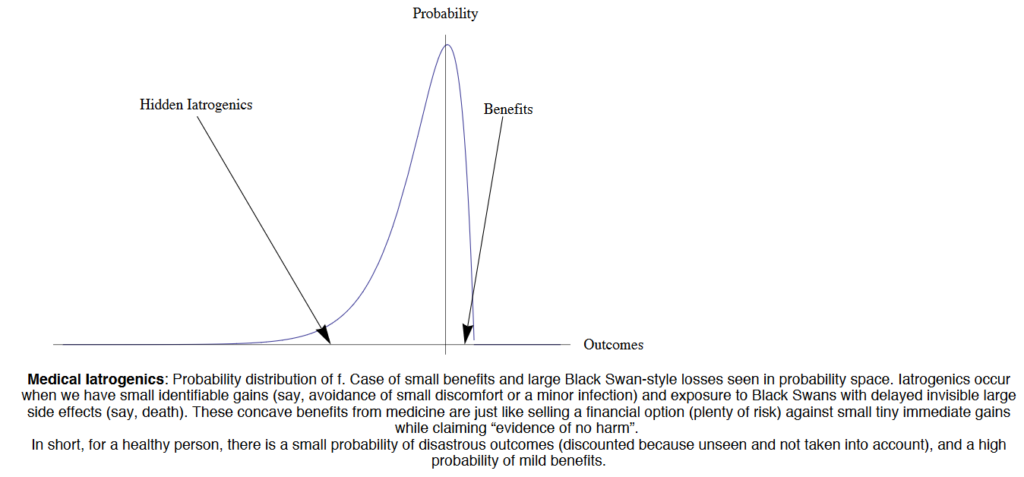
Oversat til medicin vil det ifølge min fortolkning betyde:
- Majoriten af milde tilfælde = less is more (wait and see / regression to the mean / time as a test, kommunikation, information, plan, Jerome Hoffmans “fiduciary” – se punkt 9 herunder)
- Majoriteten af svære tilfælde = more is more (aggressiv behandling, indlægning, observation, fokuseret farmakologi)
Men for alle handler det om en kontekst (der kan være elementer der gør, at milde tilfælde skal behandles aggressivt, og vice versa – Bernard Lown forklarer fx om en meget gammel mand med ene ben i graven, hvor han beslutter, der ikke skal gøres mere for ham, indtil han ser han har en 5 årig søn. Og balancen i behandlingen skifter), balance, shared decision making når muligt, og compassion. Ellers kan det være svært at skelne overstående fra hinanden
Vi skal med andre ord (for at anvende en graf som jeg mener er essentiel) få patienten fra “low value care”-delen af følgende graf, og så langt imod venstre som muligt
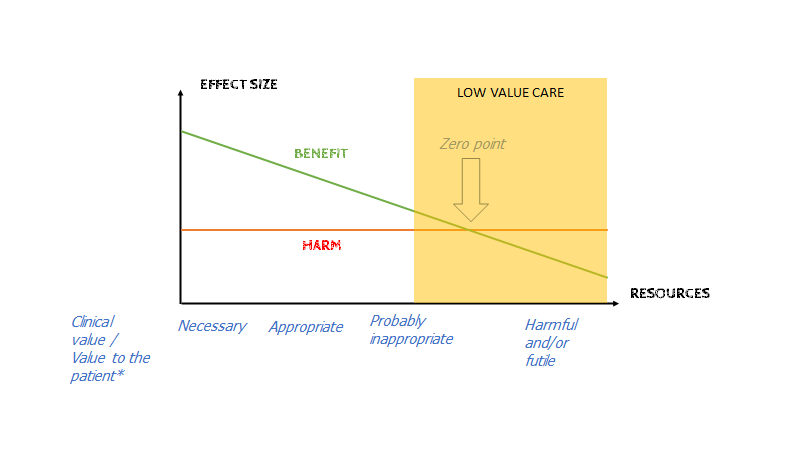
Dette har man nogle steder i FOAM valgt at kalde NNT = 1. Målet med det vi laver er , at gøre patienten bedre. Vi kan ALTID gøre patienten bedre når vi møder dem – men ikke igennem farmakologi nødvendigvis. Eller som en sibirsk læge fortalte Dr Lown, når han spurgte hende, hvad meningen var med medicin:
Every time a doctor sees a patient, the patient should feel better as a result
Unavngivet sibirsk læge – fra Bernard Lown, The Lost Art of Healing
Dette er ikke ensbetydende med at give patienten det de gerne vil have – men det vi som deres ekspert bedømmer er bedst for dem, i samarbejde med dem.
For majoriteten der får “less is more” vejen, kræves dog en investering for at de føler sig “lyttet til”, valideret og man har vurderet deres problem (ikke lig med chief complaint nødvendigvis – se punkt 2 herunder). Her kommer det vi skal tale om i resten af bloggen, compassionate care, ind i billedet, og hjælper med problemet, som John Mandrola mener er en af årsagerne til overdiagnostik, når vi fejler i denne kunst (the elephant in the brain). Patienterne må føle at de har “fået noget” (mandrola, elephant in the brain), og det skal vi (atter) blive bedre til at give dem
Opportunity cost og fascination af kvalitetsparametre
It’s something that am always advocating [the patient value pillar of EBM], that it’s not just about the litterature when we refer to evidence based medicine , and that I have an NNT = 1, because I treat patients one at a time and what I really care about is, how is this going to impact that person? and what do they care about ? And the only way I know what they value and what they would prefer is to ask them. And it’s amazing how rich that interaction can become if you just reach out and say “I don’t know , what do you think ?”
You’re the expert at you, I’m not and expert at you . I’m an expert at medicine . I know the literature and I have clinical experience , but I don’t have the experience of being you . So you have something very valuable to contribute , and I think between the two of us we’ll come up with a great plan on moving forward
Ken Milne, SGEM Xtra: Right, You’re Bloody Well Right, You’ve got the Bloody Right to Care, interview om Dorsett og Hoffman et al: Dorsett et al. Bringing value, balance and humanity to the emergency department: The Right Care Top 10 for emergency medicine
Vi har indtil videre primært talt om “evidens”-delen af EBM (selvom vi kort har berørt patient delen i fx risk litteracy delen). Vi forlader nu “best available evidence”-delen og går nu ind i “patient”-delen af EBM-triaden, og vil i mindre grad i resten af bloggen berøre de to andre (dog findes der evidens bag det jeg fortæller om kommunikation, og jeg anbefaler at man kigger på de links, jeg linker til, hvis man er interesseret)
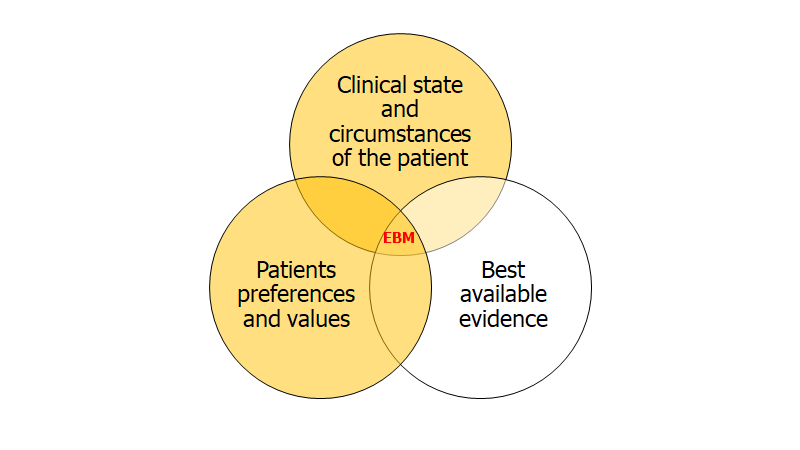
Jeg tegnede følgende menneskefigur i del 1a, og forklarede, at dette var en simplificering af det medicinske system, hvor vi særligt siden 80’erne har mistet hjertet

I min menneske-figur herover, har vi begået såkaldt opportunity cost.
We waste effort, money and time, collecting data and pursuing quality targets, so that we have less time to listen and we risk losing sight of the suffering human subject. And we risk destroying quality in our attempt to measure
Iona Heath, Arm in Arm with Righteousness
Vi har med andre ord i søgen efter udødelighed, og med en tiltagende effektiviserings- og teknologi-fikseret kultur overfokuseret på “hjernen”, og “fødderne” (handlingen), glemt hjertet, som ofte ikke går at måle så let. Men både David Sackett, ligesåvel som Bernard Lown og årtusinders tidligere generationer af læger er / var bevidste om, at uden hjertet, fungerer hjernen og fødderne ikke så godt (dette er grundstenen i EBM)
A doctor partakes of two cultures, the dominant one that of science, the second that of the art of healing, which is indispensable for the full success of the science. In time the domain of science will no doubt extend to include within the province more of what ails human beings. However it will never displace the art…The fundamental reality is that the soul is not encompassed by the brain. Medicine cannot abandon the healing of aching souls without diminishing its relevance for the human condition
Bernard Lown, The Lost Art Of Healing
Vi har tabt hjertet (eller aktivt negligeret det, fordi man ikke kan tjene penge på det så let), på vejen i de seneste 40-50 år. Og jeg vil være en lille stemme, der fortæller dig, at vi er nødt til at arbejde hårdt på at få det tilbage!
Our healthcare system is breaking down because the medical profession has been shifting its focus away from healing which begins with listening to the patient. The reason for this shift includes a romance with mindless technology, which is embraced in large measure as a means for maximizing income. Since it is uneconomic to spend much time with patients, diagnosis is performed by exclusion, which opens floodgates for endless tests and procedures . Malpractise suits should be viewed as mere pustules on the physiognomy of a sick health care system. They are not what ails medicine in the United states, they are the consequence. The medical care system will not be cured until the patient once again becomes central to the doctor’s agenda
Bernard Lown, The lost art of healing
Inden du tror denne blog er helt touchy-feely wizard-of-oz jagt efter hjertet og andre organer der måtte mangle, så vent lidt. Der findes faktisk ganske meget data fra veludførte studier omkring, hvorfor hjertet ikke bare er effektivt, at have med, men helt og aldeles essentielt for at gøre medicin mere tids-effektiv, mindre invasiv, mere sund for personalet der yder den til patienten (burnout) og med højere kvalitet for patienten (målbar- eller ej).
Jeg vil i Lars Lilholts ord forklare dig, at
…Det du savner er alt det du manger at gi’
Lars Lilholt, Pigen med den blå violin
The lost art of healing and compassion
Nu er du nok lidt skeptisk. GODT!
Compassionate Care is fluffy sounding but after reading the litterature … There is actually quite a lot of evidence that it affects outcomes
Anton Helman, Ep 145 EmCases
Vi skal være skeptiske. Overfor ALT jeg skriver (derfor jeg har referencer, som jeg anbefaler man kigger på), og særligt når jeg skriver, at dette hjerte, som vi mangler, er en “cure-all” gave til mennesket. Mirakel medicin som hjælper på alt, er noget vi forbinder med pseudoscience og “alternativ medicin”.
Vi husker alle det, den brilliante australske komiker, så rammende sammenfatter i den særdeles seværdige “Storm”
you know what they call alternative medicine that has been proved to work?
… Medicine
Tim minchin, Storm
Inden vi kommer for godt i gang, skal vi dog huske, hvor den medicinske videnskab eksisterer på et videnskabeligt spektrum:

Vi ligger mellem humanisme og hard-core science. Som den amerikanske læge og filosof Edmund Pelligrino sagde
[medicine is ]the most humane of sciences, the most empiric of arts, and the most scientific of humanitiesEdmund Pelligrino
Menneskekroppen med hjernen og sindet, og den psyko-socio-økonomiske kontekst symptomer opstår i, er så kompleks, at vi aldrig kan blive som hard-core science (som fx fysik). Vi kan ikke kaste en sten 100 gange, og forudsige dens rejse ud fra formler, som man kan i fysikken. Som Iona Heath hinter til, så arbejder vi med fugle, ikke sten – men når vi skal måle, og sætte folk i kasser og diagnose-grupper (som bliver bredere og bredere), så binder vi dem, og dermed ødelægger vi ofte muligheden for at gøre det vi i virkeligheden vil – at se mennesket, og hele det:
Systems engineer Paul Plsek compares throwing a stone with throwing a live bird. The trajectory of a stone can be calculated precisely using the laws of mechanics, and it is possible to ensure that the stone reaches a specified target. However, it is absolutely not possible to predict the outcome of throwing the live bird, even though, in truth, the same laws of physics govern the bird’s motion through the air. As Plsek points out, one solution would be to tie the bird’s wings, weight it with a rock and then throw it. This will make its trajectory nearly as predictable as that of the stone, but in the process the capability of the bird is completely destroyed. This seems very close to what happens when we try to measure the quality of healthcare using measures that ignore the presence of human subjects either as patients or as healthcare professionals.
Iona Heath, Arm in Arm with Righteousness
Eller som Allen Frances beskriver i Saving normal: Jo længere tid man tager om at stille en diagnose (medmindre åbenlys patologi foreligger), des bedre for patienten. I akutmedicin betyder det, at hvis patienten ikke har en farlig tilstand, og ingen anden tydelig årsag findes til deres symptom, så er det nok bedst at lade dem gå hjem og lade tiden være en test, i stedet for at vi skal forsøge at gætte os til at det nok er “muskuloskeletalt”.
Jeg husker på studiet, Dr Jerk Langer til en forelæsning sagde, at det som virker i alternativ medicin ikke er terapien , men terapeuten (placebo, tid til samtale , compassion , investering fra pts side etc)
For detaljer om “placebo effekten” (eller som Almen praksis forsker og tidligere leder for center for alternativ medicin i USA, Wayne Jonas, ønsker at vi ændrer navn til “the meaning response”), dyk med sund skepsis ind i følgende litteratur (Jonas 2002: Deconstructing the Placebo Effect and Finding the Meaning Response og Jonas, 2019: The Myth of the placebo response ) og video
Pusselbrikken som mangler i moderne medicin, og som lige nu for mange udfyldes af alternative medicin er hjertet: “compassion” (som vi på dansk vil kalde medfølelse – men som jeg fortsat helst kalder compassion, da den danske terminologi er mindre klar) og god kommunikation . På samme måde, søger mange “coaches” fordi psykiatrien patologiserer noget, som egentlig er normale “livsproblemer” / “rough and tumble of life”, hvor der er behov for fx psykoterapi eller samtaler (se fx “Saving Normal” af Allen Francis)
Men det behøver ikke være sådan. Det bør ikke være sådan
I have learned that few patients search for alternative therapies when physicians focus on healing as well as using the powerful scientific tools a their disposal.
Bearnard Lown, The Lost Art of Healing
Vil du vide mere om dette emne om medicins placering på det videnskabelige spektre, tjek fx “The lost art of healing” af Bernard Lown, Peilligrino og Tomasmas værker på området (har ej selv læst dem i fuld form, men blot resumeer og udklip), eller how doctors think” af Kathryn Mongomery. Et udklip af en forelæsning om bogen fortæller om denne rolle midt imellem kunst og videnskab som medicin har (kaldet “phronesis” (practical wisdom), men med elementer af både “techne” (art) og “epistime” (kombination af art og science) – for en længere filosofisk diskussion af dette tjek da fx T. Hoffmans gennemgang af dette):
Habitus, clinical judgement , phronesis…they all posses a kind of knowing that is not hypothetical-deductive …not “scientific knowing”, but never the less deserves the label rational . Those who possess this capacity in great measure , are often said to be wise . Why then , is medicine regarded by the media, by patients and by many physicians as a “science”? Why in medical education is it often presented that way , even though clinical education is strongly experiantal ? Learning by doing
Kathryn Mongomery, youtube forelæsning om “professionalism”
We could recognise the practical nature of clinical rationality and teach about it , but for some reason in medical education we accept the assumption that medicine – in the old fashion Newtonian sense – is a science
… this won’t change no matter what scientific advances are made . When our genomes are entirely sequenced and matched with every conceivable physical and mental disorder , medicine will still be a practise [not a science]
The attentive focus on the particular patient , that is the clinicians moral obligation , will continue to compel the excercise of practical reason , “phronesis”. This duty is at the heart of medicines ethos , it’s professionalism . It is this attentive focus that medical educators should invoke in new clinicians . Not with injunctions to be scientific , but with reminders and demonstrations of the ethics of practise
Our failure to recognise this practical rationality (I.e. phronesis as the core of medicin as opposed to science ), [and] our failure to study it , leaves us with a sterile scientistic view of the way physicians think and thus of the nature of their work . This has Ill effects for patients , for clinicians and for medicine in society . The current interest in professionalism aims to remedy these ails , but to succeed it needs to better understand the centrality to the profession of an interpretive clinical judgement
Hvad er compassionate care?
Igennem del 1a.c af denne blog har jeg forklaret, hvad problemet er med vores aktuelle tilstand af moderne medicin. Jeg har introduceret dig til konceptet NNT = 1 – formålet med at en patient går til lægen er, at de skal være helbredsmæssigt bedre stillet (ikke ensbetydende med, at de er mere “satisfied”) .
Jeg vil nu (endelig) begynde at forklare, hvad jeg synes er en af nøglerne til at kunne forsøge at opfylde NNT = 1 for din patient: Kommunikation og compassionate care
Jeg vil i det følgende forsøge at forklare (og måske inspirere) dig til at fokusere mere på kommunikation, og compassion i interaktionen med din patient i akutmodtagelsen.
Barbara Tatham
I’ve learned that people will forget what you said, people will forget what you did, but people will never forget how you made them feel
Maya Angelou
Før vi dykker ind i, hvordan du kan få hjertet med, og stærkt optimere din håndtering af dine patienter (og gøre dig selv gladere i processen), så vil jeg først stoppe og takke en person, jeg aldrig har mødt, men som forhåbentligt vil inspirere dig, som hun har inspireret mig. Alt det, der følger i denne blog, kan du også lytte til og høre med Barbaras egne ord om emnet (hvilket jeg anbefaler stærkt) i denne EmCases podcast hun lavede kort før sin alt for tidlige død. Æret være hendes minde.
https://emergencymedicinecases.com/physician-compassion-barbara-tatham/
Hvad er compassion?
Dette kan gøre mig forvirret, når jeg tænker over det. Ord som empati, medfølelse og sympati anvendes i det daglige sprog som hinandens erstatninger. Men der er en vigtig forskel, som vi skal definere:
Videon herunder er på 3min, og forklarer ganske godt forskellen mellem empati og sympati
Empati starter med stilhed og (aktiv) lytning, og starter aldrig med “…i det mindste” eller “op med humøret”. Hvis din patients liv er i ruiner, så er det, som Liz Crowe beskriver “at sidde i ruinerne sammen med dem“. Eller som Bent Falk beskriver i “at være der hvor du er”, at ikke forsøge at løse et problem, som er uløseligt – forsøger du det, så har patienten to problemer: deres originale problem, men nu også en læge, der ikke kan håndtere situationen. Empati er som det illustreres i videoen herover, at kravle ned i det hul patienten befinder sig i, for en kort stund, og anskue verdnen med dem. Sympati, derimod, er at blive ude af hullet, og anskue problemet oppefra med betragtende kommentarer som “…det ser godt nok skidt ud, det kan jeg godt se” eller “…i det mindste var det kun den ene fod!”
Det vi som patienter ønsker af vores plejere er derfor empati
Compassion er skridtet videre end empati. Som Barbara Tatham beskriver
Compassion is more than just empathy. It is an emotional response to another’s pain or suffering that involves a desire to help. It requires a desire to take action to relieve suffering.
Barbara Tatham, EmCases Ep 145: Physician Compassion – The Barbara Tatham Memorial Podcast
Dalai Lamas amerikanske læge, Barry Kerzin, siger følgende om compassionate care
We’re much more prone to go along the path to burnout if we practice empathy rather than compassion
[definition af compassion ud fra empati]: Compassion is almost as if we take a half step emotionally back from empathy (from being too close to the person suffering). By taking a half step back emotionally it allows us to see more cause we are less emotionally involved . Our heart is still open… [though] by having greater perspective it allows us to make better decisions on how to reduce the suffering for that patient , how to be more effective with our treatment
[definition af compassion]: the wish and the action (when we’re able) to reduce or eliminate pain or sufferingBarry Kerzin, Rob Ormans Stimulus Podcast Ep 31
Du får måske deja-vu følelser nu, og det er fordi jeg allerede har talt om aspekter af compassion eller mangel på samme i akutmodtagelsen fx i denne blog: Kommunikation del 1 (Det følgende bygger ovenpå denne blogserie om kommunikation, og kan (bør) læses som supplement)
Compassion er med andre ord
Hjertet i kombination med fødderne (handling) (fra min menneske-figur herover).
Eller jeg plejer at sætte det på formel:
½ empati (half step back) + ½ genuint udtrykt ønske om at hjælpe / handling / at få patienten til næste step = compassionate care
Compassion (def): being sensitive to the suffering of others and showing a commitment to relieve it
Isabelle Doohan, Surviving a Major Buscrash
Handling behøver dog ikke være andet, end at validere patienten (som vi skal komme ind på), men vigtigt er, at man genuint har et ønske om at ville hjælpe.
Jeg kan mærke, du måske ikke er overbevist helt endnu. Hvorfor skulle du gøre det? Det er der da ikke tid til på en akutmodagelse
Tja…mit argument er, at hvis vi vil gøre noget ved flere af vores problemer på akutmodtagelsen, så er der ikke tid til at lade være.
Giv mig 15 grunde til hvorfor jeg skulle være compassionate / god kommunikator?
Lad mig prøve at komme ind på nogle af mine favorit-emner i akutmedicin, human factors og decision making, og forklare, hvorfor kommunikation og compassionate care er blandt de aller vigtigste værktøjer vi har som akutmedicinere:
1: Tid investeret er tid sparet for dig og patienten
Vi kunne regne ud (da de på indvandre medicinsk afdeling ouh) blev bedt om at lave en cost-benefit analyse[…]at det sparede tid at bruge tid. Det der med at bruge tid på problemet sparer tid i det lange løb . Man stopper karussel / svingdørs / evigheds patienter når man begynder at bruge tid på dem (de får fokus, de får værktøjer , de forstår hvor de skal gå hen med problemerne så de ikke forstyrrer de forkerte ). Det sparer tid at bruge tid
Morten Sodemann, 2017 podcast med Line Gade om “sårbar? Det kan du selv være”
God- og compassionate kommunikation er en investering i samtalen, som giver et meget bedre afkast, end hvis du ikke udførte det. Grunden til at vi ikke udfører det, er bl.a. at “vi bliver målt på andre kvalitetsparametre”, eller “vi føler vi ikke har tid”. Tid og følelsen af ikke at have tid (time famine), er dog abstrakte begreber, som ofte kan nare os. Skynder vi os igennem noget, kan det ende med at tage meget længere tid, fordi det ikke bliver gjort ordentligt.
Formår vi at opøve compassionate care og god kommunikation ved vi, at vi ikke bruger mere tid, men vi formår at få patienten til at føle, at vi anvender mere tid med dem. Det vil sige, at minutterne faktisk bliver længere. Et simpelt eksempel på dette, er studierne om, hvordan patienten føler, at når vi sidder ned, spenderer vi længere tid med dem.
Dr Stephen Trzeciak (anæstesiolog) har skrevet bogen Compassionmics med sin kollega og akutlæge Dr Anthony mazzarelli (se video herunder), hvor de beskriver disse koncepter endnu dybere
Udover det, så er der helt andre aspekter af at investere i god kommunikation og compassion: Du sparer ressourcer i form af at du mindsker sandsynligheden for at tests behøver bestilles (særligt billedediagnostik), og hastigheden hvormed du når til et punkt, hvor du kan træffe en beslutning (nu også sammen med patienten!, så det er mere sandsynligt at patienten er med på beslutnignen og planen, og er adherent til den)
Bernard Lown forklarer
Doctors focus on the chief complaint primarily because medical schools do not train students in the art of listening…another contributing factor is that probing beyond the chief complaint requires time, and time is money. Furthermore, the history provides soft data while a doctor craves solid facts. Yet the penchant to pursue technology is not solely driven for the hunger for certainty. To my mind another factor is that technology is regarded as an effective substitute for time
Bernard Lown, The lost art of healing
I am convinced that listening beyond the chief complaint is the most effective, quickest and least costly way to get to the bottom of most medical problems.
The time invested in obtaining a meticulous history is never ill spent. Careful history-taking actually saves time. The history provides the road map without it the journey is merely a shopping around at numerous garages for technological fixes. When detailed historical data are lacking, a doctor may be paralyzed into inaction or resort to improper therapeutic options
Faktisk vil du skabe MINDRE crowding, hvis du opøver dine kommunikationsevner. Se bare udsnittet hér fra det hørværdige EmCases Ep 129 om access block og crowding:

Barbara Tatham og Anton Helman beskriver det således
You spend a minute or two being compassionate and that will actually indirectly result in you ordering less tests and referring less patients and that actually makes things MORE effecient , potentially”
Barbara Tathamn and Anton Helman, EmCases Ep 145
Especially effective communication results in shorter more efficient visit
The more effective communication you have , the less tests you order and the more time you save in the ed
Practising compassionate care led to decreased excess use of the medical system, decreaef tests , decreased referreal to services and all of these would lead to decreased costs of the medical system
Træerne vokser dog i akutmodtagelses-settingen ikke ind i himlen. Alle patienterne er vores patienter, og der findes en balance imellem at bruge for lidt tid, og for meget tid på én patient, så andre patienter lider (se gerne denne geniale artikel fra Campell et al, 2004).
De australske akutmedicinere og professorer Dr Fatovich og Dr Keijzers, skriver i deres artikler “the time paradox of emergency medicine” og “don’t just stand there, do something”, om “goldilock” zonen for kommunikation i form af den “inverterede u-kurve” illustreret herunder. Husk dog, at langt oftest eksisterer vi i moderne medicin langt imod venstre, og vi vil blive langt mere effektive såfremt vi investerede mere tid
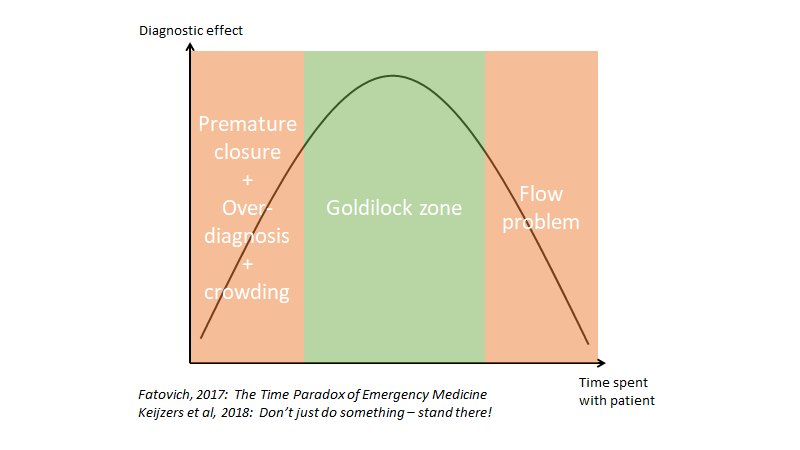
Og en sidste ting om tid: Jeg synes det er paternalistisk af systemet, at mene, at den patients tid jeg har foran mig, ikke er værd at investere i (hvilket er det, der gøres når vi måler på tidsgrænser som kvalitetsparametre – det er det vi måles på, og straffes på, hvis vi ikke lever op til). Så længe jeg lever op til mit hopsitals tidsgrænse, så er det ligemeget, hvad der sker med patienten. Essenesen er denne: 10 min ekstra spenderet med min patient (om det er information; beskrivelse af en plan eller samtale der reducerer deres angst), således at de ikke behøver komme tilbage, er formentlig flere timer sparet- og mange lægebesøg sparet i systemet for den patient. Den slags måles der dog ikke på, mig bekendt.
Offering presence and compassion in a care encounter takes little time. There is no dichotomy between technically advanced medicine and human values; they are compatible, complementary, and both necessary
Isabelle Doohan, Surviving a Major Buscrash
2: sænker risiko for klager
In a day where we are all litigation adverse it may as easy as working towards having compassionate Care in your practise to avoid litigation
Barbara Tatham, EmCases Ep 145
Det er vel-studeret at patienter måler sin læges kvalitet på kommunikation- ikke nødvendigvis faglig kompetence (fordi de har svært ved at vurdere dette). Det er desuden vel-studeret, at god kommunikation mindsker risikoen for klagesager. I podcasten nævnes fx et stude fra den canadiske organisation der tager sig af lægers klagesager i Canada. Man randomiserede patienter til at se to vidoer af en læge-patient interaktion med den forskel, at i den ene var der få empatiske statements (i form af verbalisering og anerkendelse af patienten som ekspert i egen tilstand / krop i.e “du er kommet her for en årsag”), og den anden uden. Uden overraskelse, var gruppen der så interaktionen med empatiske statements meget mindre fristede til at sagsøge / klage, såfremt en fejl var sket.
The doctor, time constrained by the clock, may have only twenty minutes for a visit. Questioning therefore focuses on the chief complaint, which commonly has little to do with the real reason for a patient’s visit . The physical examination is as cursory as the history-taking and is concentrated on the area where the imagined. Such brief and often frustrating encounters cannot address a patient’s deeply felt problems; at most they may temporarily satisfy an immediate complaint. When history-taking is given short shrift, the doctor is likely to be lost in a sea of dire possibilities, warranting a diversity of technological interventions. In contrast a careful history, a thorough physical examination and a few simple routine tests provide about 85% of the basic information required for the correct diagnosis.
The fear of litigation and the lack of thoroughness during the initial encounter encourage testing and invasive procedures. The logic is that if all diagnostic options are covered, accusations of negligence can easily be refuted in a court of law. This kind of defensive medicine is the basis for minor problems receiving comprehensive workups[…]It is ironic that the quest for avoiding litigation sets the very stage for the legal entrapments it aims to avert. In the best of all possible worlds, any procedure used on a patient should carry minimum unavoidable incidence of complications. No procedure is completely safe[…]Also, a single test is rarely single, often leading to additional tests to confirm the original result, thereby multiplying the chances for adverse reactions
Bernard Lown, The Lost art of healing
3: Mindre fejldiagnostik – Every patient tells a story
…by attempting to achieve a sense of certainty too soon, we risk premature closure in our decision-making process, thereby allowing our hidden assumptions and unconscious biases to have more weight than they should, with increased potential for diagnostic error
Arabella Simpkins, 2016: Tolerating Uncertainty – the next medical revolution

Without context, we cannot reliably make sense of data, particularly in complex settings. The notion of favoring logic and statistics over intuition leads to overthinking. It pretends that we can make sense of facts without taking context into account
Gary Klein, Streetlights and Shadows
Patienten kommer altid til læge fordi de har et problem. Vi kan se problemet som patienten vil addressere, som et endnu ikke malet, maleri

Lægen kan ikke alene male dette maleri. Patienten kan ikke alene male dette maleri. Maleriet males i mødet mellem to eksperter: Lægen som den medicinske ekspert, og patienten som ekspert i egen krop (det er vigtigt at denne “patientens ekspertise i egen krop” værdsættes og respekteres under samtalen). Der er dog ikke fuld lighed / balance i forholdet (patienten vil gerne have noget fra lægen – og ikke omvendt), hvorfor patienten som udgangspunkt ikke har magten i forholdet. Det er ekstremt vigtigt, at skabe tryghed og “psykologisk sikkerhed” for patienten, så de føler, at de kan spørge om det, de behøver (lidt som når du i ABCDE situationer behøver input fra dit team, og er nødt til at skabe psykologisk sikkerhed, eller når du behøver feedback fra andre, og skal skabe et ikke-toksisk miljø at tale om fejl i) – som jeg vil komme ind på senere, skabes dette hovedsageligt ved non-verbal kommunikation (sid ned, vær i patientens øjenhøjde etc).
After preliminary introductions when encountering a new patient, the doctor is taught to focus on the chief complaint, namely, what brings the patient to the doctor. Unfortunately the chief complaint may not be what bothers the patient and may have little to do with the underlying problem
Bernard Lown, The lost art of healing
Billedet males mest effektivt ved at skabe psykologisk sikkerhed (bl.a gennem compassion), og skabe plads til at patienten kan fortælle sin historie ved at starte med et åbent spørgsmål (“Tragten”-samtale modelleN), og derefter lytte atkivt (husk: uden at tænke over næste spørgsmål, men helt- og aldeles forsøge at forstå, hvad patienten siger) uden at afbryde (men gerne “nudge” for at åbne historien op). Dette sænker risikoen for at lægen begår premature closure– og er i sine affektive bias’ vold, ved at antage, at han /hun ved hvad patientens problem er ud fra chief complaint (obs: ved akut kritisk syge patienter kan dette være tydeligt, men selv da, vil der være risiko med pre-mature closure). Man får dermed oftest et mere sammenhængende billede, med svar på spørgsmål, som man ikke havde tænkt at spørge om (fx at CO forgiftning var en mistanke).
Taler vi “kvalitet af information” vi får fra patienten, så er spontant opnåede oplysninger mere værd, end ledende / primede spørgsmål. Ofte fører det os på vildspor, hvis vi ikke er tålmodigt lyttende – præcist som hvis du bestiller en forkert test, så vil det at afbryde patienten med et snævert spørgsmål efter få sekunder, øge risikoen for at føre dig på forkert spor. Et eksempel er Dr Geraint Fullers hovedpine-eksempel herunder. Vi ved at “ortostatisk hovedpine” er et rødt flag for øget ICP – men spørger vi ledende efter dette, så vil mange kunne sige ja, selvom det ikke er en dominerende feature i deres hovedpine. Og det vil lede os i forkert retning, og ultimativt ud i overdiagnostik-, overbehandling-, og potentielt misse den egentlige pointe med patientens besøg, fordi vi nu er optaget med at udrede øget ICP med MR og LP (se fx Geraint Fullers eksempel med spændingshovedpine herunder)

Når vi har stillet et åbent spørgsmål, og patienten fortæller frit, så varer den ofte 30 sek til 2-3 minutter. Når patientens historie er færdig, såfremt vi har lyttet aktivt (med alle sanser) vil du have et billede som fx ser sådan ud
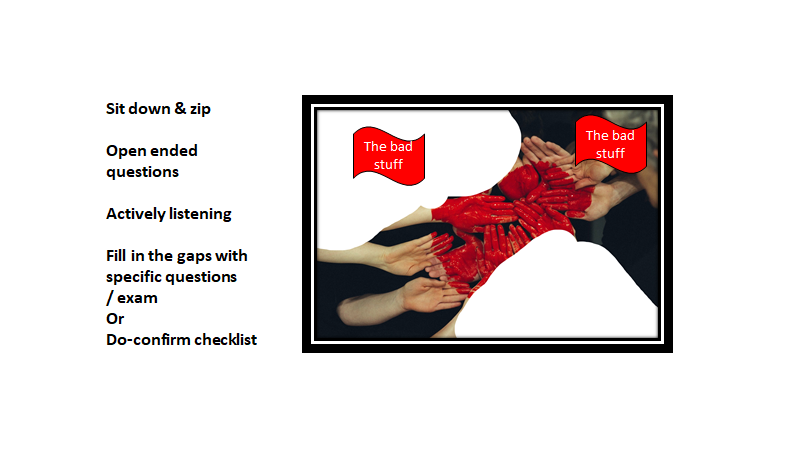
Man kan først nu med specifikke spørgsmål og undersøgelser (evt parakliniske), dække hullerne i historien (billedet), ud fra din liste i hovedet af “mest sandsynlige” og “mest farlige” diagnoser, vi skal udelukke.

Bemærk, at vi i akutmedicin primært er interesseret i “the bad stuff” (tidskritiske tilstande eller relevante ikke-tidskritiske tilstande, som kan hjælpe med at usandsynliggøre det tidskritiske). Således behøver vi med vores specifikke spørgsmål / udredning ikke få “hele billedet”, men blot for at afdække “the bad stuff”.
Gør vi ikke som forskrevet, vil vi risikere at stille primede (ledende) spørgsmål for tidligt, og risikere confirmation bias og premature closure. Desuden vil dette være en langt mere ineffektiv måde at få historien på, da billedet kommer til at være “skudhuller”, som kan være mere eller mindre sammenhængende:
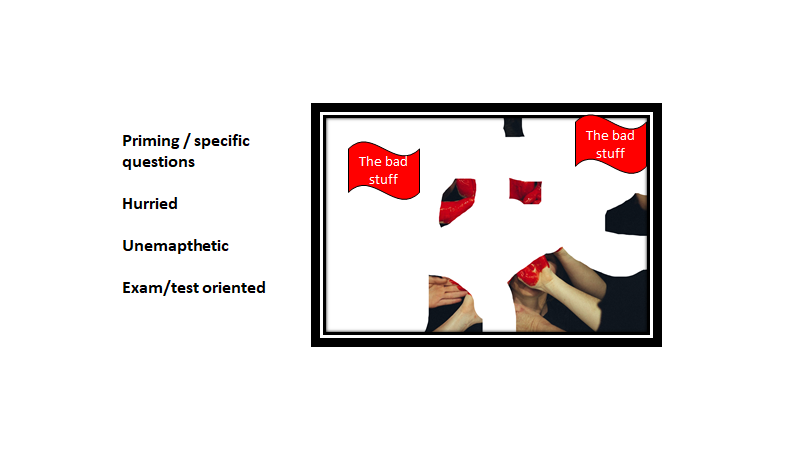
When history-taking is given short shrift, the doctor is likely to be lost in a sea of dire possibilities, warranting a diversity of technological interventions. In contrast a careful history, a thorough physical examination and a few simple routine tests provide about 85% of the basic information required for the correct diagnosis.
Bernard Lown, The lost art of healing
Priming questions: Conscious deliberation presses us to view the world through a keyhole – the limitation of attention – and what gets missed by this keyhole view? . Often we fail to notice the context. We happily flag three or four variables and think systematically about these, ignoring the background of what is going on. But when we tell stories, we tend to capture much of the context – that’s the whole idea of a story, to embed facts within contexts. If we try to think about facts without the story (the context) we risk overthinking. It is very easy to miss what is really going on by attending just to the facts
Gary Klein, Streetlights and Shadows
Til tider undgår man historien helt, og undersøger hurtigt eller bestiller blot tests (dvs uden at bedømme den altafgørende præ-test sandsynlighed). Er patientens problem, og chief complaint ene og samme, kan denne taktik fungere. Men som vi ved, er dette sjældent tilfældet (særligt ikke i “åbne akutmodtagelser” uden visitation fra vagtlæge, som patienten, der indkommer via 1813 eller med ambulance uden henvisning, eller som i resten af verdnen og i Sverige, hvor jeg arbejder)
Har vi ikke givet patienten plads til at fortælle sin historie, vil patienten da ofte sidde tilbage med sit problem (jf den tomme ramme herover, med nyttesløse tests, der hvor billedet skulle være blevet malet) og søge igen dagen efter, fordi maleriet kun delvist- eller ikke overhoved blev addresseret…Men forhåbentligt var der ingen “bad stuff” indenfor den ramme:
I am persuaded that a majority of prescriptions intended to alleviate chief complaints are largely irrelevant. This may be a reason so many prescribed drugs prove ineffectual and is no doubt a major factor in medical costs. A patient with an unaddressed problem keeps searching for an answer and goes medicine-shopping. The many drugs prescribed for chief complaints often cause side-effects. In desperation patients acquiesce to costly and invasive procedures
Bernard Lown, The lost art of healing
Det er med andre ord lidt som et bobslæde-løb. Har du fokus i starten, vil du vinde den tid i slutningen.

Eller som Gary Klein beskriver i quoten herover – så handler det meste om at forstå konteksten som patientens symptom præsenterer sig i.
Tag fx dyspnø patienten
“Kassen” eller “chief complaint” som vi kalder “dyspnø”, er i virkeligheden noget der er fortolkningsbart og heterogent, selvom vi desværre ofte går i fælden at tro, at det er en homogen tilstand. Jeg har selv været med til at skrive et kapitel i en lærerbog, der hedder “dyspnø”, og beskriver hér hvordan udredningen i akutafdelingen skal foregå. Den åbenlyst dyspnøiske patient med desaturation er én ting. Men for de fleste andre patienter man ser, da er det vigtigere at forstå, hvad der menes med “dyspnø” – noget der alene kan opnås igennem historien og forståelse af konteksten. Gør vi ikke det, risikerer vi, at anvende fx PERC og WELLS score på alle patienter med “chief complaint: dyspnø”, hvilket vil lede til overdiagnostik og overbehandling.
Der findes med andre ord et skridt FØR vi anvender os af kliniske værtøjer – og det er, at bedømme, om patienten overhoved bør udredes. Om det de beskriver, lever op til vores personlige “Illness script” for tilstanden “Lungeemboli” (i dette tilfælde). Gør den ikke det, så skal vi aldrig gå videre med Wells og PERC.
4: Improves patient outcomes
Attentive history-taking does more than add details. It is the most important aspect of doctoring. While obtaining a history takes time, no time is more productively spent. Ultimately it lays the foundation for a human relationship between patient and doctor based on mutual respect. The time invested is but a small sacrifice for curing as well as healing
Bernard Lown, The lost art of healing
Kunne compassion / god kommunikation sælges, var det et af de mest solgte præparater i verden.
Udover den fordel at diagnostikken bliver bedre med god kommunkation og compassion (og derfor behandlingen mere præcis), så har compassionate care, en egen effekt på vigtige patient outcomes:
Compassion can reduce pain, improve healing as well as recovery time…can help alleviate depression and anxiety…(from RCT : increase likelihood of bloodsugar control and decrease risk of complications ), and I’m surgery: less anxious, easier sedation , lesseb need for opioids, shorter hospital stay
Barbara Tatham, EmCases Ep 145
Flere ting kan forklare dette:
- Placebo- og choicebo effekt (i.e man holder sig i højere grad til terapier man selv har været med til at vælge)
- Øget compliance
- Terapien ved at blive lyttet til, og blive taget på alvor (angstreduktion etc): du og patienten kommer til at føle du har mere tid / anvender mer tid på dem
- Validering og normalisering af symptomerne
The patient has to understand that many discomforts stem not from disease, but from the rough-and-tumble of living. In our death-denying culture, individuals are grimly determined to purchase happiness at any cost. The sooner patients understand that doctors are not in the happiness-promoting business, the greater their likelihood of being helped.
The psychiatrist Viktor E. Frankl[…]proposed that there is such a reality as negative happiness; it is freedom from suffering. Competent doctors are more in their element in relieving suffering, than in purveying happiness[…]We also turn to medicine to repair what essentially are tears in the social fabric wrought by violence, economic oppression, class ostracism, racism, sexism, and a host of other factors. In a consumer culture, in which nearly everything is treated as an article of consumption, medicalization is the response to mounting social frustration. Dissatisfaction with one’s job or marriage or children or whit one’s lot in life, are not uncommonly somaticized. Most doctors do not have the time, patience, training or incentives to become involved in these societal quagmires, and their inattention leads patients to shop around for a quick fix.
Unless they encounter an empathetic physician who helps assuage symptoms, focus on the potential source of the problem and teaches them how to endure life’s constraints, these troubled people increasingly turn to alternative medicine, with many falling pray to charlatans
Bernard Lown, The lost art of healing
To heal requires a relationship marked by equality – a key element in a sound doctor-patient relationship – and reciprocal respect. This is not automatically granted, by either; it needs to be earned. Without respect a doctor cannot gain a patient’s trust[…] The patient desires to be known as a human being, not merely to be recognized as the outer wrappings for a disease. Only the patient is capable of widening the doctor’s focus to encompass the larger domain of the person who is ailing. Therein resides the art [of being a patient]
Bernard Lown, The lost art of healing
History taking is the most important aspect of doctoring. The time required is a small investment in curing and healing and a proper history is therapeutic in itself. Words are the most powerful tool a doctor possesses, but words, like a two-edged sword, can maim as well as heal.
Bernard Lown, The lost art of healing
Derudover får patienten mere af det, de egentlig kommer for (problem-sparing). Dette fører til
- Færre gen-besøg (absurditeten i, at vi ikke kan måle vigtigheden af “patientens tid i systemet”, i stedet for “patientens tid på din afdeling fx 4 timers reglen”. At du bruger ekstra 5-10 min på patienten, og de ikke kommer igen, sparer alle enorme mængder ressourcer)
- Bedre effekt af terapien der gives med videnskabeligt grundlag
- Bedre compliance
- Øget empowerment / selvkontrol og mindsket angst
- Mindre “low-value care” og overdiagnostik / overbehandling (som vi ved giver iatrogen skade)
For bare at nævne nogle få ting
5: Alle kan lære det / blive bedre
As you learn it compassionate care becomes easier and more natural. Instead of being medicine and then compassion it’s medicine AND compassion throughout all points of care
Barbara Tatham, EmCases Ep 145
Alt i medicin er ikke noget vi har fra start. Det er “skills”, som skal opøves, og hvor vi alle starter forskellige steder. Jeg køber argumente med, at du måske ikke er den bedste til kommunikation, eller at du aldrig kommer til at blive ligeså god som den eller den person.
Men alle kan blive bedre – og selv lidt compassion går langt!
Tænk på det som et tema, mere som et mål, der skal perfektioneres. Alt behøver ikke at være “compassionate”, men når der kommer en situation, hvor du kan vælge at være mere compassionate. Så prøv. Din patient og dine omgivelser vil mærke, at du prøver.
Alt for ofte i vestlig kultur, værdsætter vi kun resultatet – ikke ihærdighed og modet til at prøve dag efter dag, uden at lykkes. Jeg fortæller dig nu: det er det, at prøve (med genuin intention om at blive bedre / deliberate practise), der bør belønnes. Resultatet (at du er perfekt til al kommunikation), er et mål, men ikke ligeså vigtigt at belønne.
Reward attempting, not just results
6: Du overlever længere (wellness) / mindre burnout
When I connect with a patient emotionally and help them through a difficult time, I feel really good about it afterward
Anton Helman, EmCases Ep 145
At være compassionate gør dig gladere på jobbet (du ser ikke dine patienter som kasser – i.e “moving the meat”). Som Barbara Tatham beskriver
Doctors with higher empathy scores have higher job satisfaction and less burnout and studies show that connecting with make physicians happier and more fulfilled. The reverse association is also found to be true
Barbara Tatham, EmCases Ep 145
Disse studier er altid i risiko for selektions bias / healthy worker bias. Er det dem med empati-problem fra start, der burner out, eller er det burn out, der giver empati-problemer?
Der er formentlig tale om både-og. Vi ved at burnout er defineret ved bl.a depersonalisering – du ser patienten som en kasse – hvor du per definition ikke kan føle empati med patienten. Så empati-mangel er en del af burnout-spektret. Men Barbara Tatham nævner, at de, med mindre empati til at starte med, har større risiko for at bevæge sig nedad burnout-spektret. Husk compassion kan tillæres (også selvom det er “fake it till you make it”). I bogen “compassionomics”, beskriver en af lægerne om sine burnout symptomer, at de først forsvandt, da han begyndte at blive mere compassionate med sine patienter
The cure to burnout is perhaps not outside of care but at the point of care (dvs med patienten)
Compassionomics
Liz Crowe har altid pointeret, hvordan vi ikke skal se arbejdet som en pukkel og ensidigit negativt i burnout-debatten. Måske er dette løsningen på Liz crowes forespørgsel om at vi i stedet for bare at tale om burnout, er nødt til at gøre noget ved det.
Slutteligt kan god og empatisk kommunikation reducere vores usikkerhed og måske dermed burnout
Could our intolerance of uncertainty, in turn, be contributing to the accelerating rates of burnout and the rising cost of health care? For there is no doubt that absolute truth and certainty are hard to come by in clinical medicine.
Arabella Simpkins: Tolerating uncertainty – the next medical revolution
Se også: Brindley og Crowe et al, 2019: Psychological ‘burnout’ in healthcare professionals: Updating our understanding, and not making it worse


7: fungerer i alle situationer
Compassion behøver ikke være noget der tager særlig meget ekstra tid. Og den tid vi investerer, er ofte sparet (punkt 1). Men hvad med i situationer, hvor der måske ikke er noget tid at investere (fx Resus scenarier):
As the well oiled machine is Getting started with all the tasks (resus) they (tramleader) sneak in and hold the patients hand or their shoulder and just say “hi I’m doctor (insert name), I’m your doctor todsy, we have to move quickly, you’re not gonna see me for a while, but I’m with you and I’ll come back and check on you” . Seemelessly they start the resus … And they’ve already connected with their patient…you can actually do them (compassion and resus) simultaneously without wasting any time
Barbara Tatham, EmCases Ep 145
Barbara Tatham nævner desuden i podcasten et svenskt studie, hvor man opfulgte folk udsat for traumer, som kom til akutmodtagelsen. Det de huskede mest positivt, var hvis nogen viste dem compassion. Derimod det de huskede mindst positivt var, hvis der ikke blev vist compassion (emCases Ep 145)
8: Kan ikke sælges eller måles
I moderne medicin (som beskrevet herover), er vi lige nu for langt ude i “Taylorism” (se fx Hartzband et al): konceptet om at alt, der kan måles, skal måles.
Problemet, som St Mungos blog elegant har forklaret, er at alt det, der er vigtigt kan ikke måles.
Men hvad er problemet med at måle? Problemet ligger i, hvis vi anvender alle vores ressourcer på det.
Lad os sige, at vi har 100% ressourcer. Hvis vi begynder at måle, og lade målene være det som betaler afdelinger / læger, så vil vi pludselig gøre alt for at leve op til disse mål (uanset hvor absurde de måtte være, og skabe reverse robin hood effect – fordi ofte passer de “tungeste / mest komplexe” patienter dårligt ind i firkanter- og diagnostiske grupper, man belønnes for at opretholde standarder på. Måden vi måler kvalitet på (såkaldte kvalitetsindikatorer), er altså ekstremt vigtige, og desværre ofte bidragende til ulighed i sundhed, når det gøres forkert).
Hvis vi i denne process ikke a priori øremærker en procentdel til umålbare mål, så vil vi begå opportunity cost, og spendere alle 100% på “det målbare” (fordi det kan måles).
Det er formentlig det vi allerede har set i flere år: Vi måles på, hvad der står i journalen og registreres i computeren, ergo er det det, vi udfører – tilbage sidder patienten med en læge, der ikke kigger på dem, men på skærmen i stedet.
9: Gør usikkerheden i (akut)medicin lettere at håndtere (tolerating uncertainty)
‘The quixotic search for certainty’ describes the all too common attempt by clinicians to find the last few patients who may be in danger even though an evaluation has shown that risk is minimal. Along with this fear of missing even a single patient with a serious problem, most clinicians have been taught to believe (incorrectly) that ‘tests’ are more ‘objective’ than clinical judgement and, thus, that doing more is ‘safer’ and more ‘evidence based’.
Dorsett og Jerome Hoffman et al, 2019: Bringing value, balance and humanity to the emergency department: The Right Care Top 10 for
emergency medicine
Problemet er (med diagnosegaranti) at vi uddanner løsningsexperter. Vi er gearet til at finde løsninger [på tid] – og de (patienterne ) skal have er nummer, og det gør at vores kompetence bliver mere og mere sporet hen imod at lede efter løsninger i stedet for at [forstå] og løse “hvad er problemet”.
Morten Sodemann, Interview med Line Gade, 2017 podcast (11:45-13)
Som Einstein sagde: “hvis jeg havde en time , så ville jeg bruge 55 min på at forstå problemet og de sidste 5 min på at løse det”. Man skal forstå problemet. Men det er den kompetence som er forsvundet – synes jeg , meget hurtigt – over de seneste 10-15 år i takt med at vi er blevet meget produktions-, retnings- og guideline styret ift tid og en diagnosegaranti – som jeg synes er noget af det værste vi har fundet på (det er nærmest diagnose tvang ), uden at man egentlig har forstået (hverken patienten eller lægen) hvad problemet egentlig er og om der overhoved er et sundhedsproblem
Personligt synes jeg dette (Arabella simpkins) af flere anledninger . Alliance og sdm reducerer min risk-proximity angst (link st emlyns og keijzers!!). Jeg er mere selvsikker i bedømmelsen fordi jeg har reduceret risikoen for premature closure (åbne spørgsmål). Og jeg har det generelt bedre med mødet end hvis jeg ikke er empatisk
I cannot emphasize too categorically that science must not be abandoned in order to heal. On the contrary, healing is best accomplished when art and science is conjoined, when body and spirit are probed together. Only when doctors can brood for the fate of a fellow human afflicted with fear and pain do they engagethe unique individuality of a particular human being. A sick patient becomes more than his or her illness. This broader engagement ignites embers of clinical imagination, hones precision in judgement and helps overcome the agony of decision making. A doctor thereby gains courage to deal with the pervasive uncertainties for which technical skill alone is inadequate. Patient and doctor then enter into a partnership as equals. As the patient is empowered the doctors curing power is enhanced
Bernard Lown, The Lost Art of Healing
The Fiduciary – Problemet med usikkerhed, og hvordan kommuniation og compassion kan være en stor del af løsningen:
The doctor, loyal to his or her calling, craves certainty while immersed in doubt. Yet doubt cannot delay the the urgency to treat and the necessity to heal. The essence of true professionalism is to act even when the state of knowledge is inadequate. The cure needs to be prescribed immediately. The ache will not wait for the definitive stud that is years away, and many clinical problems are unique, exceptional, never before encountered by the practitioner and never to be overcome by statistical battering rams. The data will frequently be soft, the patient will need to serve as his or her own control, and the cure will have to be invented if no textbook addresses the patient’s precise problem…When confronting uncertainty the physician has to be an ombudsman, for the patient. But advocacy requires caring. Only then can the physician somehow surmount the agony and absurdity of the human condition
Bernard Lown, The Lost Art of Healing
Hele verden har Medical student syndrome (ved meget pga Google , men har ikke den medicinske grundviden / expertise / kritiske tankegang eller risk litteracy)
Pga bl.a risk proximity og informations overload (of insufficienter til at opdatere lægen (nej guidelines i nuværende form, er simpelthen ikke godt nok – og forværrer ofte forvirringen: se hér, hér , hér og hér ) , er lægen ofte mindre pålæst om specifikke emner (men har den lægelige grundviden og bedste fald risk litteracy – selvom nogle af studierne siger det modsatte : indsæt danger within us).
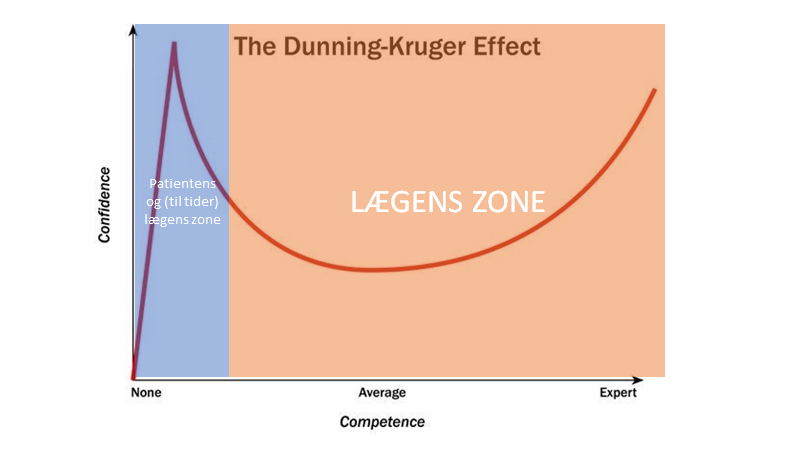
Dette fører til den absurde situation vi ofte ser, hvor patienten er til venstre på dunning kruger kurven, og lægen (alt efter emne og erfaringsniveau) oftest er relativt længere imod højre (hvilket for de fleste emner betyder en “average” grundviden, men lav confidence – ofte i modsætning til patitenten, der har høj confidence med lav kompetence)
Jeg plejer at rose mine patienter der googler (det viser motivation – jeg gør det samme hvis jeg skal ud i en ukendt situation fx i banken eller købe hus ). Vores job er at hjælpe dem at sortere / være kritiske og applicere den generelle viden til individet (indsæt Bernard Lown quote om gaussian)
The doctor may not be able to provide exact answers, but even approximations are valuable. In this respect, it broadens understanding to appreciate that while a doctor’s knowledge may be extraordinarily precise for predicting what would happen to a thousand patients with a given condition, as the denominator becomes smaller, accuracy in predictions attenuates exponentially. It nearly disappears when the sample size recedes unity, namely, when the doctor is called to prophesy outcome for a single individual. It is difficult to apply statistics to an individual patient. The unique challenge in doctoring is to determine where, if anywhere, a particular patient fits on the Gaussian distribution curve derive from a larger population. The decisive factor is the physician’s breadth of clinical experience. If a patient’s problem remains unresolved after many months, it is worth seeking a physician who has more experience with that particular diagnostic problem.
Bernard Lown, The lost art of healing
Men pga eksterne pres (risk proximity, toksisk fejlkultur, intolerance of errors, urealistiske forventninger og forgudelse af modern medicin, top-down styring, lobbyisme fra det medico-industrielle komplex etc), har vi i moderne medicin kommet ud på en farlig bane, hvor det ikke er i lægens interesse at være “ekspert” mere (og det er desuden sværere og sværere indenfor specifikke emner – ikke “lægelig ekspert” i almenhed. Patienten kræver dog ofte, urealistisk, “specifik” ekspertise)
Løsningen, for mig (indtil systemet når i kap med den kulturændring , der skal til), er at være bedre til kommunikation, forventningsafstemning, compassion og SDM (Shared decision making). Det er med andre ord usikkerhed reducerende / mitigerende
Jeg synes det er sundt for alle, at kigge følgende argument om overstående igennem af Jerome Hoffman. Han påminder os om, at vi har et ansvar som patientens beskytter (imod sig selv), og vi har indgået en aftale med samfundet om dette, da vi blev læger (the fiduciary)
Argumentet går sådan hér:
We’re supposed to be a profession . Have you ever thought of what that means ? What is it that we profess? We have skills and knowledge that the general public needs but they cannot get for themselves (it’s too [red: complex]). You cannot go on the internet and become a doctor in three minutes. You can’t do it. [So] society makes a deal with us: they give us rights and priveleges […] in [exchange] for a promise. And the promise is we put them first (a fiduciary). If our interest and their interest conflict we have to do what is in their interest . We are allowed to follow our own interests but not when it’s to the harm of the patient”
Jerome Hoffman, Youtube, The challenges of physician variability
Han forklarer eksemplificerer sit resonoment med et overbevisende eksempel med en patient og hendes far, han engang havde en konfrontation med:
So I said to this guy [The father, who was a lawyer and was loudly demanding his daughter, who had suffered a minor trauma, get a CT for which there was no medical indication]: “you know what , you’re right – it’s stupid of me not to order a ct [because] if I do the CT, you’ll be happy with me whereas if I don’t, you’re gonna write a complaint about me[…] What’s more if I’m wrong (I don’t think I’m wrong / [in this case] there’s no chance that I’m wrong), it’ll save my but . I don’t have to go to court this terrible thing [second victim] where I miss the terrible injury […] And it’ll save me all this time that I’m currently spending talking to you […] and I get paid more if I do the CT.
Jerome Hoffman, Youtube, The challenges of physician variability
So it’s absolutely crazy for me not to the CT . But there’s only one problem: I made this promise when I became a doctor, that I’d put my patients interest in front of my own [red: the fiduciary]. So even though it’s in my interest to do the CT, I have made this decision that it’s against her interest [the daughters] , it’s bad for her . So I’m sorry , I can’t do it”
Og han afslutter med hvorfor det er så vigtigt, at vi tager det her emne seriøst, hver dag, og på vores egne afdelinger starter diskussionen:
[it’s important] to acknowledge that what we do is very [complex], and there are a lot of pressures on us, and there’s lots of reasons why we do things even though we know it’s really not what we should be doing […] If we want to change that we have to go upstream and change what those pressures are [red: risk proximity, toksisk fejlkultur, intolerance of errors, urealistiske forventninger og forgudelse af modern medicin, top-down styring, lobbyisme fra det medico-industrielle komplex etc etc] […] But it’s clear that if we want to be professionals and what we really care about is putting the outcomes of our patients first [we shouldn’t do low-value care / harmful care]
how are we gonna fix it?
1) When you do the right thing , which is spending time with patients [compassionate care , communication etc], that is what really determine satisfaction
2) Education of doctors [red: tak for at du læser det her] and patients: we blame them for wanting things but we taught them to want those things. They think medicine is a miracle, and every symptom is a disease[…]and that we have a treatment for everything.
I don’t have an answer. But I do think, that if we don’t start asking ourselves about it we’re hopeless. Because this is terrible what we are doing. We are doing lots of harm by modern medicine. We overdo in ways that are not only bankrupting us, but are harming individual patients in many ways. And it harms us. No one wants to practice that way [fast food medicine]Jerome Hoffman, Youtube, The challenges of physician variability
Konceptet er altså med andre ord , at det her læge halløj faktisk er så komplekst at 5 min (eller flere dage ) på Google ikke giver patienten grundforudsætningerne for rollen som “den lægelige ekspert”
Fast food medicin (patienten får præcist det de vil – varianter af hvilket vi ser i “det fria vårdval” ) er altså ikke bare uøkonomisk, men også dybt umoralskt og farligt. Det er som at lade spædbørn vælge fra menuen (de har ikke grundforudsætningerne til at vælge i deres bedste interesse).
Hermed bestemt ikke ment at vi skal tilbage til ren paternalisme (far ved bedst, du får kål) . Hermed ikke ment at patienten ikke har noget at sige (husk patient values delen af ebm) , tværtimod er det nødt til at være et partnerskab med empowerment!
Men den farlige bane vi har bevæget os ud i, med “test før samtale “, hvor patientens “positive ret” (jeg vil ha’) fejlagtigt legitimeres pga system-pres på lægen , taler om et sygt og ineffektivt og angstfyldt system. Et system, hvor vi paradoxalt ofte glemmere den “negative ret” (du kan altid sige nej), som patienten faktisk har.
Vi skal ikke helt tilbage til hippokrates og åreladning, men vi er svinget forkert og må korrigere: Kommunikation og compassion er en vigtig start i dette
Hør / læs denne fantastiske podcast / artikel, hvis du ikke har fået nok: Jerome Hoffman et al, Intolerance of error and culture of blame drive medical excess https://www.bmj.com/content/349/bmj.g5702
10: Du må igennem skyggen før du kommer til lyskeglen: En del af løsningen på problemet med “komplekse systemer”
“Løsningen på kompleksitetsproblemet” er en misnomer – komplekse problemer er bl.a defineret ud fra, at du ikke kan “løse” det (der findes ingen løsninger, bare kompromisser ved komplekse problemer).
Men vi kan forbedre komplekse problemer- og systemer. Er du interesseret i hvordan dette gøres på forskellige niveauer, kan jeg anbefale følgende:
- system-niveau: Jeffrey braithwaite 2018 – changing how we think about healtcare improvement
- Team-niveau: Daniel Coyle (The Culture Code), Sidney Dekker (Human Error) og Heen / Stone (Thanks for the feedback) – for at skabe en sund-, kompetent- og relevant uddannelses- og feedback-kultur med psykologisk sikkerhed (learn-not-blame), og “growth mindset”.
- Individ- og patient niveau: Læs videre herunder
Det kan være relevant at stoppe op, og repetere, hvad kompleksitet er, for at forstå, hvad kommunikation og compassion har med det at gøre:
Jeg lader hér Gary Klein (quotes herunder) forklare forskellen på simple / komplicerede og komplekse opgaver, og hvorfor det er enormt vigtigt at forstå den forskel som læge.
Komplekse opgaver, er opgaver, hvor løsningen ikke kan sættes på formel / algoritme
- In complex settings in which we have to take the context into account, we can’t codify all work in a set of procedures. No matter how comprehensive the procedures, people probably will run into something unexpected and will have to use their judgement
- In complex situations we might not know when to start and end each step.
Det er derfor Suzanne O’Sullivan forklarer til sin ven (i quotet herover i punkt 3), at medicin aldrig vil kunne sættes på formel. Det er ikke en idealist-ting – men en kompleksitets-ting.
I stedet handler komplekse opgaver mere om expertise- og intuition (herunder ”tacit knowledge” – viden, der ikke kan videregives med ord, men læres i mesterlæring), og at opdatere sin viden som den efterhånden kommer (såkaldt ”anticipatory thinking” eller det vi på EMCC kalder ”fly ahead of the plane”)
- Tacit knowledge (i.e You can’t connect dots that you aren’t able to see) plays a prominent part in our ability to cope with complex situations
- In complex situation: Plans create mindlessness, instead of mindful anticipation of the unexpected
- I think in complex and ambiguous settings people should actively speculate instead of passively absorbing data. Experts distinguish themselves by their ability to anticipate (anticipatory thinking / mental visualization / fly ahead of the plane) what might happen next. Even while doing their work, they are positioning themselves for the next task Their transition from one task to the next is smooth instead of abrupt (flying ahead of the plane). By forming sharp expectancies, experts can notice surprises more readily. They notice novel events and the absence of expected events…Experts don’t necessarily see discrepancies any more quickly, but when they do spot discrepancies, they understand their meaning more fully and can deal with them more confidently
- In complex environments, what we need isn’t the right information but the right way to understand the information
- Anticipatory thinking lets us manage our attention so that we are looking in the right places to spot anomalies in case they appear
- “it’s bad to jump to conclusions, and one should wait to see all the evidence”, fits an orderly situation [simple situation], where we can use past experiences to estimate the flow of information and pick a point where it is safe to begin guessing. Instead under complex conditions, speculate actively and test those speculations instead of getting committed to them. Rather than advising people to “keep an open mind” (like sponges), we can encourage them to engage in a speculate-and-test strategy.
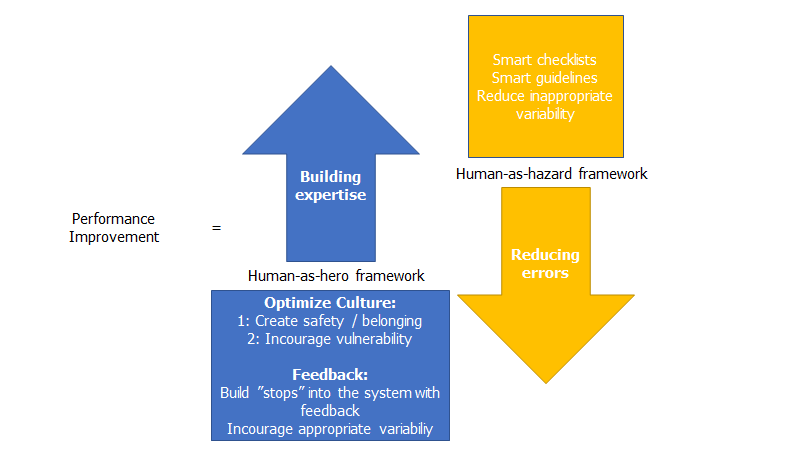
Systemerne vi arbejder i værdsætter (og forstår) desværre kun i ringe grad komplexitet – læger er generelt intuitive eksperter i kompleksitet, fordi vi lever i et umådeligt komplekst system dagligt, og har success i det (for det meste – se Braithwaite et al: Changing how we think about healthcare changes). Systemer ønsker at reducere risici. Om end logisk (jeg vil som patient have mindst mulig risici), så er dette ofte et håbløst mål, såfremt situationen er kompleks. Systemers måde at forsøge at reducere risici på, vil ofte være ”usmart” (dvs ikke være en del af designet, eller i samarbejde med eksperter på gulvet), og top down. Disse ”fake-fixes” vil ofte igennem opportunity cost (fokus på én ting, og derfor manglende fokus på en anden) føre til erosion af ekspertise (som vi ser – læger har mindre og mindre side-by-side teaching. Det anderkendes ikke som vigtigt længere, som blodprøver eller anden paraklinik) og en paradoksal mere usikker situation (se figuren herunder – systemer fokuserer ofte alene på pilen nedad, og ikke pilen opad):
- Most of what we hear about the way people think under conditions that involve complexity, wicked problems and tacit knowledge is negative – it emphasizes what people can’t do. We can’t use the strong analytical reasoning strategies that work so well with clearly defined tasks
- Algorithms are brittle and often don’t work well in the shadow (i.e complex problems), whereas skilled decision makers are more resilient and sensitive to context and nuance
- In addition, algorithms can get in the way when we need people to develop and sustain skill and expertise. When the algorithms are making the decisions, people often stop working to get better. The algorithms can make it harder to diagnose reasons for failures. As people become more dependeant on algorithms, their judgement may erode, making them depend even more on the algorithms. The process sets up a vicious cycle. People get passive and less vigilant when algorithms make the decisions. We can safeguard the use of algorithms by ensuring that people are watching over the recommendations and ready to overrule the decision-support system when necessary. Unfortunately, this safeguard goes away if people become complacent and simply rely on the decision support systems
- Under complex conditions we need to manage uncertainty, more than we need to reduce it. To manage uncertainty, we have to know how to seek and prioritize information. We need to fill the gaps with assumptions. We need to know when to wait for a situation to evolve
- Jens Rasmussen (Danish nuclear physician): The more technological and procedural safeguards that are built into a plant, the more confused the operators get when an unexpected risk does appear. “The safeguards” add complexity to an already complex system. Faced with a malfunction, the operators have to cope with the built-in safeguards while trying to diagnose and manage the malfunction…the safeguards just added more things that could go wrong
- In many cases, preocedures [red: algoritmer etc] can make performance worse, not better. They can lull us into mindlessness and complacency and an erosion of expertise…When we become passive we don’t try to improve our skills
Det var aldrig en af mine blogge uden at nævne lidt mere om fejlkultur. Systemers manglende evne til at forstå kompleksitet, forværrer vores fejlkultur. Og når arbejderne laver fejl, vil systemets forsøg på at fikse problemet, ofte kvæle expertise, og forværre situationen (i stedet for at opbygge ekspertise) :
- Too often supervisors insist that workers follow some shallow rules that never were validated, some of which may be obsolete. Workers then face the dilemma of whether to do the job right or to stick to the procedures. If they use their judgement and then run into trouble they may be penalized for not following the guidelines. If they stick to the guidelines and run into trouble, they may be penalized for failing to get the job done. They lose either way
- Procedures, checklists and decision aids are all designed to catch and correct possible mistakes. But eliminating mistakes isnt the same as gaining expertise (se pil-figuren herover) One of the themes of this book is that a fear of mistakes should be balanced with a pursuit of expertise. I think most organizations overdo the human-as-hazard model and put too much effort into reducing or eliminating mistakes. I don’t think organizations do enough to help their workers become skilled.
- In many cases our aversion to mistakes may be counter-productive. We must make mistakes in order to learn. R. Buckminster Fuller once said “If I ran a school I’d give the average grade to the ones who gave me all the right answers, for being good parrots. I’d give the top grades to those who made a lot of mistakes and told me about them, and then told me what they learned from them” (Culture code). When organizations crack down on mistakes, they may unwittingly slow the rate of learning. Employee evaluations usually highlight mistakes and failures because these are easier to spot and document (NOT ALL THINGS THAT ARE IMPORTANT CAN BE MEASURED – men når vi måler dem, der måske ikke betyder noget, guider vi adfærd til at optimere dem, i stedet for de vigtige). In the health care industry and in the aviation industry, prosecuteors sometimes press crimincal charges against people who make mistakes. Some people may get satisfaction from seeing nurses or pilots hit with fines or jail sentences. However (as Sidney Dekker has complained), these sanctions reduce safety rather than increasing it. We learn from mistakes by diagnosing why they happened, but if organizations is overzealous about reducing mistakes, then workers may spend more time covering up their mistakes than they spend trying to figure out what caused those mistakes and how to do a better job in the future
Jeg har i punkt 3 gået lidt dybere med kommunikation, og hvorfor det er farligt at erosion af ekspertise sker indenfor lægevidenskaben, i et forsøg for systemet på at kontrollere det ukontrollerbare. Kompleksitet handler om kontekst, og forståelse af konteksten, hvor et fænomen opstår. At fokusere på symptomer uden at se helheden:
- Conscious deliberation [fx at planlægge, overtænke, system 2 ad libitum] presses us to view the world through a keyhole – the limitation of attention – and what gets missed by this keyhole view? . Often we fail to notice the context. We happily flag three or four variables and think systematically about these, ignoring the background of what is going on. But when we tell stories, we tend to capture much of the context – that’s the whole idea of a story, to embed facts within contexts. If we try to think about facts without the story (the context) we risk overthinking. It is very easy to miss what is really going on by attending just to the facts
- Decision support systems generally ignore expertise. They treat decision makers as sources of ratings and preferences, and they try to pack all the statistical expertise into the tools. Because you can’t pack tacit knowledge into computerized ads, the system may miss important connections. They miss the context of the situation
Et andet karakteristika for komplekse situationer / problemer er, at de ofte er ”wicked” (dvs situationer, hvor målet ændrer sig, eller er mere- eller mindre udefinerbart) – deraf behovet for at for ”anticipatory thinking”, og adaptation
- Wicked problems: problems in which goals are incomplete and keep changing, as well as occasionally conflicting. Solutions to wicked problems aren’t true or false. Instead they are judged a good or bad because there is no way to test a solution to a wicked problem. Wicked problems epitomize the world of shadows When we are faced with a wicked problem – when the goals just aren’t clear – there aren’t any objective way to gauge success. Most of the problems are wicked
- In complex situations our attempts to make adaptations may fail if we persist in pursuing the goals we started with, if we rely too heavily on identifying and minimizing risks, and if we maintain the ground rules we set at the beginning of an activity. Adapting means revising our goals, becoming resilient to threats we cannot predict, and changing the way we work together
- The goals will become clearer as we learn more. Many of the problems we face are wicked problems, in which we may have to reassess our original understanding of the goals.
- All team members are responsible for continually monitoring common ground for breakdowns and repairing common ground when necessary [red: kræver “psychological safety” og en “learn-not-blame” kultur – se the Culture Code for detaljer]…In complex situations, the original plans, goals and roles are likely to change, degrading the team’s common ground (shared mental model). Instead of trying to increase control, we should expect common ground to erode and then repair it on the fly [red: i.e 10 in 10 and leadership vacuum]. When facing unpredictable crises, a group can’t get trapped by the original roles and goals
Gary Klein beskriver kompleksitet med en analogi, der er så rammende, at han navngav sin bog (hvor overstående quotes kommer fra), efter den: Streetlights and shadows
Det som Gary Klein kalder ”at være i skyggen”, er når vi står overfor kompleksitet (hvilket er oftest i klinisk hverdag). Der er i skyggerne lys-kegler af ”streetlights” (fx algoritmer eller standardiserede procedurer), men for at nå til dem, må man gå igennem skyggerne.
Det er fx problemet med, at vi anvender CDRs. CDRs, Clinical Decision…tools. Ken Milne (SGEM) hader termen ”rules” og synes (med rette), at vi bør erstatte ”rules” med ”tools”, fordi ”rules” skal man følge, og vi skal ikke følge CDRs medmindre den kliniske situation (skyggerne) giver anledning til det (og selv da, behøver vi ikke).
Anvender du en CDR (fx Wells scoren) på alle patienter med brystsmerter og dyspnø, kommer du til at have en rigtig høj negativ-positiv ratio på CT fund af lungeemboli.
Der er et step før man går ind i lyskeglen (”følger algoritmen”), og det er den kliniske vurdering (skyggen)
Den kliniske vurdering, kan ikke gøres uden god kommunikation (og god terapeutisk / diagnostisk kommunikation kan ikke ske uden nogen grad af compassion)
Tests kan som bekendt jo ikke fortolkes uden præ-test sandsynlighed vurdering. Eller som Gary Klein siger
Without context, we cannot reliably make sense of data, particularly in complex settings. The notion of favoring logic and statistics over intuition leads to overthinking. It pretends that we can make sense of facts without taking context into account
Gary Klein, Streetlights and shadows
11: Det er noget DU KAN kontrollere
Jeg har tidligere lavet en figur om et vigtigt koncept: Sphere of influence, som er et koncept, der bl.a. bygger på elementer fra stoisk filosofi (tjek rob ormans nye Stimulus podcast – den er fantastisk!) og KBT-behandling. En variant af den, har jeg tidligere ligeledes fremhævet, kaldet 90:10 reglen
Smartere folk end jeg indenfor akutmedicin, har beskrevet dette så det er endnu mere forståeligt: Cliff Reids “Resus ME”-blog, har denne perle af en blog, om netop dette emne. Jeg har tidligere talt om Cliff Reid IRL om netop dette emne, og jeg var imponeret over, at en så legendarisk- og dygtig akutmediciner, som ofte taler om hardcore science, dogmalysis (SMACC) og liv-og-død scenarier, stadig mener, at det vigtigste vi kan gøre for patienten, er compassion (i hans egne ord (paraphrasing): “Jo ældre jeg bliver i akutmedicin, des vigtigere føler jeg, at de små ting er dér hvor vi virkelig kan gøre noget for patienten – At give dem et tæppe eller noget vand, at vise dem venlighed”). Cliff har triaden med: Kindness, Gratitude og Goals, som går igennem det meste han laver. Tjek hans Resus ME blog ud, der er mange perler som denne:
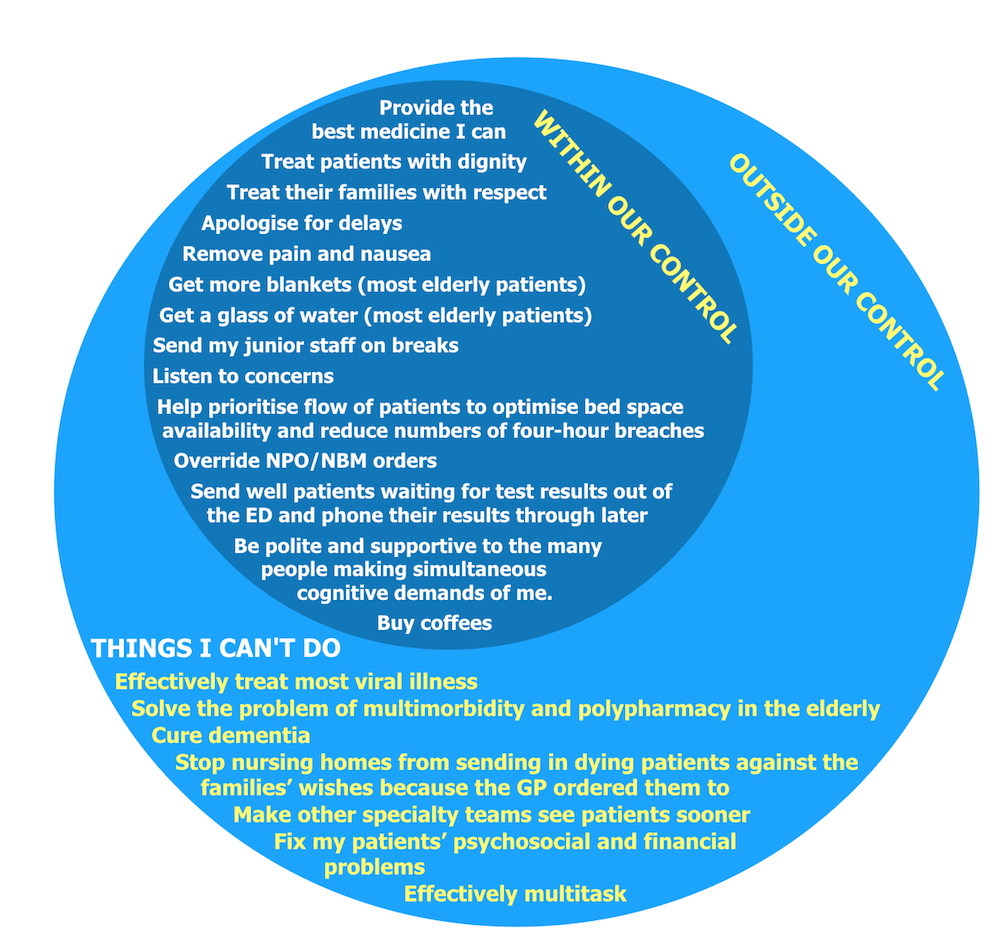
12: Du er i mindre risiko for at skade din lav-risiko patient med unødige tests, og farlige behandlinger
Behandling og tests er desværre default måden at håndtere ting på i dag. Som min far altid har sagt
Det tager 5 min at udskrive antibiotika, men det tager dig 10 min at forklare, hvorfor du ikke skal have antibiotika [min far forklarer om vigtigheden ved at kunne investere i sin patient-flok som man skal se igen – ser man dem ikke igen / ikke kontinuerligt samme lægehus, forfalder man oftere til førstnævnte]
Jens Sonnichsen Thomsen, Almen Praksis læge (og min far)
Kontinuerlighed med sin læge er en af måderne hvorpå lægen pludselig har incitament til at “undervise” patienten. Dette incitament findes i mindre grad, i systemer, hvor man ikke ser patienten mere end en gang – fx på akutmodtagelsen.
We live in a click-and-collect culture now . People want their child treated, they don’t want to take time off work / school, they don’t want to sit up with their kids night after night dealing with them. People want their problems solved in the same way as they can pick up their phone and dial the bank and book your holiday . But healthcare sadly doesn’t work like that . So we have a challenge , we have a pressure that is being placed on us, about maybe giving treatments for self limiting illness
Damian Roiland, DFTB, youtube – when we get the wrong answer from the right research
Often the best test is time
SGEM interview with Maia Dorsett: Bringing value, balance and humanity to the emergency department: The Right Care Top 10 for emergency medicine
Vi er enige om, at hvis en test er falsk positiv, og vi agerer på resultatet, så har patienten KUN “harm” eller “ingenting” som mulige resultater (hvis vi ser bort fra den eventuelle midlertidige placeboeffekt):
Som Justin Morgenstern har pointeret, så er en positiv test ved en patient med lav præ-test sandsynlighed, mere sandsynligt falsk positiv, end sand positiv: Why pretest probability is absolutely essential
Er det bare antibiotika, så er det ikke så stort et problem. Er det derimod blodfortyndende behandling for en lungeemboli, hvor blødningsrisikoen for alvorlige blødninger ofte citeres mellem 2-5% (jf referencer i appendix til farma-bloggen), er det en anden sag.
Er compassionate care og god kommunikation en garanti for at du vurdere præ-test sandsynligheden bedre? Nej! Ingen garantier hér – men sandsynligheden stiger, hvis du faktisk taler med din patient, og skaber et rum, for en samtale.
Når vi ved, vi sidder med en lav-risiko patient efter relevant vurdering, kan vi dog alligevel blive “fristet” (presset) til at bestille en test “for en sikkerheds skyld” (jf argumenterne fra Jerome Hoffman under punkt 8). Har vi en alliance med patienten, føles dette pres ofte mindre. Men vil du have mere konkrete fakta, så kig dette systematiske review igennnem fra Rolfe et al, 2013: Reassurance After Diagnostic Testing With a Low Pretest Probability of Serious Disease. Følgende er copy-paste fra “main results”:
This systematic review indicates that patients’ illness concern, health anxiety, and symptoms are not reduced by diagnostic testing in the short or the long term. Subsequent use of health care resources may be reduced by diagnostic testing, although the number of patients needed to investigate and avoid 1 subsequent visit varied from 16 to 26 depending on the symptom. In the context of widespread belief that diagnostic testing reassures patients, these findings suggest that physicians overestimate the value of testing when the probability of serious disease is low.
Rolfe et al: Reassurance After Diagnostic Testing With a Low Pretest Probability of Serious Disease
13: Hvad vil du huskes for?
Flere patienter har fortalt mig dette. Det de husker i min interaktion med dem, var ikke de mange timer vi tilbragte med undersøgelser og behandlinger. Det var de små ting: at se dem, hvor de var; at spørge om de ville have lyset tændt eller slukket fordi de så trætte ud; at spørge om de ville have smertestillende inde vi begyndte at tale; at give dem et ekstra tæppe eller noget vand. At kommunikere, at jeg ikke er ligeglad.
Måske du hellere vil høre det fra nogle af vores kollegaer?
- Iain Beardsel (st Emlyns): Da han var indlagt med meningitis, var den mest meningsfulde interaktion han havde, med en radiograf, der lagde tæppet over hans fødder fordi det virkede til at han frøs (kilde)
- Barbara Tatham (EmCases): Beskriver gennem de mange nætter hun i sin sidste tid tilbragte på akutmodtagelser, så var det vigtigste at få at vide, at “jeg er hér for dig igennem hele natten” (paraphrasing) (kilde)
- Paul Wischmeyer (Professor i Anæstesiolog med IBD og mange ITA indlæggelser): Paul beskriver tydeligt, at han på kort tid kan se, hvilke sygeplejersker- og læger, der går op i hans velvære, og hvilke der ikke gør (kilde)
- Rana Awdish (Intensivist med nærdødsoplevelse): Dr Awdish beskriver, hvordan den manglende humanitet desværre satte mærker på hende under hendes ophold på ITA (Kilde)
Eller måske du vil have studier: I denne svenske rapport fra 2017 over studier på personers syn på håndteringen af deres problem efter en katastrofe (busulykker og tsunami m.m) udtrykkes tydeligt: “A main finding in studies I, II, and IV was how important compassionate acts were for survivors’ experienced well-being and initial recovery. Compassionate acts were highly valued, and the importance of compassion is a thread that connects the results from all four studies” . Samtidig betød mangel på compassion det modsatte – folk husker dette tydeligt negativ oplevelse.
Du kan med andre ord ikke vælge at lade være – det er enten eller: Hvad vil du have at dine patienter husker dig for i den værste episode af deres liv?
Du skal selvfølgelig redde deres liv, så de har et liv hvori de kan huske. Det er prio 1 (og en kontra-mening til alt det jeg har beskrevet, er Scott Weingart, der mener, at man enten er god til critical care og fokuserer på at redde livet på sin patient, eller også ikke). Men det er ikke altid muligt at redde deres liv. Og det ved du ikke i situationen. Ville du ikke da ønske, at din pårørende havde haft nogen ved deres side, som faktisk brød sig om dem i deres sidste tid?
Jeg havde en case, hvor en velbehandlet skizofren mand som boede ved sin 80 årige mor, kom ind som en “dyspnø larm”. Han var så enormt bange over hele situationen, og var somatisk påvirket også, og rystede så meget, at det havde været umuligt for ambulancen at tage et EKG eller sætte en PVK, trods flere forsøg. Iltmasken tog han af periodisk. Vi havde ikke større held før en ting gik op for mig: Hans mor var listet med ind og stod i hjørnet. Jeg droppede for en stund ABC’en på denne mand, som var så bange og ikke ville noget. Jeg bad alle stoppe hvad de gjorde, og bad dem trække en stol op for hans mor så han kunne sidde med sin søn og trøste ham. Det beroligede ham nok til at vi kunne få taget et EKG. Jeg ville ønske historien endte godt, og jeg kunne sige, at moderen fik lov at tage sin søn med hjem igen i god behold. Desværre havde sønen haft en stort infarkt om natten, og årsagens til hans dyspnø var lungeødem. Et rystet EKG viste inferor STEMI, som jeg og min kardiolog initialt i alt tumultet missede.
Jeg husker den case – ikke fordi jeg missede en STEMI på EKG’et første gang jeg kiggede (patienten kom ind på 14. time efter det man retrospektivt bedømte som brystsmertedebut – jeg fangede så først STEMI’en da troponinet kom, Patientens forløb blev ikke forsinket mere end 30 min, og kom hurtigt op på afdelingne til CPAP og PCI). Jeg husker casen fordi patienten døde, og til trods for alt hvad moderne medicin kunne have hjulpet ham med, så var der intet der hjalp den dag. Men jeg husker det som en positiv case, hvor jeg prioriterede at lade moderen være med sin søn – i det der viste sig at være hans sidste timer.
14: Sårbar – det kan du selv være?
Når vi har med sårbare patienter at gøre , så får man lidt den fornemmelse at “hvis jeg lukker det her skab op (hvis jeg begynder at tale med den her patient [om deres problem i stedet for bare deres chief complaint]) så falder alle tallerknerne ud og jeg kan ikke nå at samle ret mange af dem op. Så hvis jeg lader være at åbne skabet op, så har jeg ikke gjort noget galt. Så er der nok nogle andre der gør det og det er ikke mit problem”… der er ikke rigtig nogen der får taget sig af “det” [deres egentlige problem], før der er en eller anden stakkel der åbner skabet og det hele ramler ud i hovedet på en. Vi lader skabet være lukket og håber på at nogle andre tager sig af det . Det er der bare ikke!”
Morten Sodemann, Sårbarhed – Noget vi giver hinanden
Morten sodemann har skrevet en af de vigtigste bøger de seneste 10 år kaldet “sårbar? – det kan du selv være!” (som kan fås gratis hér). Dr Sodemann har også følgende forelæsning, og har lavet et podcast-interview
Som jeg forstår hans budskab, så ligger det meget opad fx Iona Heaths, Bernard Lown, Allen Francis og Trisha Greenhalg budksab.
Egner vi ikke tid til patienten, så skaber vi sårbare patienter (som også overdiagnosticeres og bliver svingdørspatienter)
og
Vi er alle sårbare, og lægen skal kende til sine egne sårbarheder (affektive biases etc)
Lad os kigge lidt nærmere på de to budskaber:
Vi skaber sårbare patienter
Systemet, som det eksisterer lige nu, elsker at have folk i kasser (har allerede nævnt dette flere gange). Problemet med kasser er, at “rene” patienter med ét problem, og tydelig patologi ofte passer fint ind i disse kasser. Men de, der lavede kasserne har glemt vigtigheden af bio-psyko-social modellen. Sygdom kan ikke forstås uden kontekst, og til trods for den tiltagende hyperspecialisering, så hjælper vi færre og færre patietner – faktisk med stor sandsynlighed på grund af den. Når patienten en gang er kommet ind i “ret kasse”, så går det ofte meget godt (særligt, hvis folk er flinke og empatiske i den kasse man havner i – Sodemann forklarer, at mange patienter da vil gøre dette til deres “primære” sygdom, og negligere dem andre, hvor folkene i kasserne ikke er så søde).
Det er et problem at vi ser alle se symptomer som kommer ind på et sygehus som et lægeligt problem (som enten kræver en skanning , en blodprøve eller noget andet). Der er rigtig mange lægeløsninger som i virkeligheden er “løsninger” på problemer der ligger udenfor sundhedsvæsenet – “…men nu er de her , nu ligger de her i en hvid skjorte og så bliver vi nødt til at gøre noget
Morten Sodemann, Sårbarhed – noget vi giver til hinanden (OUH talks)
Hér er essensen af kasseproblemet (patienten som produkt): Kan en diagnose vente, så er det langt bedre at lade den vente. Få diagnoser i sundhedssystemet er tidskritiske – end ikke på akutmodtagelsen (og hvis de er, så bør vi ofte behandle før vi har diagnosen – såkaldt “buddhas poison arrows” problemet) Diagnosegarantien er forfærdelig, og ikke skabt for patientoutcomes, men for systemoutcomes – og den eneste grund til at systemet ønsker at patienten får en diagnose er, at der er en “pakke” af behandling bundet fast i den. Men vi søger efter nøglerne, hvor lyskeglen er, og ikke hvor de mest sandsynligt er (jf del 1b, Trisha Greenhalg og Gary Klein). Denne prioritering af det Dr Sodemann kalder “rene” patienter (dvs uden kompleksitet: ingen psykiatri / misbrug, ingen multimorbiditet, ingen sprogproblemer, ingen kulturelle forskelle, med tydelige symptomer og med tydelig patologi, som de kan forklare godt etc), giver en enorm ulighed i sundhed.
Der er også et problem med hvad patientens rolle egentlig er . Vi har er meget stramt produktionsprog i vores hverdag og det giver en tiltagende divergens mellem lægens og patienten syn på patientrollen. Patienten bliver pludselig en nødvendighed for produktionen og besværlige patienter bliver en “hindring “ for effektivisering . Så bliver man også sårbar
Morten Sodemann, Sårbarhed – noget vi giver til hinanden (OUH talks)
Jeg har ofte kaldet denne effekt for “reverse robin hood”, lånt fra bogen “Konsulterna: Kampen om Karolinska, 2019” : de rige med høj socioøkonomisk status er ofte sundere, og kommer oftere som “rene” patienter. Hvis mit sygehus måler på- og belønner mig for, at jeg får flere patienter igennem (“move the meat” fx unuancerede 4-timers regler), så skabes et incitament for at bare tage de “rene patienter”. Hvem er tilbage? En – nu endnu mere – opkoncentreret mængde af “beskidte patienter” (dvs dem, som ikke passer ind i kasserne). De passer sjældent ind i vores 15 minutters tider, eller 4 timers regler. De har brug for netop compassionate care og god kommunikation, for ikke at være enormt sårbare og risikere bl.a overdiagnostik og tilværelsen som svingdørspatient (lettere bare at bestille en undersøgelse på dem – så har jeg gjort “noget”: commission bias).
Et af problemerne et at vi har fået forvirret det der med at patienter der kommer i vores afdeling de skal være “ fuldstændig rene”. De må kun fejle nogle med hjerte / lungerne / nyrene. Alt det andet skal være rent eller rettet eller der må ikke være noget som helst støj , for så kan jeg med god vilje afvise patienterne . De rene hænders politik skaber nogle enormt beskidte patienter , som ingen rigtig kan finde ud af at rydde op i, for der er ikke nogen enhed der rydder op i det der med patienter der fejler to ting . Vi skaber vores egne problemer fordi vi bl.a ikke tager sårbarhed alvorligt som et fælles problem
Morten Sodeman, OUH talks – Sårbarhed – noget vi giver til hinanden
Jeg plejer at sige, at du kan ikke bevise et negativ – hvad mener jeg med det?
Jo, har patienten ingen patologi som er somatisk (Bernard lown: the majority of complaints that patients present to doctors, even though focused on one or another organ, are functional, generally arising from the rough and tumble of living), så kan vi undersøge patienten længe indtil vi finder et incidentalom eller falsk positivt fund eller gør skade på dem i form af stråling (flere af de patienter jeg ikke sjældent ser, har fået >10-20 røntgen undersøgelser med og uden kontrast indenfor deres fx 30 årige levetid) . Disse patienter behøver empati, tid og en læge (ikke en algoritme)
Hvis du vil læse om hvor stort dette problem er, når filosofien foldes ud på massiv skala, så læs gerne bogen af Lisa Röstlund och Anna Gustaffson: Konsulterna – kampen om karolinska

Jeg vil lave en selvstændig blog om dette senere, men vil kort bare beskrive hvorfor det relaterer perfekt til overstående problem og reverse robin hood.
NKS (nya karolinska) er et stort og komplekst problem med interessekonflikter, top-down-beslutninger, business > patient-prioriteringer, learn-not-blame kultur m.m.m. En stor central del af problemerne er dog den filosofi politikerne i Stockholm ønskede at bygge NKS på. Man havde købt sig ind i ideen kaldet “Value Based Health Care” (VBHC) som er lavet af en kontroversiel økonomi professor fra Harvard, Micheal Porter, som ingen erfaring har haft af sundhedssystemer- eller ikke-amerikanske systemer (særligt ikke Skandinaviske). VBHC ønsker at sætte folk i kasser, som kan måles, og effektiviseres som et samlebånd. Har man ikke en diagnose, eksisterer man ikke i dette system. Alle fysiske rammer på NKS er bygget med denne tanke. Effekten har blevet, at NKS personale er flygtet- eller brænder ud, fordi de kæmper om peditesser, når patienterne lider i køen til at komme i ret kasse (som for tiden stadig sjældent findes på NKS).
Fra et akutmedicinsk synspunkt kan man ofte kun grine af absurditeten af, at en tydelig syg meningo-encephalit patient ikke kan overføres, fordi man ikke ved, hvilken kasse (afdeling) patienten skal på – infektionsmedicinsk (som nu hedder tema inflammation- og infektion), eller neurologisk. Dette resulterer ofte , at man sender patienten til deres akutmodtagelse, hvor de laver en studehandel om patienten (og derfor pengene som følger efter patienten)
Värdbaseret vård (VBHC) är inte den första modellen som skulla lösa vårdens problem. Tidigare har man på KS (Karolinska) arbetet på ett koncept, som hettar LEAN[…]som också bygger på industriproduktion[…] Det er lite konstigt [at man havner i ”industritænkning” indenfor skoler og sundhedssystemet på trods af flere gange at have vist, at det ikke virker], för nu har den här ideen/ övertygalsen om att den här affärsmässiga [tankegang] skulle lösa vårdens problem. Det började redan komma på 80-talet, och fortfarande är man i det. Det er konstigt, at man inte har hittat någon annan väg. Det verkar inte som at lösningarna finns där. Man har svårt att få lärare till at stanna i skolan. Det er svårt att rekrytera sjukvårdspersonal. Många bliver utbrända, och man ägnar sig mycket tid på administration. Då kanske man borde tänka, att det kanske inte är dom här affärsmodellerna som är lösningen
Anna Gustaffson, podcast: Havariet med NKS
Lidt som Iona heath , Bernard Lown og flere allerede har hintetet til, så skaber vi ofte problemer ved at forsøge at måle på alt uden at tænke. Målinger koster penge og tid (opportunity cost), og når der er vigtigere ting på spil, så ifyldes ruderne ikke så nøje – når komplekse systemer påkræves at gøre noget, hvor der er andre prioriteringer, så vil systemet ofte “rejecte” ændringen (fx når man ved inførelsen af 4 timers reglen i England, begyndte at kalde en del af akutmodtagelsen for “afdelingen”, for at leve op til kravene – gamyfying af komplekse systemer). En erfaring McNamara i retrospekt måtte erfare under vietnamkrigen, da han troede at erfaringer fra jorden ikke spillede rolle, hvis ikke det kunne måles.
the McNamara fallacy i medicin er alt for virkelig, og et tegn på, at vi ikke har lært noget af historien og af kompleksitetsvidenskab:
The McNamara fallacy in medicine is characterised by the following features:
– (i) the delusion that all of this complexity can yield itself to numerical analysis and control;
– (ii) over-reliance on crude metrics, such as hospital mortality rates;
– (iii) the setting of arbitrary targets, many or most of which do not improve patient care, and some of which cause harm;
Mahoney, 2017: Medicine and the McNamara fallacy
– (iv) the pressure of audit and quality assurance programmes on doctors to carry out treatments which are not in the patient’s best interest;
– (v) the neglect of unquantifiable attributes, such as communication,competence, continuity and compassion
De få målinger vi skal ahve, skal være velopbakket og med en tydelig årsag, og skal så vidt muligt minimeres, således at der bliver plads til det “umålelige”, som er så enormt vigtigt

Det ansvarsløse sundhedssystem
Med tiltagende mere hyperspecialisering (hvilket er godt, hvis du vil have lavet din hofte af en hyperspecialist, men ikke for at finde hen til den specialist når du har ondt i benet), bliver der også mere ansvarsløshed. “Det er ikke mit bord”-tankegangen. Morten Sodeman tænker, at man skal have intern medicin tilbage eller oprette nyt speciale kaldet “kompleks medicinsk afdeling”, til “beskidte” patienter, der ikke passer i kasser. Uanset hvad løsningen bliver, står det helt sikkert fast at vi har et fælles ansvar, og må være flexible for at kunne leve op til det:
Hvis sårbarhed ikke er alles ansvar , så bliver det alles problem
Morten Sodemann, OUH talks
Et forslag til at måle sårbarhed i akutmodtagelsen (complexity is the new acuity):
Vi skal, som allerede beskrevet, passe på med, at indføre nye målemetoder ad libitum (opportunity cost-problemet). Man kan dog overveje, om en “komplexitets-score” ikke kunne gavne. De pateinter, der er ressourcekrævende på akutmodtagelsen, er sjældent de åbenlyst syge (de har patologi, som falder indenfor “lyskeglen fra lampen”, og kan køre delvist algoritme baseret). Det alle de andre (som udgør majoriteten). Det er ikke synligt i systemet, hvis jeg forsøger at give ekstra tid til en komplex patient, og dermed tager tiden fra en mere ressourcestærk patient. Det kan være det kan måles således, ved at ved siden af NEWS scoren står en “complexity score” fx
- Lav score: Åbenlys patologi eller lav-kompleks patient med simpelt problem
- Moderat score: lav kompleks patient, men ængestlig
- Høj score: Kompleks patient (sprogbarriere, multisyg, akutte på kroniske smerter, misbrug / psyk, genbesøg etc)
Vi gør allerede dette på en måde, når vi giver patientgrupperne navne. I sverige kaldes “høj score” patienterne for “bajsmackor” (shit-sandwich) og i USA kaldes de for “stones” (sten – rør sig ikke ud af flækken). Måske vi kan reframe denne underliggende frustration, og i stedet gøre den til empati ved at blive målt (hvis vi skal måles), på de der faktisk kræver tid, men giver kvalitet at investere i!
Hvorfor skal patientens tid i systemet ikke måles? (fx via mængde genbesøg, og besøg ved læge – bliver de svingdørspatienter?) Hvorfor er det vores tid (fx 4 timers reglen), som måles. Crowding er en vigtig ting at reducere, men 4 timers reglen virker ikke at have rørt så meget ved det. Hvem er der for hvem?
Vi har som Morten Sodemann så vigtig en rolle , som første kontakt – lad os ikke forspilde den – lad os ikke skabe flere sårbare patienter. Både når vi møder patienten
[mennesker er i en balance mellem styrker / resiliens , neutralitet og sårbarhed ] … denne balance kan rykkes når man pludselig en dag bliver syg , men den kommer også til at rykkes af hvem det er man møder når man bliver syg . Den person man møder første gang man er hos lægen / sygeplejersken kan faktisk gøre rigtig meget forskel på resten af forløbetMorten Sodemann, OUH talks – Sårbarhed – noget vi giver hinanden
Og når vi “sælger” dem videre
Vi har problemer med at for hver gang vi skal “sælge en patient “ til et nyt led , så skærper vi historien (den skal jo være “lækker” for næste led, og for næste led) og historien bliver mere og mere lækker og det bliver mere og mere bizart [zebra] indtil man så kommer til neurokirurgeren som siger “du fejler [ingenting], du er fuldstændig rask , hvad tænker de på de andre læger “. Så bliver patienterne virkeligt forvirrede , fordi nu er de blevet eskaleret syge op igennem systemet indtil de kommer [til sidste led] som siger de [er raske]. Så rejser de til udlandet for second oppinion
Morten Sodemann, noget vi giver til hinanden (OUH talks)
En sluttelig bemærkning på dette område er, konceptet om “journalspøgelser”, og hvordan vi som de første, der ofte møder patiente i et forløb, kan gøre store skader ved blot at “copy paste”, hvad der stod i tidligere journaler, uden i det mindste at anse det som “halve sandheder” eller “løse sandheder” der først kan stoles fuldt på, når man har lavet en journalgennemgang med patienten. Enhver “hjertesvigt” eller “KOL” er med nuancer. En lang liste af “vage” diagnoser i tidligere fortæller mig mere, at dette er en patient, der er kastebold / søger svar med somatiske undersøgelser, men ofte behøver kommunikation.
At the top of each letter was a list of medical problems. The most recent one read: migraine, arthritis, angina, IBS, possible hypertension, abnormal liver function tests […]. I recognized the list, I hadeseen many like it before. It was the list that one junior doctor copies from the most recent letter in the notes into the letter they are currently writing. Lack of experience sees them underestimate the necessity of checking every fact. In that way a medical history can take the form of Chinese Whispers. “Chest pain under investigation” is slowly transformed into “angina” […]. A readthrough of her notes told me it had been ruled out, even though the diagnosis lived on in the legend of her letter
Suzanne O’Sullivan, It’s All In Your Head
Hvis vi tager, der står i journalerne fra kollegaer, som fulde sandheder, så kan patienten pludseligt havne forkert, som Morten Sodemann forklarer i dette OUH talk, og benævner konceptet “kædeansvar” (overser man patientens pointe i første led, misser hele kæden pointen).
Generelt bør vi tænke på hvordan vi formulerer os i journalens konklusions afsnit, så vi giver bedst mulig information videre til næste led i kæden. Fx bør vi illustrere, hvad vi vurderer “sandsynligheden” for diagnosen er (probabilistisk kommunkation), og være åbne om, når vi ikke har en diagnose, og det er bedst på nuværende tispunkt ikke at stille en (hvilket er ofte!)
A probabilistic [i.e low, moderate, high likelihood of diagnosis x, y and z] notation would immediately help inpatient teams. It would allow them to use our diagnostic acumen, rather than trying to read our minds or restarting the diagnostic process. It would guide care overnight, when the physician is harder to reach. Perhaps, it would even empower members of the interdisciplinary team (who spend much more time with the patients than physicians do) to voice their observations, because it is now clear to them the diagnosis is uncertain.
Justin Morgenstern, First10Em: Communicating diagnostic uncertainty
As emergency physicians, we are frequently blamed for misdiagnoses. These get labelled as errors, but calling a change in a provisional diagnosis an error is wrong. It misrepresents what emergency medicine is about. We work with limited information. Our job is to come up with a best guess, and for the most part, we do an excellent job of it. We take limited information and transform it into a provisional diagnosis that allows us to start empiric therapy. Unfortunately, the act of transcription into the chart has a way of transforming a provisional diagnosis into the final diagnosis.
Vi er alle sårbare

Jeg, og Jerome Hoffman herover har allerede beskrevet alle de pres, der findes på lægen. Jeg har allerede beskrevet vores ubekvemhed med usikkerhed (tolerating uncertainty) i medicin (og generelt i det moderne samfund), hvor vi hellere leverer en eller anden form for pseudosikkerhed i form af fx diagnosegaranti med stor skade til følge.
For at være i stand til at hjælpe patienten, må vi først forstå vores egen sårbarhed . Vores sårbarhed består bl.a. i
- Eksterne pres: De pres der eksisterer på os, og som gør, at vi ofte gør ting i egen interesse, og ikke patientens (følelse af tidspres; Risk proximity-problemet , kultur af “perfektion” i lægekredse, dårlig “fejlkultur”) – for detaljer se denne og denne blog
- Interne (egne) affektive bias: Vi har alle affektive bias (som du kan læse mere om hér). Jeg ved fx at jeg skal være mere opmærksom på at være empatisk, når jeg har med ældre at gøre (fordi det er mit affektive bias ud fra erfaring, og feedback). Nogle har racer, vægt, køn m.m – Vi har alle disse, og de påvirker når vi sidder med en patient som måske rammer disse bias og trigger os . Er vi opmærksomme og kender os selv, kan vi lære at være ekstra fokuserede ved “høj risiko” patienter for affektiv bias
15. Økonomisk redning til moderne medicin
The inverse benefit law […] states that the ratio of benefits to harms among patients taking new drugs tends to vary inversely with how extensively the drugs are marketed. The law is manifested through 6 basic marketing strategies: reducing thresholds for diagnosing disease, relying on surrogate endpoints, exaggerating safety claims, exaggerating efficacy claims, creating new diseases, and encouraging unapproved uses.
Donald Light et al: The Inverse Benefit Law: How Drug Marketing Undermines Patient Safety and Public Health
Jeg skal gøre sidste punkt ganske kort, for jeg har ikke forstand på økonomi. Det virker for mig dog som om at når vi siger, at medicin bliver dyrere, så er det til dels fordi vi lader det medico-industrielle komplex styre, hvad der er “standard of care” (gennem guidelines, gennem kasse-tænkningen etc).
Jeg nævnte Creep som koncept i del 1b af bloggen , og ville blot vise nogle af de tal fra bogen overdiagnosed (Gilbert Welch et al), der kan ske, når man bevæger patienten en lille tak til venstre på bells kurven, hvor den begynder at blive stejl:
| Condition | Old definition | New Definition | New Cases | Increase |
| Diabetes – faste blodsukker fraa 140 -> 126 | 11.697.000 | 13.378.000 | 1.681.000 | 14% |
| Hypertension 160/100 -> 140/90 | 38.690.000 | 52.180.000 | 13.490.000 | 35% |
| Total kolesterol 240 -> 200 | 49.480.000 | 92.127.000 | 42.647.000 | 86% |
| Osteoporosis (T-score) -2,5 -> -2,0 | 8.010.000 | 14.791.000 | 6.781.000 | 85% |
Man kan diskutere om alle ændringerne herover er smarte ændringer. Nu har jeg vist grafer hele del 1b, så jeg tænkte at vise det på en anden måde.
Jeg har skåret Bells diagrammet for blodtryk ud i tre firkanter, som vi kan kalde “høj risiko” (rød, >200 / 120), “mellem risiko” (gul, >160 / 100) og “lav risiko” (grøn, >140/90) for alvorligt outcome. Tallene er opfundne, og hele eksemplet er tænkt, men ideen er essentiel, så derfor exemplificerer jeg med tal. Hver firkant har et tal i sig, der symboliserer populationsstørrelsen i den gruppe. Under hver firkant har jeg beskrevet to rækker af tal. Det øverste symboliserer hhv Benefit : neutral : harms ratioen i populationen, og det nederste symboliserer mængden patienter i gruppen der med denne ratio falder ind under hver af kategorierne (clear as mud).
Okay, hvis vi indfører BT behandling i første gruppe, kan vi forvente net-benefit. I mellemgruppen er det mere diskutabelt, og i den grønne gruppe, er det klart net-harm. Det betyder ikke, at der ikke er enkelte i den grønne gruppe, der ikke har fordel ved at behandles (5 / 100 måske). Det betyder bare, at vi må stille nogle store spørgsmål om, hvor grænsen skal sættes, og hvad vi skal forklare patienten (se også 1b risk litteracy). Bemærk at den grønne klods har meget større population end de to andre klodser, hvorfor effekten af en bivirkning skaleres så stort op
Glem “ældrebølgen” eller indvandrer grupper eller andre store masser. Det er ligeså meget andre kræfter, der virker til at “skabe” patienter. Når der sådan “overnight” kan komme nye definitioner, så er der vel tænkt på, at denne nye population skal have flere læger “overnight” også – nå ikke? Hvad gør man så?
Konsekvensen af dette skub i “low value care” retning bliver effektivt, at vi “tager fra de rige og giver til de fattige” ift tid og ressourcer. Guidelines skal jo (åbenbart ) følges, særligt når fx almen praksis måles på det (ikke tale om, at de ikke altid er overensstemmende). Pludselig er de “komplekse” patienter ikke dem, de er tid til, for tider er fyldt op med nyligt sygeliggjorte low-value care patienter (den grønne gruppe). Dårligt for alle andre end medico-industri komplexet som får lov at sælge til alt fra 14-86% flere! (jf tabellen). Dette er et positivt-feedback system, som har været medvirkende til en økonomisk system, der er løbet løbsk.
Vi kan ændre dette selv (store organisatoriske- og filosofiske ændringer vil selvfølgelig være bedst), ved at kommunikere Benefit: harm statistik til vores patienter, og være deres læge, i stedet for blot en omvandrende guideline-dispenser.
Summa sumarum
Det er muligt at research og akademisk medicin ligenu er i en krise. Men det er kun i de seneste årtier, at den del af medicin, er blevet synonymt med al medicin. Medicin er en disciplin i heling af patienten. Teknisk medicin- og human medicin hænger sammen, og er komplimentære. Hjertet skal med, ellers virker hjernen ikke.
Så at være god til kommunikation- og herunder udføre compassionate care giver en masse fordele, mange af hvilke er med evidens bag sig:
- Bedre evne til at se den alt-vigtige kontekst som patientens symptomer opstår i
- Bedre evne til at diagnosticere (bl.a gennem mindre pre-mature closure), og dermed bedre evne til at bedømme præ-test sandsynligheden
- Bedre evne til at forstå “problemet” som fører patienten til læge, i stedet for kun at se “chief complaint” (og således mere effektiv brug af patientens tid, færre gen-besøg, samt større chance for reduktion af deres lidelse)
- Mere tids- og ressourceeffektiv (bl.a med mindskning af crowding, mindskning af unødige undersøgelser etc)
- Bedre behandling og højere kvalitet af behandling (bl.a. gennem alliance, empati / compassion, validering, og give patienten en følelse af “at blive hørt”; den medicinske behandling man sætter i gang udføres oftere og med bedre compliance, og behandlingen vil virke bedre pga “placebo”- og “choicebo” effekten, samt den alliance man opnår sammen med patienten)
- Mindre burnout, større tilfredsstillelse og færre klagesager
- Kan potentielt hjælpe med at reducere den inherente usikkerhed (i.e tolerating uncertainty) der findes ved klinisk arbejde med det holistiske menneske
Kort sagt, så øger god kommunikation- og compassionate care vores chance for at opnå målet som læge:


Balancen i medicin mellem hjernen- og hjertet, har gennem de senste årtier skiftet fra compassion- og at se patienten som et menneske, og sygdom som noget, som opstår i konteksten af et liv, til at være algoritmebaseret-, teknologi/drug fixeret og guidelines styret. I Del 1a-1c har jeg forhåbentligt prikket lidt til den idealisering der forefindes om “moderne medicins umådelige helende kraft”. Var compassionate care en pille, ville den være den mest populære af alle. Den menneskelige relation kan ikke undervurderes.
Selvom compassion ifølge forfatteren bag compassionomics-bogen, og Liz Crowe til dels er selvgenererende, så er det vigtigt at vi taler om et andet element af compassionate care, som har været meget oppe og vende:
Compassion-fatigue: hvorfor arbejdsmiljø og patient-outcomes hænger uløseligt sammen
Da vi udførte arbejdsmiljødokumentet i DASEM 2019-2020, sad jeg længe og tænkte over den forskning, der var lavet på området om arbejdsmiljø, og hvor meget vi blev skadet som læger af det, hvis vi ikke gjorde noget nu. Vi er der dog for patienterne. Patienten først, som vi siger.
Men det slog mig, efter en af medlemmerne i arbejdsmiljøgruppen pointerede, at såfremt vi skulle få arbejdsmiljø “solgt” til politikerne som en vigtig ting, måtte vi koble det op på patienten. Men jo mere man tænker over det, jo mere naturligt og åbenbart virker det:
For at kunne prioritere patienten, er vi nødt til at prioritere sundhedspersonalet (en glad afdeling er en vigtig komponent i at skabe en atmosfære- og energi til compassionate care). På den måde, er en investering i vores arbejdsmiljø, en investering i patientens sundhed:
Det er ikke: “hvis ikke vi får det eller det, så gider vi ikke”. Det er “hvis ikke vi får det, eller det, så KAN vi ikke”
Jeg har vist denne figur tidligere, men den er altid en repetition værd:
Vi har etableret, at compassionate care GIVER energi. Men for at kulturen kan startes og vi kan vedligeholde den, så må vi også have energi, så vi ikke brænder ud. Compassion-fatigue træder ind, hvis ikke vi ændrer vores kultur og arbejdsforhold til at afstedkomme en kultur af compassionate-care
HVIS IKKE! (Arbejdsmiljø er vigtigt for os! Og vores patienter )
Treating the patient as an object instead of as a person (depersonalization) is what leads into part of burnout … Those (residents) that scored in the highest tier of depersonalization and exhaustion were 45% and 54% more likely to have major medical errors… Simply put in you are burned out you are more likely to make medical errors …and not able to provide compassionate care
Jeg er solgt! Hvordan kan jeg blive bedre til kommunikation og mere compassionate i akutmodtagelsen?
Se med i del 3, hvor jeg vil forsøge at komme med mine egne tips til compassionate care

