At the moment we waste effort, money and time, collecting data and pursuing quality targets, so that we have less time to listen and we risk losing sight of the suffering human subject. And we risk destroying quality in our attempt to measure it.
Iona Heath, Arm In Arm with righteousness
Denne blog er quick-n-dirty og lige på emnet: Hvad har Corona gjort ved os, og hvad kan vi gøre, for at lære mest muligt og vokse af det vi oplever?
Covid: Har vi glemt meningen med det vi laver?
Lægens såkaldte ”telos” (essens), er noget jeg ofte tænker , og føler jeg ofte kæmper med. Konceptet telos forstår jeg bedst ved at tale om en ting, som har en essens før sin eksistens (Satré). Lad os sige, at du har en god kniv. En knivs telos er at kunne skære. Dette giver mening, hvis man vender det om, og du forestiller dig en ven, der siger, at de har har en rigtig god kniv hjemme…men den kan ikke skære. Uden evnen til at skære, er kniven ikke god. At skære er knivens telos.
Men hvad er lægens telos? Jeg vil forsøge at uddybe dette i en blog jeg har arbejdet på over snart 1 år, og som udkommer når jeg får tid til at skrive den færdig. Men lad mig give en forsmag:
For mig er lægens telos sammenfattet i konceptet NNT = 1 (som bl.a Ken Milne, SGEM, nævner). Det forstås sådan hér: Hver gang du som læge ser en patient, skal det have været en gevinst for patienten (NNT = 1. Du behøver at se en patient for effekt). Eller som den nyligt afdøde næsten 100 årige legendariske Bernard Lown beskriver i sin bog:
Every time a doctor sees a patient, the patient should feel better as a result
Bernard Lown, som quoter en unavngiven sibirisk læge – The lost Art of Healing
eller den klassiske, men stadigt gyldige Hippocrates / Osler quote
To cure sometimes, to relieve often, and to comfort always
Det betyder IKKE at du skal gøre det patienten gerne vil (give CT skanning eller antibiotika), og det betyder ikke at patienten er din kunde, som du skal tilfredsstille uanset hvad på dagen.
Men det betyder at du skal lytte til dem, og forsøge at få dem et skridt videre i deres problemstilling (hvis da ikke du kan løse problemet helt – hvilket sjældent kan lade sig gøre). Nogle gange er signalet ved præsentationen så højt, at der ikke behøves meget før du har en diagnostisk vej for patienten. Oftest er det dog ikke tilfældet.
Det bedste- og mest effektive mindset at have i baghovedet for at opnå vores telos, er det jeg vil kalde “comapssionate care” (af mangel på bedre dansk ord): Hvis sympati er at sidde og kigge på nogen nede i hullet og sige ”det må være forfærdeligt”, og empati er at gå ned i hullet til dem og være der med dem i følelsen (Liz Crowe, 4:30: “sitting in the rubble with people”), så er compassionate care et halvt skridt tilbage fra empati (29:15).
Med andre ord er compassionate care = ½ Empati + ½ Handlingsorientering
Det fantastiske ved dette er , at dette formentligt er det patienten kalder at blive lyttet til – eller mangel på samme: Når vi ikke gør det – selvom vi føler, at vi “hørte på deres ord”, så var vi måske i “diagnose-mode” eller “somatik mode”, og ikke i “holistisk mode” eller “bio-psyko-social” eller “lytte til den emotionelle del af samtalen“-mode. Løses patientens problem når vi er i de førstnævnte modes: super!, så er patienten oftest glad. Men som sagt kan problemet sjældent løses, og for at forstå “hvad der bringer patienten til akutmodtagelsen” (Coster et al 2017), må vi lære os at aktivt lytte.
Ikke alene giver det dig bedre mulighed for at diagnosticere patienten på akutmodtagelsen, men det gør dig også bedre i stand til at “hele dem” (læs: få dem til at få det bedre), idet god kommunikation er terapeutisk
Hvorfor er det vigtigt, særligt nu?
Meningen er, at vi skal vide noget, som patienten ikke ved, og som de ikke kan lære ved blot at google. Vi er eksperter i det medicinske, og patienten møder os som eksperter i egen krop. Det kliniske møde er altså mødet mellem to eksperter.
Vores ekspertise bygger til dels på viden. Så hvor ved du, det du ved, fra?
Dette kaldes Epistemiologi, og opdeles i medicin i tre kilder
- Erfaringsbaseret viden / Empiri: Kan være enten formel / systematisk (fra populations-erfaring = studier. Dette er “bedste eksterne Evidens”-benet af EBM triaden) eller informel (dvs erfaring fra dit kliniske virke)
- Fysiologisk viden / rationalisme: Det giver mening fysiologisk, derfor gør vi sådan
- Tradition: Ulogisk følger vi en rutine fordi “sådan har vi altid gjort”
Alle overstående kilder til viden har begrænsninger:
Evidens-benet af EBM har fx problemet med medicin-firmaer- og forskningskulturen, der “jager signifikante” (significance chasing bias), og har givet os en absurd reproduktionskrise, hvor majoriteten af research er ubruelig og direkte misinformerende (se fx EBM a movement in crisis). Desuden skal vi vide når tilstanden har opstået, som Evidensen forsøger at give et svar på, og det trænes vi desværre alt for lidt i:
The notion that we can apply a rule—“If this condition arises, apply that treatment”—ignores the ability to judge whether the condition has arisen
Gary Klein et al: Can We Trust Best Practices? Six Cognitive
Challenges of Evidence-Based Approaches
Fysiologi-kilden til viden har ligeledes probelmer som sammenfattes i analogien om blodladning, som jo var state of the art for 200 år siden ud fra det gældende fysiologiske paradigme. Fysiologi er så vidt muligt nødt til at testes via studier, fordi appliceret til det komplekse menneske, fallerer mange af vores hypoteser om fysiologi. Parachute-argumentet tages ofte frem her, men som Ioannidis, Glazsiou, First10Em, Prsad / Cifu (medical reversal bogen) og Ken Milne (se herunder) forklarer, så er det ganske få behandlinger i medicin der er parachutes (all or nothing behandlinger, og helt åbenlyst effektive ud fra fysiologisk forståelse, som er “farlige” at teste) :
Covid19 har været et mareridt, hvad angår vores kilde til viden (dog har problemet været der hele tiden – nu blev det bare endnu tydeligere). Vi er blevet vant til en hvis sikkerhed omkring det vi laver. Jeg vil argumentere, at det dog er en pseudosikkerhed: Guidelines skrevet på overstående principper, uden en tydeliggørelse af interessekonflikter, og baggrund for beslutningerne i guidelines er hvad vi har lænet os opad tidligere. De er blevet standard of care i “standardiseringens” navn, og ikke sjældent skubbet “skønnet” i baggrunden (også ved tilstande som er meget noisy, og ikke tydeligt signal). Paradoksalt vil individuel behandling ikke umiddelbart gå hånd i hånd med standardisering, så spørgsmålet står tilbage – hvad er “appropriate variability” i klinisk behandling (Jerome Hoffman). Mit svar er hér at der formentlig findes områder, hvor guidelines og sygdomssignalet er så tydeligt, at beslutningen nærmest kan automatiseres. Majoriteten af områder er dog stadig klinisk bedømning.
Hvad med Covid19 pandemien?
I tider, hvor vi i større grad er bevidste om vores systems misinformation- og disinformation , er det svært at vide, hvor signalet er i vores guidelines – hvis jeg kun har tid til 3 ting, hvad er da de vigtige? Og der de vigtige for præcist min patient?. Måden vi producerer guidelines på (og sørger for kvaliteten af dem, og upartiskheden i dem) har fejlet, og vi sidder nu med et system der ønsker, at disse guidelines betragtes mere og mere som ”standard of care” (følg dem eller bliv sagsøgt) i stedet for det, de var designet for i sin tid (indsæt jerome hoffman, guidelines): at GUIDE. Som Iona Heath beskriver, giv os NNT og NNH og kvaliteten af evidensen, og lad lægen og patienten tale om resten. Måske er det hyperspecialiseringen- og det jeg vil kalde ”hypen” om at dette skaber større kvalitet. På visse områder måske. Men det skaber også et større og større behov for at kunne sortere rigtigt for at patienten havner helt helt korrekt hos den hyperspecialist, der nu kun er brady-arytmolog og ikke er sikker på at kunne levere samme kvalitet som taky-arytmologen.
I dette system, klinger jeg fortsat til det, jeg i hvert fald ved, der virker: Kommunikation og Compassionate Care
Vores telos i akutmedicinsammenfatter jeg således:

(for videogennemgang, se min forelæsning fra YDAMs uddannelses dag i marts, hvor jeg kommer ind på overstående)
Tilbage til akutmodtagelsen:
Overstående NNT = 1 kan vi føle bliver svært på akutmodtagesen, hvor vi vakler mellem det utilitaristiske (alle patienterne i venteværelset) Vs det deontologiske (patienten foran mig), samtidig med, at en lang række pres (ubarmhjertig fejlkultur gør, at det ikke engang mere er patientens bedste vi nødvendigvis altid kæmper for (indsæt RISK PROXIMITY problemet, st emlyns og jerome hoffman fiduciary video), men vi hellere er på ”den” (vores) sikre side og bestiller CT skanningen

Der findes et koncept som professor i akutmedicin og kognitiv psykolog, Pat Croskerry har beskrevet i flere artikler kaldet ”RACQITO” (resource availability continuous quality improvement trade-off) (Profiles in Patient Safety: A “Perfect Storm” in the Emergency Department). Følelsen når du ved, at du vader i kviksand, og jo mere du prøver at komme ud, des mere synker du i. I disse øjeblikke laver du ”trade-offs” og agerer i kompleksitet. Et slags kvanteområde, hvor den newtoniske guideline fysiks regler ikke rækker. Tingene er gået fra simple / komplicerede til komplekse. Hér er der ikke plads til micro-management , men behov for oplæring i hvordan vi håndterer usikkerheden og bevæger os i skyggen af kompleksitet, og får mandat til det.
“We have this mindset that following the rules is what makes things safe – but when you actually look at it at a busy department with timeconstraint and resourcesconstraint, you have to bend those rules to make things work. When things go right – we are not following the rules , but when things go wrong it is very easy to look back, to see that we didn’t follow to rules and people just assume , that because we were not following the rules that is why things went wrong. But that is not necessarily the case
Emcrit, Ep 249
Jeg skal undlade at komme for meget ind på fejlkultur og problemet med at fejlkulturen vi taler om de seneste mange år, har været håbløst fortabt i den ”newtoniske” tankemåde (simple- og komplicerede problemer), og glemt at vi oftest i akutmedicin (og medicin i det hele taget) agerer i kompleksitet, hvor guidelines sjældent applicerer (foruden få specifikke områder – https://onlinelibrary.wiley.com/doi/full/10.1111/jep.12925 )
Vil du læse en bog om dette, så læs fx Gary Kleins Streetlights and Shadows
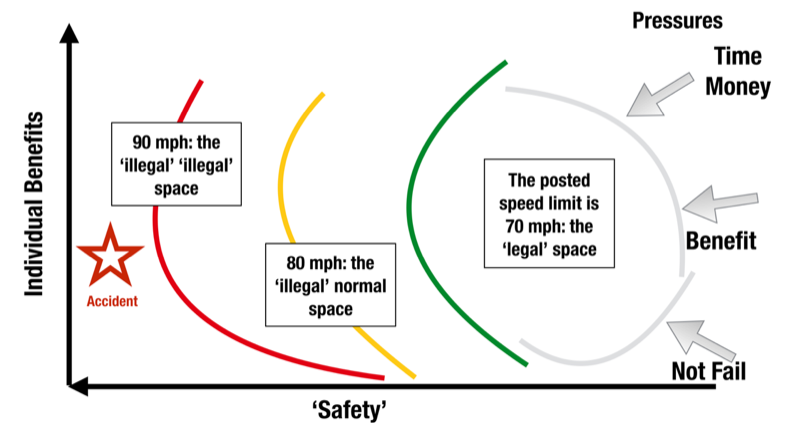
Martin Bromiley (18:00-23:00, gennemgang af figuren herover fra Amalberti et al: Violations and migrations in health care) vil mene, at vi ovenpå komplexiteten næsten altid agerer i ”høj hastigheds området” (vi er blevet fartblinde fordi færre ressourcer, større kompleksitet og højere flow gør, at vi i situationerne dagligt må adaptere, for at det ikke skal gå galt. Denne “adapterede” version af virkeligheden – markeret med gul og rød herover – bliver efterhånden den nye “normal”). En sideeffekt af dette er at vi som sundehdspersonale er intuitive eksperter i kompleksitet, og agerer udenfor guidelines – ikke fordi vi vil, men fordi det er skadeligt at overapplicere “regler” til komplekse systemer (noget som til tider kan være svært at få administrationen og dem der skriger på ”sikkerhed” til at indse):
My observation in aviation, nuclear and rail …we tend to operate in this green (safe) zone, because the rules that are written for us makes it easy to get it right and hard to get it wrong …the problem we have in healthcare for years is that people have gotten used to working in that red zone (less safe ) all the time. And they do it not because they are bad people but just to get the job done – despite the complex systems that are around them. And our challenge over the next 10-20 years is to design systems that makes it not only easy to do the right thing , but easy to within the rules that we have . And that will be a really long term challenge for all healthcare systems . And once we get to that point it’ll be so much easier for Frontline workers”
Martin Bromiley, https://www.youtube.com/watch?v=z54oOM72jk8 18-23 min
Gary Klein kommer med et meget vigtigt eksempel på overstående, om arbejdere på et powerplant der blev testet:
When they (operators of a nuclear powerplant who were being tested) had been tested for their response to simulated emergencies, the operators had always performed very well, but they hadn’t always followed every step of the official procedures. In the previous tests the inspectors had critizised the operators for each departure from the standard procedure. Therefore, as they awaited upcoming exercise, the operators made a pct to follow all the procedures completely. And they did so. By chance, the emergency conditions sent them into a loop: one operator carried out his responsibility, then the next operator performed his step, then the next operator followed in turn but restored the plant to the earlier status. They looked at one another, knowing how easy it was to get out of the loop, but they remembered their pact, so they kept going round and round until the inspectors intervened and moved them forward. But they still got written up for “malicious procedural compliance”. This incident has an amusing punch line, but the message is very serious. Skilled performers need latitude to depart from procedures
Gary Klein, Streetlights and shadows
Vil I have en sammenfatning af “den nye metode” til at forstå “fejl” i akutmedicin, findes den her
Mit take home
- Følg guidelines, men forstå, at de sjældent er høj kvalitet, og du skal som læge være ekspert i at vide, hvornår situationen som de er ment at guide dig i, overhoved er opstået. Dette kan man sige er at gå fra kompleksitet / udifferentierethed til simplicitet, og da kan man følge en guideline.
- Guidelinen har stadig problemer: Hvordan applicerer den til individet (den er i bedste fald lavet af evidens opsamlet fra mængder af folk med en NNT på måske 10-100 i bedste fald)
- Vi agerer næsten i al vores tid i komplekse situationer, og det er vi intuitive eksperter i
- Covid19 pandemien har vist folk hvor stort et problem vi i medicin har med reproduktion af vigtige studier; for tidlig implementering af lav kvalitets medicin; Dyskoordination mellem guidelines, manglende evne til at håndtere usikkerhed som individer og system m.m (selvom alt dette i virkeligheden har været belyst gennem de senste 20 år!)
- I alt dette virvar glemmer vi ofte patienten, som i virkeligheden er vores THELOS (NNT = 1).
- Kvalitet i dagens sundehedssystem måles på målbare parametre. At du udfører compassionate care hos din patient er ofte umåleligt. Vi er som læger glade for at få ”gode karakterer” (vi er formentligt selekteret igennem gymnasiet- og studiet for dette). Men vi må modvirke denne trang, fordi vi i vores lægeliv spiller infinte spil i stedet for finite, hvor der findes et facit med to streger under. Facit i vores infite spil, er den mening vi selv skaber for vores patient. Du vil med andre ord ikke få gode ord med på vejen hvis du anvender 5 min ekstra på dine patienter ifb compassionate care fra din administrator (selvom jeg vil arugmentere at det faktisk er mere effektivt også). Men du vil få tak fra dine patienter, og overleve i systemet (og trives!). Hvorfor? Fordi lægens essens er NNT = 1
- Vær ydmyg (”spotting the right”, og kendskab til vores ”blindspots”) ift hvis der faktisk er ting, som virker som du ikke gør – men vær skeptisk og søg gerne evidensen i det. Kræv forklaring på hvorfor du præcist skal agere sådan – måske ikke i situationen, men bagefter
- Genopret gerne denne balance igennem compassionate care – som vi VED virker. Det er ikke bare bedre for din patient, men også for akutmodtagelsen (effektivitet) og dig (burnout)
- Se min video om hvordan compassionate care kan praktiseres eller læs bloggene om det (LINK!)
Vil du have et mere nuanceret blik på hvad vores kvalitet måles på i akutmodtagelsen?
Tjek nogle af disse referencer
- Waiting to be seen blog (WTBS), EmCases
- WTBS 14 Improving Patient Flow in the ED: 7 Strategies for Nurses (https://emergencymedicinecases.com/improving-patient-flow-ed-7-strategies-nurses/ )
- WTBS 7 – is triage obsolete (https://emergencymedicinecases.com/is-triage-obsolete/ )
- WTBS 6 – Measuring Quality (https://emergencymedicinecases.com/measuring-quality-the-value-of-health-care-metrics/ )
- WTBS 4+5 – Emergency Physician Speed part 1+2 (https://emergencymedicinecases.com/emergency-physician-speed-and-productivity-solutions/ + https://emergencymedicinecases.com/emergency-physician-speed-how-fast-is-fast-enough/ )
- EmCases Ep 129 (Crowding)
- Campell:
- Iona Heath : Arm in arm with righteousness
- Fatovich : The inverted time curve
- Keijzers :
- St Emlyns blog: Only a game? Infinite game theory in Emergency Medicine (https://www.stemlynsblog.org/only-a-game-infinite-game-theory-in-emergency-medicine/ )
- Braithwaite BMJ podcast og artikel:
- Braithwaite et al: Selling Patients
”belyst gennem de senste 20 år” (se ref herunder)
- Ioannidis: youtube (keynote lown institute)
- Ioannidis: the recommended dose podcast
- Ioannidis et al: Why most research findings are false
- Ioannidis: EBM has been hijacked
- Ioannidis: Empirical Evaluation of Very Large Treatment
- Effects of Medical Interventions
- Cochrane: The Recommended dose podcast
- Jeanne Lenzer: The Danger Within us (bog)
- Ben Goldacre: Bad Pharma og Bad Science (bog)
- Prasad og Cifu: Medical Reversal (bog)
- Allan Francis: Saving Normal (youtube og bog)
- Parachute trials (fx First10Em blogs)
- EBM 2.0 (Anand Senthi)
- Jerome Hoffman: …But it makes sense physiologically
- Keijzers et al: Don’t just do something, stand there
- First10Em: Guidelines series
- Jeanne Lenzer, Jerome hoffman, Ioannidis et al: Ensuring the integrity of clinical practise guidelines
- Jeanne Lenzer: why we can’t trust guidelines
- Right Care alliance
- Lown institute
Antifragilitet og narrativet om burnout
Et sidste budskab jeg vil komme med er dette.
Overstående handler primært om system-problemer. Hvis vi finder tilbage til individet i alt dette: Hvad sker der så med individet når vi sætter os læger og sygeplejersker igennem disse systemer gennem dage, måneder og år
Narrativet indtil videre har været, at der er risiko for burnout. Vi har i YDAM- og DASEM skrevet om burnout og arbejdsmiljø af samme grund, da vi synes dette har monumental vigtighed for at vi alle skal kunne have et fungerende sundhedssystem om bare nogle få år.
Men måske skal vi i virkeligheden ændre vores narrativ. Narrativet om “burnout” er blevet kritiseret af bl.a Liz Crowe, fordi det i en nøddeskal er en offer-tilstand. Og det er ikke fordi, det ikke er okay at lide – det er det! Men burnout-narrativet får os ofte over i et mindset, hvor vi er hjælpeløse, hvis vi “rammes af det” (bemærk igen ordene, som at vi er hjælpeløse, “rammes af en ekstern stimuli”).
Der er et begreb, som måske kan føde et nyt narrativ, som kan gøre os bedre i stand til at håndtere den lidelse vi befinder os i: Antifragilitet (coined af “nasim taleb” i hans bog af samme navn)
Kort sagt, så er antifragilitet konceptet om “what doesn’t kill you, makes you stronger”. Psykolog, Jonathan Haidt forklarer hér om begrebet
Det lyder som gammel vin på nye flasker, og det er det måske også. Men Lige nu er vi i et narrativ som indbefatter følgende terminologi
- Skrøbelighed: Lyset er skrøbeligt, fordi et vindpust (externt stimuli) kan få det til at gå ud
- Ressilience / Robusthed: Faklen er robust. Den kan stå imod stærkere vindupust (stærke eksterne stimuli), men stimuli over lang nok tid, eller stærke nok, vil selv få den til at slukke
Overstående ord ligger i burnout begrebet. Vi skal via wellness og work-life balance opbygge ressilience / robusthed, så vi kan stå imod og håbe på, at det er nok. Men en mere moden og nuanceret måde er
- Antifragilitet: Som en skrovbrand – jo mere vind, der blæser imod ilden, des stærkere bliver den
Hvordan opbygger vi antifragilitet i vores system som læger?
Et eksempel på hvordan man agerer med antifragilitet på en situation, hvor man har burnout, vil fx være som beskrevet af en af medforfatterne til bogen “compassionmics” (se også EmCases Ep 145)
Han begyndte at opleve symptomer på burnout som intensivist, men i stedet for at gå hjem og hvile, fandt han ud af, at compassionate care, og en aktivt lyttende tilgang var meningsskabende, og formentligt betydeligt bedre terapi end noget andet. En slags empowerment (jeg kan blive bedre af egen kraft), som er det vi ligeledes kan give patienten når vi kommunikerer med dem på en mere optimal måde (i stedet for vores “default”-narrativ, hvor vi gør dem sårbare- og afhængige igennem systemet).
Et andet eksempel på antifragilitet er vores diagnostiske usikkerhed og de stadigt øgende pres der er på os som læger (beskrevet herover). Er vi i stand til at tage få minutter ekstra med patienten og lytte til deres problem, og være den ekspert (læge) de har brug for (og systemet giver os dette mandat), så vil den nutidige fragile læge, være i stand til at hjælpe patienten- og sammen med dem håndtere usikkerheden uden mængder af tests bl.a fordi man opbygger en alliance, patienten føler sig lyttet til m.m (https://emcrit.org/emcrit/antifragile/ )
Antifragiltiet handler om, at gøre os i stand til at håndtere den eksterne stimuli som vi møder, bearbejde den / reflektere over den, og blive stærkere som resultat af, at vi klarede den. Vi er som læger (og sygeplejersker) møder enorme eksterne stimuli (blæst) i vores karriere. Det er et faktum. Det er ikke bare patientbyrden- og lidelsen, men i højere og højere grad kravene om kvalitet- og registrering som får os længere væk fra vores patienter, den manglende forståelse for det komplekse system vi agerer i- og vores ekspertise i dette system m.m (som forsøgt belyst herover).
Når nu det er et livsvilkår som sundehedspersonale, hvorfor oplæres vi så ikke i højere grad på studiet- og på arbejdet i fx
- Selvrefleksion
- Samtaler med kollegaer (fx “work husband” eller “work wife”)
- Defusing efter større events
- Psykologisk velvære- og hvordan vi vedligeholder dette
Hvorfor findes der ikke plads i systemet til områder som
- Balint grupper og/eller schwartz grupper som fokuserer på overstående
- Psykologisk support (både på lederniveau, men også på front-line worker niveau)
- Psykologer som fast del af det kliniske team (for at fascilitere og undervise os i disse områder, som de er eksperter på)
Hvorfor arbejder vi ikke hårdt på fx
- Psykologisk sikkerhed (mulighed for at komme med feedback, så vi kan vokse – narrativet ændret fra “blame” til “learn”)
- Vulnerability loops (villighed til at erkende fejl i ledelsen / på høje poster, og på den måde skabe mulighed at man ned igennem systemet også tør komme med sine fejlbarligheder)
Ultimately, it is not the trauma that causes growth, but rather
Olson et al, 2020: Pandemic-Driven Posttraumatic Growth for Organizations and Individuals
how individuals and organizations interpret and respond to it.
Jeg har tidligere lavet en “læringsblog”, hvor et af hovedbudskaberne er, at: Practise doesn’t make perfect – perfect practise makes perfect. At tro, at samme eksponering om og om igen gør os stærke, uden refleksion (og læring), er naivt. Hvorfor skabes der så ikke de forhold for vækst i af individet ind i ekspertrollen, så vi kan vokse i vores opgave, og blive de læger, som systemet ønsker af os? (jeg taler fx fridage nogle gange per kvartal til refleksion i grupper med peers; fokus på peer review i hverdagen m.m)
David Boulger og Iona Heath har blandt mange andre talt om, at vi ikke kommer tilbage til “samme normal” i sundhedsvæsenet som før, og at der er flere “kurver der skal udflades”, herunder det “psykiske efterslæb” som uværligt vil komme:

Lad os se dette som en mulighed for at gøre det bedre end før, og rive de simplistiske metoder op med roden, og skabe en mere kompleksitets-orienteret /forstående- og holistisk tilgang, der tager det bedste fra teknologien og blander det med menneskeligheden (compassionate care). Det vil ikke alene skabe bedre forudsætninger for os der arbejder i systemet, men ligeledes bedre kvalitet (selvom det ikke nødvendigvis altsammen er målbart), effektivitet- og patienttilfredshed.
Den uhensigtsmæssige positive feedbackloop af hype for lægevidenskaben til at kunne kurere alt (bare nok teknologisk udvikling investeredes) som igennem 1900-tallet blev skabt, kommer kun til at fortsætte. Vi må som læger stoppe udviklingen, også selvom det koster os vores jobs. Sundhedssystemet- og dens positive feedback loops med “more is more”, kan i de næste år vokse sig stort nok, til at være en krise på samme størrelse som pandemien selv.
Covid19-pandemien er forfærdelig, men den kan give os muligheden for at ændre kurs i sundhedssystemet til en mere menneskeorienteret-, mindre farmako-styret- og mere antifragil tilgang
Vi kan blive bedre. Vi skal blive bedre. For alles skyld
Og som altid: Tak fordi du læste så langt!
Er jeg for naiv? Jeg misser ofte ting, og det er muligt jeg gør det hér også – skriv gerne i kommentarfeltet herunder!
Vil du have en sammenfatning med lidt mindre fokus på individets psyke, og mere på emner som jeg har talt om tidligere (overdiagnostik, overbehandling etc), så tjek denne fænomenale post ud af George Kovac på EmCrit:
Vil du læse mere om dette emne anbefaler jeg
- EmCrit: Antifragility in EM, George Kovac
- Caroline Elton: Also Human
- Adam Kay: This is going to hurt
- Taleb: Antifragile (ej selv læst hele denne bog, men forelæsninger om konceptet anbefales)
- Brindley og Crowe et al, 2019: Psychological ‘burnout’ in healthcare professionals: Updating our understanding, and not making it worse
- Daniel Coyle: The Culture Code
- Olson et al, 2020: Pandemic-Driven Posttraumatic Growth for Organizations and Individuals
- David Boulger: Flattening a different curve https://reflectionsonhealth273612902.wordpress.com/blog-2/
- Stimulis podcast: Stoicism
- Braithwaite 2018: Changing how we think about healthcare changes
- Iona Heath: Arm in Arm With Righteousness
- Wayne Jonas: Deconstructing the placebo effect and finding the meaning response

