I think (our organisations such as ACEP, CAEP) should be advocating – especially for em physicians – that we apply the best evidence to every individual patient and that that means we have the opportunity (to provide) a NNT = 1 to every single patient . We have the opportunity for every single patient that comes through that ED door to help in some way . And that doesn’t mean curing but it means caring for every single person … and I think our organisations should move forward and push against some of those guidelines that come out and some of the research that come out and say “..we do not have enough evidence of benefit and we know harm is underreported so we are not going to endorse this therapy …”
Ken Milne, SGEM Xtra – The Danger Within us
Denne blog har jeg længe villet lave. Nu fik jeg endnu mere momentum til at lave den, efter EmCases publicerede evidensen bagom emnet til del 2 (EmCases Ep145): Heling og compassion, som en del af medicin.
https://emergencymedicinecases.com/physician-compassion-barbara-tatham/
samt denne blog fra Stimulis (Rob Orman):
https://www.stimuluspodcast.com/post/31-the-dalai-lama-s-doctor-barry-kerzin-md
Jeg advarer, del 1a-1c af denne blog, er en “rant” (dvs høj på mening – men jeg mener også det er opbakket af en efterhånden ikke ubetydelig mængde evidens fra mange forskellige specialer- og discipliner) om den skammelige tilstand vores medicinske videnskab- og guidelines som helhed er i, og om de pres der findes på læger som konsekvens af dette (forstå mig ret – det gøres også meget god forskning, og mange gode guidelines).
Den diskussion baner vej for det jeg egentlig vil tale om i denne blog (compassionate care – del 2), og hvorfor den nu mere end nogensinde er så vigtig . Så hvis du ikke orker den lange del 1, så brug din energi på del 2 og 3!
Et underliggende tema i bloggen er kærlighed / medmenneskelighed, og vores rolle som læger, i det 21. århundrede, hvor jeg stiller spørgsmålet:
Er vi blevet overflødige?
Er vores job, som nogle journalister skriver, bare at skrive medicin ud? Eller er det noget dybere, der går tilbage til rødderne af lægegerningen, som vi på vejen igennem den teknologiske udvikling har glemt?
“Telos” er et filosofisk begreb lånt fra Aristoteles der kort kan oversættes til “essens”. Et eksempel lånt fra Satré: En knivs essens (telos) er at skære. Hvorfor? Fordi du vil ikke kunne hævde følgende: “det er en god kniv, men den kan ikke skære” (Satré vil sige, at dens essens går forud for dens eksistens – den er skabt ud fra ideen om at kunne skære. Dette, vil Satré mene, i modsætning til mennesket, som er skabt først (kastet ud i verdnen), og sidenhen må finde sin essens – hvilket skaber lidelse, fordi verdnen ikke er skabt for mening). Men nok om det – fordi selvom lægen er menneske (med eksistens uden at være skabt til en speciel funktion / essens), så er lægegerningen en rolle som samfundet har skabt, fordi der findes et behov for os når folk bliver syge, som lægmand ikke kan varetage ligeså vel.
Så hvad er lægens “thelos / essens”? Jeg ved hvad mit ideal-svar er:
At gøre patientens lidelse mindre – NNT = 1 (at enhver patent, jeg møder har det bedre efter interaktionen med mig – ikke nødvendigvis i form af kur eller et løst roblem, men oftest i form af at blive hørt / set, og komme til “næste skridt” i deres diagnostiske- og/eller terapeutiske vej. Med mig som behandling for det patienten søger for, skal jeg med andre ord bare se 1 patient for at få effekten, som er “patienten havde fordel af at se mig ift hvis han/hun ikke havde set mig” (NNT=1)).
Men jeg ser dagligt, at vi ikke lever op til dette thelos, pga den komplekse maskine vi har skabt, som vi kalder det moderne vestlige sundhedsystem, og dens tendens til at favorisere det vi kan måle. Som Professor Morten Sodemann (forfatter af “Sårbar? det kan du selv være” og “Det lægen ikke ved, har patienten ondt af”) forklarer, så skraber vi problemerne foran os ved ikke at adressere patientens problem – vi får “point” på scoreboarded ved at klare patienten til tiden, og få dem ud af døren. Vi får ikke point for at løse problemet de har. Og vi håber på, at nogen i systemet kommer til at have tid, men det virker til (lidt som med FMK da det blev indført), at det er vores alles ansvar, ikke bare almen praksis eller akutmodtagelsen eller psykiatrien eller…
Deborah Bowman (etik- og jura professor) beskriver dette flottere end jeg kunne:
Our patient encounters are a necessity, but not sufficient
Can they ever be sufficient ?
Deborah Bowman, Medicine Unboxed – VOICES podcast, paraphrasing
Vi skaber onde spiraler, hvor patienter ikke hjælpes, men blot skovles videre og ofte bliver dårligere i processen (iatrogen skade, mistro til læger, “cascade of care” etc).
Men kan vi blive bedre?
Hvis vores post som læger i samfundet er at opbygge en ekspertise, som ingen person kan nå at få, når de får sygdommen eller behøver den viden (se “the fiduciary af Jerome Hoffman i del 2 af bloggen), hvordan skal vi så forstå ønsket fra patienten om at “bare gøre som de gerne vil” (det man kan kalde “McDonalds medicin”: Velkommen til Akutmodtagelsen, hvad skulle det være i dag? – vil du have fritter med til bestillingen?)?
Er det virkelig patientens bedste, at betragte dem som “kunder”? Hvad er forholdet imellem det som er bedst for patienten (“patient centret care”), og det patienten gerne vil have (“patient satisfaction”)?. Skal alt være SDM (Shared Decision Making), eller er der dele af selektiv paternalisme, der stadig kan være vigtig?
Jeg tror jeg igennem læsning af en lang række kilder (refereret i bloggen) af moderne tænkere indenfor medicin- og akutmedicin (se navnene i referencerne i del 1a), har fundet mit eget svar til hvordan vi kan blive de bedste læger for vores patient og forbedre læge-patient forholdet. Det vil jeg gerne dele. Meget af det, jeg skriver, er mere eller mindre kontroversielt i moderne medicin, og selvom du måske ikke er enig, så håber jeg, at du kan tage et “spotting the right” tilgang til det jeg skriver. Lidt som med klimakrisen, kan disse emner være noget som deler vandende. Nogle vil nok mene, at det ikke overhoved er kontroversielt, men en “elefant i rummet” – Nogle har måske allerede hørt nok. Andre synes at det er et ikke-problem, eller et nødvendigt biprodukt af
Meget passende hinter en af tænkerne / forskerne som jeg fremhæver i del 1a, Dr Ioannidis til, at vores aktuelle problemer med forskning og anvendelse af resurser indenfor vestlig medicin, er som en slags klimakrise som kan true befolkningen mere end beskytte den (hvilket pludseligt er 180 grader modsat af vores oprindelige Telos som læger!)
Opbygning af bloggen
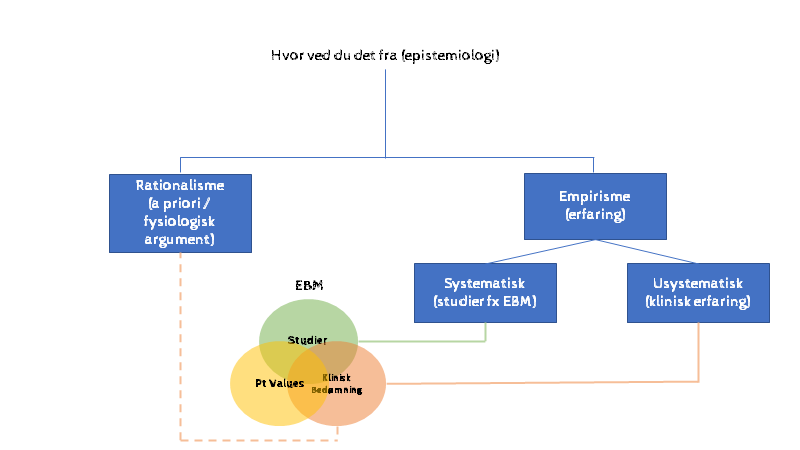
Udover vores telos som læger, er der et andet centralt spørgsmål som går igennem bloggen, som vi altid konfronteres med, når vi sidder overfor patienten: hvor ved du, det du ved, fra?
Dette kaldes Epistemiologi (hvor ved vi det, vi ved fra), og opdeles i medicin i tre kilder
- Erfaringsbaseret viden / Empiri: Kan være enten formel / systematisk (fra populations-erfaring = studier. Dette er “bedste eksterne Evidens”-benet af EBM triaden) eller informel (dvs erfaring fra dit kliniske virke)
- Fysiologisk viden / rationalisme: Det giver mening fysiologisk, derfor gør vi sådan
- Tradition: Ulogisk følger vi en rutine fordi “sådan har vi altid gjort
Bloggens første del (del 1a-c) omhandler disse tre emner, og fordele og ulemper ved hver kilde til viden.
Et tema jeg forsøger at belyse er reproduktionskrisen og konceptet om Medical reversal. Den “systematiske” empiriske erfaring fik et make-over for 30 år siden, da epidemiologi-interesserede folk i forskellige dele af verden anså at vi skulle
Et andet tema er rationalisme (fysiologi-argumentet = det giver mening, så vi behøver ikke forske på det), og gennem bl.a Poul Glaziou’s og John Ioannidis’ studier og “parachute-artiklerne” forklare, hvorfor vi formentlig altid behøver studier selvom ting virker logiske / åbenlyse ud fra vores forståelse af den menneskelige fysiologi (med viden om, at visse ting ikke KAN studeres fordi det er etisk uforsvarligt). Begreber som Paradigmer (i Kuhnsk forstand), kompleksitets-videnskab og holisme (som modsætning til reduktionisme) er begreber som hører til denne diskussion
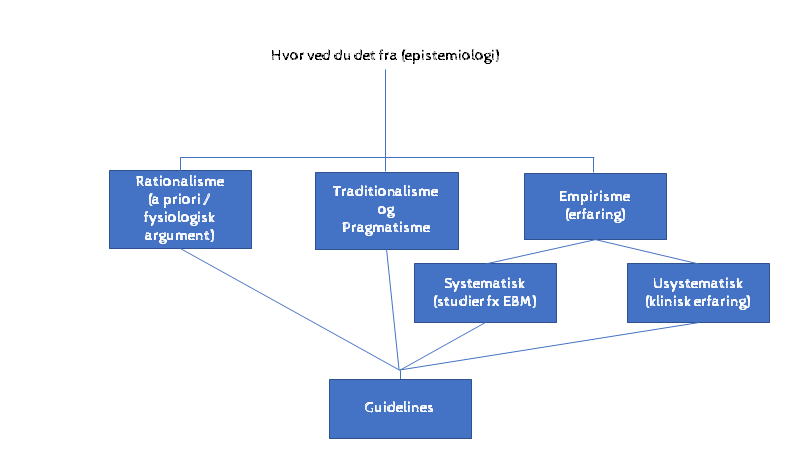
I del 1b og 1c ønsker jeg desuden at belyse, hvordan guidelines er blevet noget helt andet end originalt intenderet, og hvordan det muligvis skader vores patienter, og skaber dårligere læger, der ikke får mandat til at tænke selv (Gary Klein ville kalde det: erosion of expertise).
EBM-figuren er en gennemgående figur (behøver du en klinisk relevant refresher om EBM så tjek hér). Udgår man fra figuren, så handler del 1a-1c altså om kilder til viden for lægen og problemet med det vi har i dag.
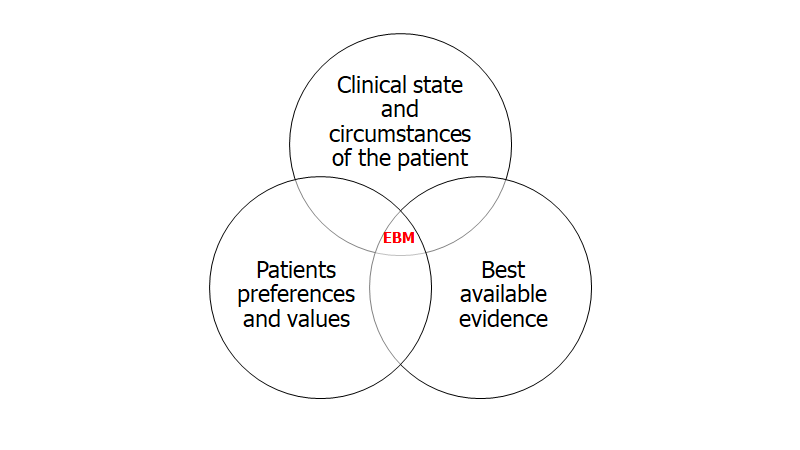
I del 2 og 3 fokuserer jeg på det, jeg synes er en stor del af løsningen, til hvordan vi som individer kan kan hjælpe vores patienter bedre: compassionate care (patient values og preferences), men også hvordan vi får den bedste diagnostiske information
Opbygningen er således:
- Del intro
- Del 1a+1b: Research og The medical misinformation mess
- Del 1c: Guidelines, patienten og Risk Litteracy
- Del 2: Compassionate care og gode kommunikationsevner: Den vigtigste diagnostisk- og terapi for majoriteten af patienterne
- Del 3: Hvordan bliver jeg bedre på kommunikation og compassionate care
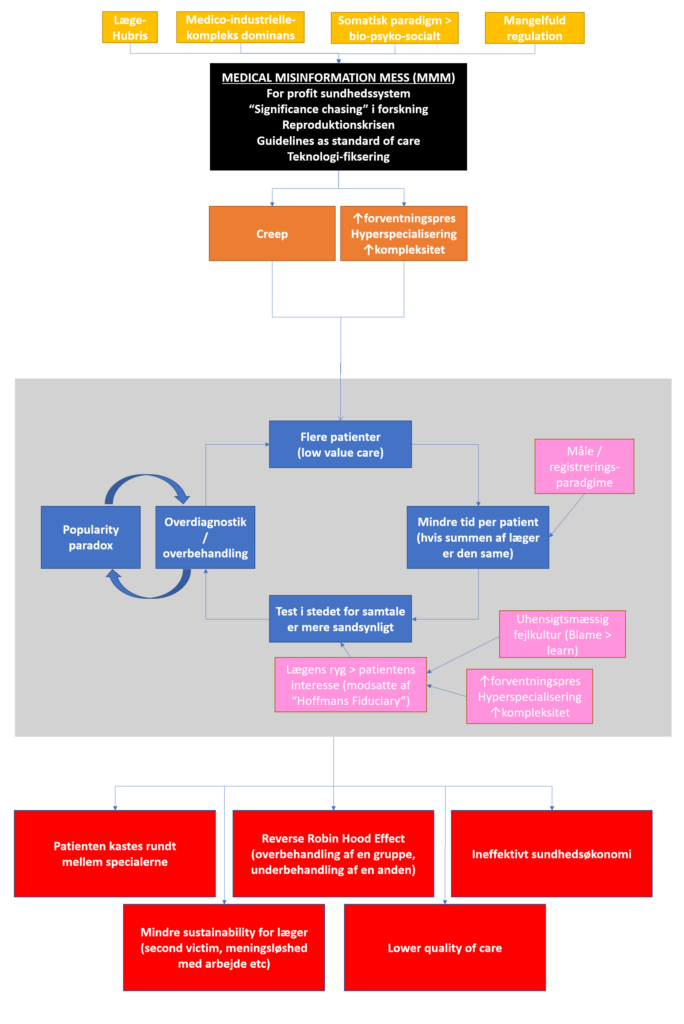
Følgende er en stærkt simplificeret oversigt over temaerne og historien jeg forsøger at fortælle i del 1. Del 2 og 3 mener jeg, er en af løsningerne på disse onde spiraler (det grå område i midten) som skabes
TIl denne blog, og i denne tid med enorm interessekonflikt- og forvirring omkring fakta føler jeg det nødvendigt at lave en ordentlig disclosure:
Disclosure
Jeg har ingen financiel interessekonflikt, men jeg har en intellektuel interessekonflikt i og med, at jeg personligt mener, at vi overdiagnosticerer-, overbehandler- og medikaliserer vores patienter, og at dette er en af de største udfordringer i moderne medicin – ikke alene i akutmedicin. Jeg er menigt medlem af all trials (UK) og No Free Meal (DK) . Mange af de kilder jeg anvender, hænger sammen igennem intellektuel interesse (Fx Jerome Hoffman, Ken Milne, Iona Heath, Trisha Greenhalgh, Jeanne Lenzer og John Ioannidis har på kryds og tværs arbejdet sammen med hinanden og refererer til hinanden). Jeg har forsøgt at mitigere dette ved at inddrage flere forskellige kilder, men dette er et stort bias.
Denne blog er desuden et ekkokammer, og vi behøver i denne (som alle) dialoger en mere balanceret samtale (se fx The social dilemma dokumentaren og / eller EmCrits kommentar til konceptet og/eller Jonathan Haidts forelæsninger fx denne), med koncepter jeg formentlig har blindspots overfor (særligt økonomiske behov etc). Betragt derfor denne blog, som en del af pusselspillet, hvor det er nødvendigt at høre modstridende argumenter og have åbner samtaler med folk af modsat mening – vi skal med andre ord lære at lytte. Skeptikere er vores bedste venner – de gør os bedre (som John Hinds hinter til i sin kendte forelæsning: Crack the chest and get crucified)
For at være tydelig, så er min holdning ikke “less is more” eller “more is more” . Overdiagnostik er som Iona Heath nævner et “tvillingeproblem” – overdiagnostik / behandling og underdiagnostik / behandling går hånd i hånd, og det er balancen som skal indfindes ved de rette patienter . Min holdning er derfor bedst beskrevet med med NNT = 1 : altid at hjælpe patienten med det, der er bedst for dem i situationen (og ofte er det igennem kommunikation og information som vi skal se i del 2)
Jeg kommenterer en del på “systemet”, og noget af dette er kontroversielt og kan være ømtåleligt. Derfor vil jeg blot sige følgende: Jeg er ikke imod kræftens bekæmpelse eller andre patientorganisationer, men systemet som de er en del af, er problematisk og vi er nødt til at være kritiske overfor den enorme influens disse organisationer har (ofte støttet af farma-industrien) , fordi de potentielt driver ressourcer væk fra mere behøvende patientgrupper (som måske ikke kan tale for sig på samme måde pga fx psykisk- eller social belastning)
Jeg er ikke imod forskning (det vil være irrationelt) – Jeg mener blot, at vi behøver en anden kultur- og ramme for, hvad som skal belønnes, og hvordan det skal reguleres, og for hvem vi laver forskningen, skal kraftigt modificeres.
Jeg er ikke engang anti-farma, men som med mange andre områder (fx global opvarming , sociale medier) ser vi hvad interessekonflikter, med profit som prio 1 på et frit marked, hvor meninger kan købes, kan resultere i: Selv i lyset af egen-destruktion er maskinen svær- til umulig at stoppe. For det er en maskine. Vi har præcist det system, vi har designet (bevidst eller ubevidst) – intet mere og intet mindre. Folk er ikke onde i systemet, men de er ofte passive, og ser den anden vej, hvilket leder til en infinitisimalt bevægende slippery sloap, der til sidst resulterer i en absurditet, hvor vi gør mere skade end gavn netto (der hvor vi måske er nu?)
Slutteligt vil jeg sige følgende: Jeg er for EBM, men er meget åben overfor kritikken om den. EBM er lidt som demokrati – den mindst dårlige iblandt metoder der kan vælges. Forskellige diskussionspunkter eksisterer (se fx https://accadandkoka.com/episodes/episode30/ ), men overordnet synes jeg mange af disse punkter er “ikke-diskussioner”, hvor koncepter misforstås. Man kan sige, uden at gå i detaljer, at jeg overordnet er enig i holdningen som beskrives i denne blog, af Justin Morgenstern, om EBM – bl.a også at koncepter som EBM 2.0 måske i virkeligheden ikke er noget nyt, men nærmere en “re-branding” og renæssance af de originale koncepter. Jeg mener i højere grad, at snarere end at “konceptet EBM” er forkert, så er det, som Ioannidis forklarer ofte blevet misbrugt og bliver misbrugt i medier- og af det medico-industrielle-komplex , til at sælge deres produkt. Nogle af kritikpunkterne for EBM jeg synes er valide, har bl.a Gary klein, Iona Heath og Trisha Greenhalgh (EBM – a movement in crisis?) kommet med:
- Et af de store diskussionspunkter er vægten af Rationalisme- og informel (erfaringsbaseret) viden, Vs Den formelle EBM, og hvor meget det skal vægtes hver især i den kliniske interaktion
- En anden stor diskussion er, hvorvidt vi kan bygge erfaring fra populationer (gennemsnit) og applicere det til individet. EBM er med andre ord “utilitaristisk” / epidemiologisk, men giver ikke altid mening for lægen i rummet med patienten, fordi det er svært at vide, om denne patient har gavn eller ej
- EBM forudsætter at symptomer er “kasser” – men det kræver at lægen via sin bedømning (judgement) er i stand til at opsamle data ud fra samtalen, og bedømme at “symptomkassen” vi kalder fx “hovedpine” faktisk forefindes

Jeg har meninger, men ingen løsning om ovenstående . Til denne blog er det blot vigtigt at forstå, at der findes flere lejre ift EBM-konceptet – og det er vigtigt at vi har denne akademiske diskussion for patientens bedste
Det, der IKKE er acceptabelt er “pseudo-debattering” (dis-information) som big farma- og andre interesseorganisationer anvender som strategi til at så tvivl på et videnskabeligt område (læs fx ”merchants of doubt”, ”Bad Pharma” , ”doubt is their product”, ”the danger within us” eller søg wikipedia for tobak-industriens playbook, og se hvordan strategierne er dissemineret gennem fx farma-industrien) tænk fx tobak-industrien, global-opvarmnings-debatten eller våben-industrien i USA, og hvordan selv den stærkeste evidens ikke går igennem): De har desuden penge til at give folk der er enige med dem en megafon (evt via sociale medier), hvilket underminerer den egentlige sandhed.
Vi som læger influeres mere end vi tror af overstående (fordi det til dels er en del af vores kultur, og det medico-industrielle komplex ofte finansierer meget af det vi laver), og konceptet om “bare at sige nej”, er måske den simpleste måde at undgå unødig influens (som Ben Goldacre længe har talt om), imens andre mener, at dette også handler om en “balance”
Som du allerede nu kan forstå vil denne blog til tider føles som konspirationsteori – mange af emnerne er kontroversielle, og mange af emnerne er høje på mening. Vær kritisk imod alt jeg skriver, og tjek biblioteket i del 1 ud for at danne egen mening – måske er det ikke så slemt, som jeg ser det. Og igen hop til del 2 og 3 som er de vigtigste dele af denne blog, om ikke andet!
Hvis bloggen springer lidt engang imellem, så er det primært pga manglende tid til gennemgående redigering. Jeg har skrevet på denne blog igennem flere år nu, og pga “life happens”, er den aldrig blevet til noget læsbart før nu. Jeg er bevidst om, at det er en af mine sværest læste blogs trods mit forsøg på at bedre dette. Emnerne er dog så vigtige, at reglen om “perfect is the enemy of the good“, sejrede, og det er det, du læser nu. Problemet i vores nutidige “fake news /misinformations / disinformations debat” er dog at kontroversielle- og hadfulde ting rejser længere på internettet end faktuelle / gennemtænkte posts. Jeg har fået en megafon i form af denne blog (tak YDAM og DASEM!). Jeg håber ikke, at jeg ikke blot tillægger mere “bullshit” som er umuligt at få væk (såkaldte “Brandolini’s law”)
The amount of energy needed to refute bullshit is an order of magnitude bigger than to produce it
Brandolini’s law, wikipedia
Dette kan også grafisk vises på en anden måde, som er gennemgribende for diskussionen i del 1
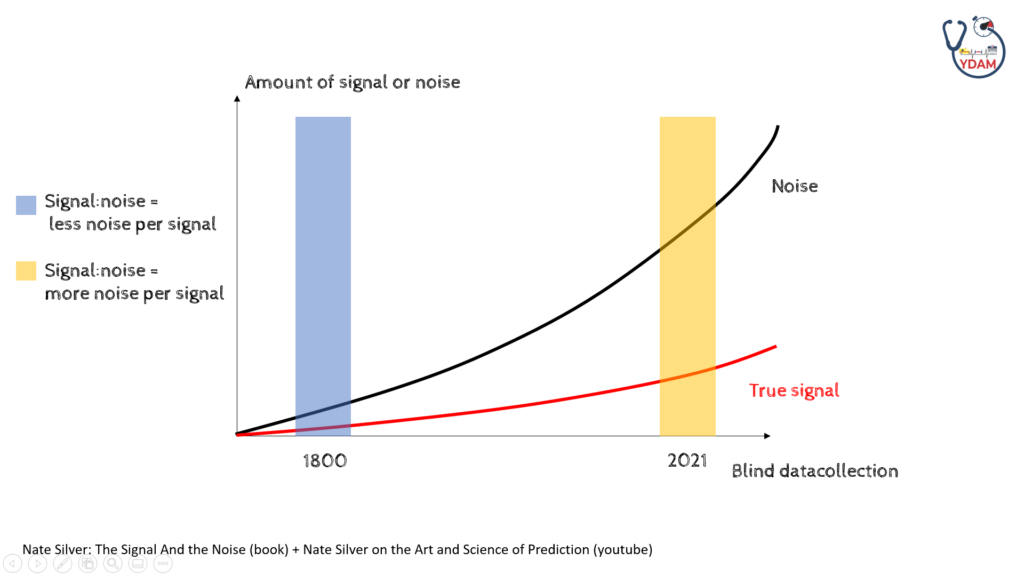
Hans hovedbudskab er, at “viden” (true signal) er vokset, men mængden af “noise” (junk data) er steget endnu mere relativt talt. Altså ser vi særligt i det seneste årti en signal-støj ratio, hvor der er meget mere støj end signal, jævnført med tidligere, hvor data havde højere kvalitet. Dette er ikke nødvendigvis dårligt, men noget vi må tage stilling til når vi møder ny data, særligt ifb “the infodemic / misinformation problemet” som virker blive et manifest problem
BOTTOM LINE
Dette er en laaang blog. Jeg har brugt samlet set >250 arbejdstimer på at færdiggøre den. Jeg fortænker dig ikke i, ikke at læse den. Dette er en af mine vigtigste blogs og budskaber, og derfor vil jeg give dig hovedbudskabet up front:
Moderne medicin er i ubalance. Medicin er (og har altid været) en hybrid imellem humanisme og videnskab, og lige nu betragter patienterne-, samfundet- og mange of os indenfor systemet, medicin som udelukkende en videnskab uden usikkerhed, og med præcise svar. Dette er langt fra sandheden, selv i bedste tider.
Lige nu er desuden langt fra bedste tider, hvad angår kilden til vores “svar” – research, guidelines og reguleringen af dette system er løbet løbsk, til en sådan grad, hvor det nu er ganske svært for lægen at gennemskue hvilke behandlinger, der faktisk virker og har fordel for patienten. I den “quixotiske” (fra Don Quixote) jagt efter sikkerhed, er vi begyndt at overanvende “hjernen” i medicin (teknologien og videnskaben). Dette har ført (og fører) med stor sandsynlighed til netto-skade for samfundet, snarere end en fordel: Overdiagnostik, Overbehandling, Angst, Medikalisering og “low value care” m.m er resultatet.
Samtidig er tiltroen til- og kredibiliteten af lægen som heler og kommunikator (hjertet) sat i baggrunden. Dette har gjort, at mange læger (herunder Jerome Hoffman, Gerbon Keijzers og Cliff Reid indenfor akutmedicin), betragter lægens job til nu også at omfatte at beskytte patienten imod hvad moderne medicin kan.
Paradoksalt, ift overstående “overdiagnostik”-diskussion, vil overdiagnostik et sted i samfundet altid skabe underdiagnostik et andet sted. Det er et såkaldt zero sum game , fordi ressourcerne ikke er uendelige. Vi distribuerer ikke vores ressourcer fair eller logisk.
Tiden er ofte den bedste test, men denne kan ikke effektivt anvendes uden en alliance med patienten. Patienten er angst, og kommer ikke uden grund til akutmodtagelsen, uanset om underliggende årsag er meget alvorlig eller triviel – de (eller nogen anden) har bedømt, at de skal være der. At sige, at “alt er normalt, gå hjem”, er simpelthen ikke nok i mange tilfælde. Det kan være at patientens “chief complaint” er blevet addresseret, men deres de føler ofte, at de “ikke er blevet hørt /set / taget seriøst”. Deres “problem” så at sige, er ikke blevet hørt (selvom EKG’et og troponinen var okay). Det skaber en cognitiv dissociation for patienten, når vi ikke “giver deres historie tilbage” (se del 3, Lisa Sanders) og gør alle de ting, som er essensen af lægegerningen – at udtrykke et ønske om at ville hjælpe (jeg har alvorlige symptomer, men lægen siger, at alting er okay – hvem har ret?). Løsningen på dette paradox (at chief complaint er addreseret, men patienten føler sig ikke set, fordi deres problem stadig ikke er addreseret), mener jeg, er compassionate care, risk litteracy og akutmedicinerens påtager sig som identitet at have rollen som “ekspert i kommunikation” (se del 2- og 3 for detaljer om dette). Når chief complaint- og “problemet” overlapper, da er det ofte let at være akutlæge (de har tydelig patologi) – vi er nødt til at definere os bredere end blot disse relativt færre tilfælde at kontakter vi har dagligt.
Slutteligt kræver det mod at gøre det bedste for patienten i dag pga “risk proximity problemet” (se Jerome Hoffman og Simon Carley tale om dette). Valuta i dagens system (og det vi læger måles på), er desværre ofte noget som ikke gavner patienten, eller kun en særlig gruppe (som regel dem med ressourcer). Dette skaber bl.a en “reverse robin hood effekt“, hvor dem med ressourcer har det lettere – dvs bias imod dem, der ikke har ressourcer (som også ofte er dem, der har mest brug for sundhedsvæsenet). En overfokus på hvad teknologien med mindre og mindre NNT:NNH ratio, skaber ikke alene et ineffektivt system med utilfredshed blandt læger og patienter, men ligeledes et enormt uøkonomisk system (jf figur herunder af Hoffman).

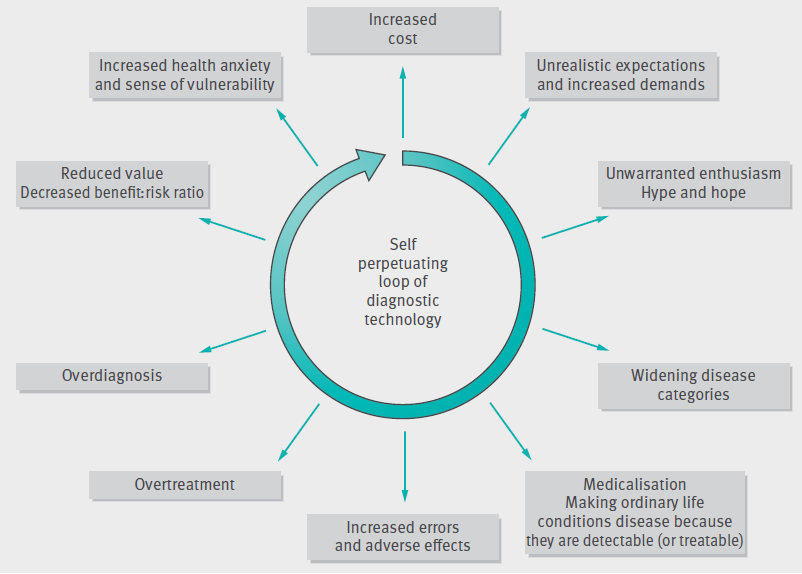
Den hubris som for det “farmako-medicinske mirakel” som er skabt igennem 1900-tallet, er blevet overtaget af farmako-industrien og de ejer for store dele nu “narrativet” om det at være læge. Befolkningen ønsker at få tabletter som “løsning” for deres komplekse sociale- og psykologiske problemer.
Ofte er de ting, som gavner patienten (fx at lytte til deres historie, compassionate care etc) ikke målbart (til trods for, at flere kilder angiver, at det formentligt er mere effektivt, giver bedre diagnostik og bedre behandling af patienterne – se min videoforelæsning herunder for kilder) og blevet vraget til fordel for det, som er målbart. Vi skal have ændret hvad vi anser som værende valuta i systemet, og hvorvidt vi virkelig altid behøver at kunne måle noget, for at det er kvalitet. Som Iona Heath beskriver:
At the moment we waste effort, money and time, collecting data and pursuing quality targets, so that we have less time to listen and we risk losing sight of the suffer ing human subject. And we risk destroying quality in our attempt to measure it.
Iona Heath, Arm in Arm with righteousness
Jeg har for nyligt lavet en forelæsning bl.a om dette emne, som kan ses her
Denne blog er et forsøg på at beskrive , hvor vi går galt lige nu, og hvordan vi indenfor vores egen influens-sphære kan gøre en forskel for vores patient: Særligt gennem compassionate care
Målet med at se en patient skal nemlig altid være :
NNT (number needed to treat) = 1
eller
Every time a doctor sees a patient, the patient should feel better as a result
Bernard Lown quoting an un-named siberian doctor, The Lost Art of Healing
Patienten skal have gavn af at se lægen – altid. Uanset om det er kommunikation, information, beroligelse, empati eller evt medicin
Kort sagt, så er det på tide at skrue lidt ned for “hjernen” i medicin, og skrue meget op for “hjertet”:

Er din interesse vakt? Så følg med på denne episke gennemgang af et af de vigtigste problemer i moderne tids medicinske historie:

