Nogle emner, som perifært er relevante for akutmedicineren (jeg har behøvet at håndtere disse tilstande indenfor det seneste år), men som ikke er super hyppigt forekommende, har jeg valgt at ligge i et appendix hér:
Patienten med tracheostomi
Nu og da ser vi patienter med tracheostomi. Helst har vi gerne A-specialisterne, anæstesi- og/eller ØNH på plads når en tracheostomipatient ruller ind ad døren, men i min erfaring, er dette ikke altid tilfældet (i hvert fald ikke hér i Stockholm, hvor der kun findes ØNH ét sted i byen, og det er ikke mit hospital).
Tracheostomien- og dens komponenter ser sådan ud
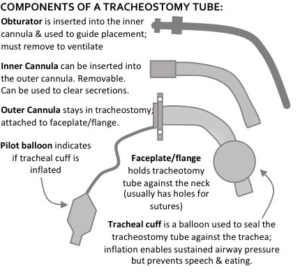
Og terminologien er vigtig ift om patienten har en forbindelse mellem næse/mund og trachea eller ikke (da det ingen nytte har, at give ilt ovenfra, hvis der ikke findes nogen forbindelse)
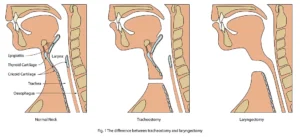
- Laryngektomi: Fjernelse af larynx. Kan ikke få ilt ovenfra
- Tracheostomi /tracheotomi: Hul (stoma) ind i trachea, hvori der sidder en tube. Kan iltes ovenfra og via tracheotomien
- Cricorideathyroidectomi: Akut procedure, hvor du kommer ind i trachea via membranae cricothyroidea. Indikationen er ofte, at patienten ikke kan iltes / intuberes (CICO), hvorfor iltning via stomaen ofte er eneste løsning.
Når en patient præsenterer med tracheostomi og et A- eller B problem, må man forsøge at udelukke følgende tre ting som tracheostomi-relateret årsag:
- Blødning (herunder tracheo-innominate-fistula):
- Dekanulering
- Obstruktion
Behandlingen af tilstandene afhænger af, hvor ny tracheostomien er, og det magiske antal dage virker til at være 7-14 dage. Således er behandlingen anderledes alt efter om det er <7-14 dage eller >7-14 dage gammel tracheostomi som din patient har. <7-14 dage, vil komplikationerne være relateret til umodent stoma (hullet i halsen) eller perioperative komplikationer fx blødning eller lokal infektion. Følgende infographic går igennem håndteringen af hver af disse problemer:
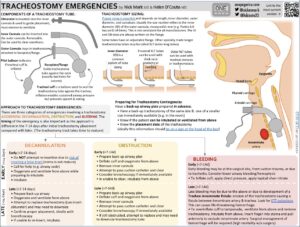
Din generiske approach til patienten med tracheostomi og A- eller B-problemer kan være som følger (se First10Em og RCM bogen 2019 fra Weingart et al) (nb: dette udføres i tillæg til den normale udredning for dyspnø)
- 1: Ring efter ØNH / Anæstesi
- 2: Giv ilt på tracheostomien + på ansigtet (medmindre du ved med sikkerhed, at patientens næse/mund forbindelse til trachea er lukket)
Ved mistanke om obstruktion:
- 3: Fjern inner-kanylen (og andre devices). Inner kanylen kan være obstrueret, og man løser en sådan obstruktion ved at fjerne inner-kanylen -> sug (20-25 kPa, blødt sug) luftvejen
- Sug passerer: Sug rent for at fjerne eventuel partiel obstruktion pga sekret
- Sug passerer ikke (antag obstruktion pga displacering- eller obstruktion af tuben):
- Metode a (stabil patient): Fiberskopi af tuben for at udelukke obstruktion
- Metode b (intstabil patient): Fjern tracheostomi-tuben ved at de-cuffe tuben og trække den ud
- I: Kan iltes / ventileres fra oven (tracheostomi): Anvend vortex metoden og udfør BVM, SGA og/eller intubation (ETI) til at ventilere / ilte patienten
- II: Kan ikke iltes /ventileres fra oven (laryngektomi): Ventiler via stoma med pædiatrisk BVM eller LMA fx størrelse 2
- 4: Forsøg herefter at sætte ny tube i stomaen (hvis >7-14 dage gammel) – skal eventuelt være en størrelse mindre
Hvis obstruktion ikke findes ved overstående, overvejes anden årsag (herunder alle de ikke-tracheostomirelaterede årsager til dyspnø – herunder DOPES (se intuberet patient herunder)
Ved mistanke om blødning (bestil blod- og blødningsblodprøver som ved alle blødninger + underret ØNH ift evt behov for operativt indgreb):
- 3: Forsøg at skabe tamponade med tracheostomi-tube-cuffen ved at blæse mere luft i cuffen
- 4: Virker dette ikke, forsøg intuber ovenfra og fjern først herefter tracheostomi-tuben (vær sikker på, at ETI-tube-cuffen er distal placeret fra blødningen, så blod ikke rinder ned i luftvejen)
- 5: Indsæt finger i trachea via stomaen for manuelt at komprimere blødningen
Kilder
- https://emergencymedicinecases.com/tracheo-innominate-fistula/
- https://emergencymedicinecases.com/em-quick-hits-november-2021/
- https://first10em.com/tracheostomy/
- Weingart et al, RCM 2019
Efter intubation
Alt, der sker efter intubationen, har jeg ikke fokuseret på i selve bloggen, da det falder udenfor hvad vi skal gøre på akutmodtagelsen i Skandinavien.
Er man interesseret, særligt ift potentielle fordele- og ulemper ved at intubere din patient, og hvorfor det ikke ved alle patienter er ”redningen” som man tænker, man kan kigge følgende links igennem:
- EmCrit Dominating The vent 1+2: https://www.youtube.com/watch?v=G9TiP3kkK9Q + https://www.youtube.com/watch?v=rsArr9tu1yM
- EmCrit Dominating the vent handout: https://emcrit.org/wp-content/uploads/vent-handout.pdf
- ICU Advantage: https://www.youtube.com/watch?v=40Shfx1QqTc + https://www.youtube.com/watch?v=E5uLM41URmE + https://www.youtube.com/watch?v=yHg_ivGjch4 + https://www.youtube.com/watch?v=E5uLM41URmE
- First10Em (Astma): https://first10em.com/asthma-ventilation/
Overstående kommer du nok ikke ud for, at skulle håndtere nogensinde. Derimod kan du komme ud for, at skulle håndtere en patient som kommer ind intuberet fra præ-hospital settingen. Her gælder anæstesi-mantraen
Trust in no-one, believe nothing – give oxygen
Som en del af din cABCDE gennemgang, er du nødt til at gennemgå luftvejen (A), og er patienten intuberet, er det altså tuben du skal gennemgå. Bare fordi patienten har en tube i halsen, betyder det ikke den virker, at den er placeret korrekt (fx displacering under transport eller intubation af højre lunge alene) m.m.
En husketeknik til at komme igennem årsagerne til tube-relaterede A-problemer er DOPES (årsagen) og DOTTS (hvad du skal gøre)
DOPES:
- Displacement / Cuff hyppigt mainstem intubation (tuben for langt nede) eller displacering under transport + cuff leakage / ruptur (ny tube behøves)
- Obstructed tube
- Pneumothorax
- Equipment Malfunction
- Stacking (fx breath stacking)
DOTTS:
- Disconnect the patient from ventilator and allow exhalation (breath stacking)
- Oxygenate med BVM + PEEP hvis muligt (og mærk efter obstrution / resistance når du BVM’er)
- Tube position bekræftes med EtCO2 / funktion / sugning: Kinkning? Mucus plug? Mainstem intubation? à bronkoskoper gennem tuben à overvej re-intubation
- Tweak the vent (settingen på ventilatoren korrekt?)
- Sonogram (ultralyd): Kig efter pneumothorax Vs mainstem intubation
Kilder:
