Til denne del af bloggen, anbefales, at man ser Reuben Strayers triologi videoserie for PSA
og man har udskrevet hans PSA tjekliste, og har i lommen https://emupdates.com/emergency-department-procedural-sedation-checklist-v2/
Andre links er fx https://www.youtube.com/watch?v=2o3bOhfQMAM og SWESEMs uddannelsesdokument om PSA (https://www.youtube.com/watch?v=2o3bOhfQMAM )
Basics
PSA udføres på akutmodtagelsen ved
- Smertefulde procedure fx reponering af ortopædkirurgiske skader og hernier eller sutur af børn
- Elkonvertering af fx AFLI
- Varianten kaldet DSI (se herover), kan anvendes for at præ-oxygenere og undersøge svært agiterede patienter (internationalt)
PSA’en er ”lillebror” til RSI’en, ment på den måde, at enhver PSA kan potentielt havne i en RSI, hvorfor man ved forberedelse til PSA’en skal gøre alt som er beskrevet herover RSI forberedelsen, med følgende undtagelser
- Alt materiale behøver ikke pakkes ud, da sandsynligheden for at det kommer til at blive anvendt er lav (se sikkerhed herunder). Ofte gør man følgende
- Forberedelse af alle remedier, således at det findes i deres pakke klar til at åbnes
- Adjuvant medicin pakkes ikke op, men ampullen, farvemærkerne og optrækningskanylen står klar bedside (fx trækker man bare propofol op, men alt efter risiko for komplikationer kan man overveje at trække phenylefrin op – ikke sjædent ved blodtrykket falde, når patientens smerte forsvinder efter endt procedure)
- VL og DL forberedes, men står ikke nødvendigvis bedside. FONA forberedes ikke (alt efter risikobedømning kan det være, at VL og DL skal være på stuen)
- Risikobedømningen: LEMON, RODS, MOANS risiko bedømningerne udføres, og såfremt patienten bedømmes høj-risiko, vil man enten ringen til anæstesiolog for at få hjælp til PSA’en eller lade være at løse patientens problem med PSA. Visse steder er det lokal procedure, at anæstesiologen ved PSA udførelse på akutten notificeres om, at de kan blive opringet
Sikkerhed ved udførelse af akutmedicinere
Proceduresedering i Sverige (og se reference 10-21 i denne artikel for yderligere evidens på sikkerheden ved PSA i akutmodtagelse i lande sammenlignelige med Danmark): https://lakartidningen.se/klinik-och-vetenskap-1/artiklar-1/originalstudie/2019/01/akutlakardriven-propofolsedering-ar-saker-vid-elkonvertering/
Generelt er raten af proceduresederinger der ender med intubation lav (INDSÆT METAANALYSE 2018 = 0,01%)
Udførelse:
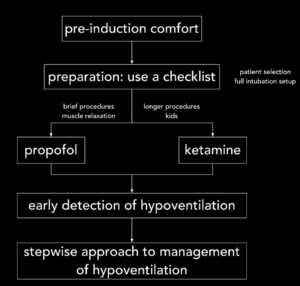
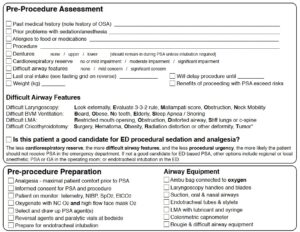
- Pre-procedure assesment = Forberedelse som ved RSI (SOAP ME)
- Monitoring særligt EtCO2 og vitalparametre med SAT og SBP
- Ting og medicin for psa og evt rsi (nær og prøvet men ikke trukket op)
- Propofol
- Phenylefrin (hvis taky - alternativt adrenalin)
- Position af pt, PVK , Ringer etc
- Risiko bedømmelse af pt (LEMON , ASA etc) + faste (og hvor meget propofol tidligere etc)
- Evt behov af konsultation anæstesi
- Sedering
- Sign in (SBAR og STE) under præoxygenering + vortex plan
- Giv medicin (sig hvor mange “streger” som skal gives fx 60 mg = 6 streger) og monitorer (skal være stabil og åndes selv )
- Hypotension : ev præmedicin med fx phenylefrin eller adrenalin
- Ej åndes: OPA og BVM (skal kunne åndes eller BVMes uden problem )
- Laryngospasm: basale manøvre -> seder dybere -> RSI med muskelrelax
- Tal med pt (er du vågen ?) – hvis sludrende, kan man stille begynde at udføre proceduren. Gør det ondt kan man give lidt mere
- Tips: Oftest er det utålmodighed, der gør, at man ikke lykkes. Overdosering af propofol er hyppig pga utålmodighed, hvorfor det er bedre med is i maven inden man giver ny bolus
- Udfør procedurer (fx defibrillering)
- Efter proceduren
- Monitorer særligt blodtrykket
- Tips: Lidt apnø er godt for pCO2 så ikke for aggressiv BVM
- Monitorer særligt blodtrykket

Kapnografi og detektering af hypoventilation
Se følgende videoer for hypoventilation og kapnografi bedømning under PSA
- AIME: https://www.youtube.com/watch?v=VrcZnTR0R_M
- Reuben Strayer: part 3 i PSA videoserien https://emupdates.com/the-procedural-sedation-screencast-trilogy/
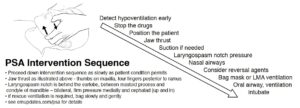
Under overstående procedure skal man være yderst opmærksom på tegn til hypoventilation, da dette er første tegn som leder til hypoxi.
For detektion af hypoventilation, udover de kliniske tegn som RF, auskultation af lunger m.m, så er EtCO2 vigtigst at monitorere. For bedømning af kapnografi, se gerne overstående videoer.
Når vi detekterer hypoventilation, går vi igennem følgende algoritme beskrevet i del 2 af denne blog.
Kilder
- SWESEM PSA dokument
- https://emupdates.com/the-procedural-sedation-screencast-trilogy/
Laryngospasme
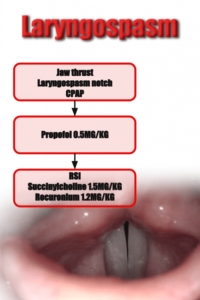
Laryngospasme er lukning af stemmebåndende, og dermed bliver patienten ude af stand til at trække vejret. Laryngospasme forekommer sjældent ved enhver procedure som irriterer pharynx (fx fiberskopi, sugning m.m) og risikoen er lidt højere ved anvendelse af ketamin
Laryngospasme løser ofte sig selv når patienten desaturerer <80%. Vi skal dog ikke vente på det, og må forsøge at løse den med følgende algoritme (https://first10em.com/laryngospasm/ )
- 1: basale manøvre: Jaw thrust, ilt og tryk på Larssons / laryngospasm notch som findes lige foran mastoidet
- 2: Seder med propofol og muskelrelaxer (sjældent man behøver dette)
