Skab et sikkert miljø for læring på din afdeling. Jeg har været en del af at skabe dette på flere af mine tidligere afdelinger. Det er intet én person kan løfte, men det kræver en kultur. Skabes denne kultur, kan det dog drives langt, og lokke folk til hospitaler, som ellers har svært at rekruttere. Jeg har haft fornøjelsen af at arbejde på afdelinger, der lever denne virkelighed pga gode- og uddannelsesfokuserede ledere, der er interesserede og investerede i uddannelse:
- http://ugeskriftet.dk/nyhed/yngre-psykiatere-rejser-gerne-efter-et-godt-uddannelsesmiljo
- https://www.laeger.dk/nyhed/troels-kodal-faar-laegeforeningens-nye-aerespris
Lene Høgh og Lars Møller (Psykiatrien Åbenrå), Mats Lindberg og Matthias Giebner (Akutafdelingen Åbenrå), Troels Kodal og Christina Bjørn (Esbjerg sygehus), Mette Lindelof (Tidl Herlev Neurologiske afdeling).
I har gør / gjorde en forskel i uddannelse de steder, I har været. TAK!
Gå ud og tak jeres UKYL og Uddannelsesansvarlige overlæge, hvis I mener de fortjener det. Fokus på høj kvalitets undervisning er vi nødt til at have med på enhver akutmodtagelse (og øvrige afdelinger) i landet.
Nogle ting jeg har lært fra overstående uddannelsesmindede læger, ud fra egen erfaring og som er en logisk følge af mit tidligere blogindlæg om evidensen på området om usikkerhed, vil jeg nævne her som essentielle i at skabe et gunstigt uddannelsesmiljø:
Udflad hierakiet: Vi er alle mentorer og alle mentees. Vi har alle noget der kan læres af andre, og alle noget at lære. En forhindring kan være illusionen om, at nogle har de vises sten i en case diskussion – ift probabilistisk tankgang er løsningen på casen ikke det mest interessante – det er argumenterne for, at man handlede som man gjorde, hvori læringen og “løsningen” består.
Løsningen på “de vises sten”-problemet: Vær ydmyg, og reflekterende over egne handlinger. At unge læger våger at komme med “dumme spørgsmål”, er ikke bare en gevinst for afdelingen (blindspots jf senere), men også en canary in the coalmine, hvis de IKKE tør gøre det. At skabe et sundt uddannelsesmiljø / safe space, gøres bedst ved at erfarne læger er rollemodeller: Tag gerne en case op, hvor DU lavede en fejl. Dette hjælper til at:
- Lære af dine fejl (blindspot)
- Sænke dit eget eventuelle second victim syndrome (ACEP s. 86 https://www.acep.org/globalassets/sites/acep/media/wellness/acepwellnessguide.pdf )
- Skabe et sundt abejdsmiljø for læring og et ”safe space” for at yngre læger tør at komme ud med deres egne fejl
- Undgå det potentielt toxiske miljø der kan forekomme, ved at opretholde en illusion om ”den perfekte læge” / “de vises sten” (https://www.ted.com/talks/brian_goldman_doctors_make_mistakes_can_we_talk_about_that )
- Gør arbejdspladsen et bedre og mere lærerigt sted
Gør din afdeling og dine kollegaer til et ”safe space”: der er INGEN dumme spørgsmål – er man aktivt lyttende, og mindfull så andre også får plads, er det vigtigt, at man stiller sine ”dumme spørgsmål” – andre har formentlig også tænkt det. For at dette kan ske, må læringsmiljøet være godt, så det er ”sikkert” at komme med disse spørgsmål. Hvis man tror, man bliver målt og vejet på ethvert spørgsmål, eller der ikke dykkes ind i hvorfor man stiller sådanne spørgsmål (et hul i de yngre lægers viden som er vigtigt at dække? Et hul i min viden? Guideline behov?) – et toxisk læringsmiljø er udsat for enorme blindspots fordi folk ikke tør stille ”de dumme spørgsmål”.
Giv ansvar – superviseret: Autonomi er vigtigt for læring – find balancen mellem autonomi og supervision (jf også del 5)
Vær entusiatistisk omkring uddannelse: De bedste afdelinger, jeg har arbejdet på havde én eller flere, der havde til opgave at uddanne (udover at være kliniker) – og som elskede det!. Det er en essentiel del af hele maskineriet (også selvom det ikke altid leder til målbar produktion på den korte bane). Det behøver ikke være meget – nogle quizzer til morgensamling, “dagens case”, nogle dage med resus (de 6 evidensområder alle i én: spaced repetition, elaboration, retrieval practise, case-eksempler, interchanging, deliberate practise og måske endda dual coding). Gavnen er udover fatteevne
- For medicinstuderende: Respekteres, anvendes i det daglige, og får mulighed for at lære hvordan det faktisk er at være læge. De er desuden interesseret i at komme tilbage til dét speciale på DIN afdeling – måske ikke alle, men rygtet går videre
- For yngre læger: samme som medicinstuderende PLUS fastholdelse, akademisk læring, og bedre læger
- For erfarne læger: samme som overstående PLUS en mere meningsfyldt hverdag, hvor man kan få lov at dele sin erfaring og viden.
- For afdelingen: Bedre uddannelsesmiljø = flere ansøgere = flere læger om arbejdet = større patientglæde-, sikkerhed-, og behandling. Desuden skabes indirekte en bere team-spirit og et fællesskab med mindre tvivl, og større accept når cases gennemgås, og diskussioner i lavt hieraki er muligt. Mindre usikkerhed, og større tollerance.
For travl? Jf del 1 under “at lære i en
Prioriter daglig undervisning (fx Dagens case):
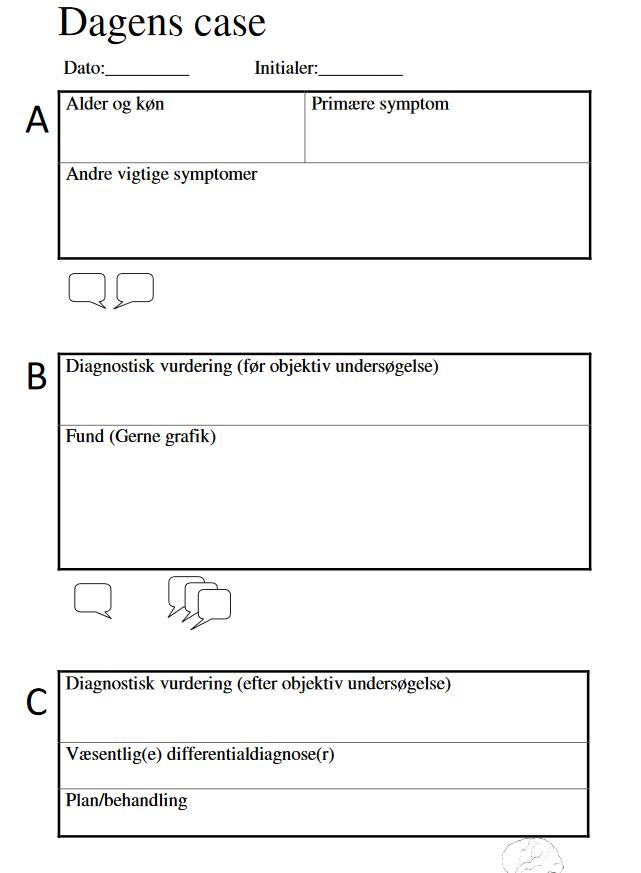
Min yndlings måde at tilgå dette på dag-til-dag ifb morgenkonferencerne, er som Dansk Pædiatrisk Selskab beskriver i deres ”dagens case” (https://www.youtube.com/watch?v=rfkdOiPiAbk + http://www.paediatri.dk/uddannelse/dagens-case): Casen opdeles i 3 dele (A, B og C) med en “diskussion med sidemakkeren” imellem hver del, inden man får næste del og fødes mere information. Det hele skal ikke tage mere end 5 minutter. Jeg anvender det oftest således
- Del A: anvender jeg oftest som “triage-delen og ABCDE-meldingen fra ambulancen” eller som en slags “sign in” (skal det være alarmkald? Er vi alvorligt bange ud fra meldingen? Hvilke differentialdiagnoser er alvorligst og hyppigst ved denne patient?). Giv evt MAPLES (baggrundsinformation) hér også
- Del B: Patienten ankommer. Hér er din initiale ABCDE, MAPLES, OPQRST+ og objektiv undersøgelse (hvad nu? Hvad skal prioriteres? Hvordan ændres differentialdiagnoserne med de forskellige fund? hvad kan udelukkes? Hvad er tærsklerne?) – Få gerne likelihood ratios og probabilistisk tankegang med ind hér, samt terapeutiske og diagnostiske tærskler
- Del C: Sign out (hvad skal der ske nu? Hvilke avancerede undersøgelser, skal vi have for at udelukke de farligste differentialdiagnoser?)
En alternativ model af dette er “de 7 faglige minutter“ anvendt på Åbenrå psykiatri, hvor man tager 7 minutter hver morgen til at gennemgå en “svær ting” i vagten (eller en af de foregående vagter). Man lader de yngre svare først på hvordan de ville løse opgaven, og dernæst de seniore. Det er vigtigt, at de yngre ikke føler sig udstillet (jf “sænk hierakiet” og “safe space”)
Mange afdelinger har en lignende model, hvor essensen er den samme. I USA / England anvendes Mortality and morbidity konferencer eller Awesome and amazing konferencer. Jeg arbejder aktuelt et sted, hvor der ikke er kultur for en ”dagens case”, og det er nærved en årsag til, at jeg ikke vil arbejde der. Det er SÅ essentielt, da det ikke bare skaber social interaktion, potentielt sænker hierakiet, giver indblik i afdelingens guidelines og giver mulighed for kritisk tankegang og teamwork.
To sidste ord om cases og undervisning:
- Alle emner er interessante, hvis man finder den rette vinkel: Jeg mener, at holdningen, at noget ikke er interessant, i sin base, er umoden (jf growth mindset del 1)
- Alle cases er interessante – men udvælg kun én: Til morgensamlingerne, hvor man ønsker en ”interessant case”, menes der ofte en ”out of the ordinary”. Jeg vil argumentere, at ALLE cases er interessante cases, da enhver case handler om argumenter for og imod hvorfor noget blev håndteret som det skulle (i sin essens: decision making og differentialdiagnostisk tankegang). Faktisk bør man spørge om ”ikke interessante cases”, for dette er vores ”bread and butter” og håndteringen af dem procentvist vigtigere. Der kan hurtigt danne sig en “implicit forståelse” om “sådan har vi altid gjort” ved helt banale cases, uden at det er evidensbaseret eller rigtigt ifl nye guidelines. ”interessante” og ”uinteressante” cases er begge vigtige at have med, men man burde ALDRIG ekskludere en case bare fordi den er ”normal” eller ”uinteressant”. Så har man ikke forstået formålet med case-baseret læring.
Konklusion: Et sundt læringsmiljø starter med læger (yngre- og erfarne), der er entusiastiske omkring uddannelse, og forstår den monumentale vigtighed det har at prioritere uddannelse for arbejdsmiljø, faglighed, rekruttering m.m.m. En stor del af et godt læringsmiljø er desuden en “udfladning af hierakiet” (alle skal være med ved case diskussioner), og anvendelse af velaprøvede værktøjer som “dagens case” til at fascilitere diskussion og læring. Unge læger skal føle morgenkonferencen som et “safe space” til uddannelse og spørgsmål.
Lær om feedback teori
En ekspert er en person, som har begået alle de fejl, som det er muligt at begå inden for et begrænset område
Niels Bohr
Erfaring: en kam livet giver dig, når du har mistet håret
Judith Stern
Jeg har allerede berørt vigtigheden af feedback i medicin- og akutmedicin i tidligere blogs. Se også gerne denne nye blog af Simon Carley. Generelt er det noget, vi skal blive bedre til i det daglige – særligt apraisal og coaching. Se linket hér for mere dybdegående information om hvordan du giver feedback.
Der er et særligt aspekt af feedback teori, jeg vil fremhæve ifb undervisning, fejl, “dumme spørgsmål” og læring: Dunning-Kruger effekten
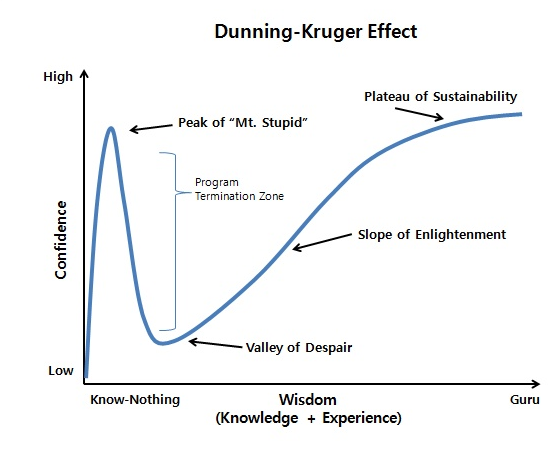
Dunning-Kruger effekten (ofte illustreret i populærvidenskaben som overstående figur), er oftest forklaret med, at de, der ved mindst om et emne, omvendt er mest overmodne (fordi de ikke ved, alle de ting, de ikke ved – unknown unknowns). Dette er intuitivt sandt, og en god illustration af konceptet ”blindspot bias”. Dette er et et centralt element i al feedback og læring
Der er dog en caveat ved figuren, hvori der ligger en vigtig pointe. Jeg synes ofte den bliver anvendt ”overmodent” / med hybris imod andre. Den der mener, at en anden person er i den ”uvidende” ende (high confidence, low wisdom), vil ofte implicit sætte sig selv i den ”vidende” ende (high confidence, high wisdom). Hvor de to personer egentlig er på spektret kan dog være både være omvendt, eller således at de begge er i den ”uvidende” ende. Min pointe er, at ydmyghed angående det faktum, at man ved udtalelser ligeså vel kan være på den anden ende af spektret (fra folk i begge ender af erfaringsspektret), er vigtigt ifb feedback og undervisning.

Nysgerrigheden og ydmygheden er drivere i den “Den Socratiske spørgemetode” , hvor man stiller sig i en nysgerrig, og ”uvidende” rolle og forsøger i fællesskab med den, man diskuterer med, at komme frem til den rette løsning. En lignende holdning kan med fordel anvendes i feedback. Antag at vi som tænkende mennesker og forsøg at undgå frustrationen (fx “hvorfor fanden gjorde den unge læge det dér!?!?”) og erstat den med en genuin mulighed for at finde et blindspot i jeres opbygning (fx “gad vide, hvad der gjorde, at den unge læge var nødt til at gøre sådan?”). Optimalt via samtale sammen. Så kan det sagtens være, at svaret er uvidenhed (har I fortalt det til den unge læge? Har introduktionen været god nok? er guidelines til at finde?), dovenskab (for meget arbejde? sociale problemer hjemme? fejl-forstået arbejdsmoral ift læge-faget?) eller andet – men der er altid en årsag!
Så når du som ung læge sidder med et spørgsmål til en forelæsning eller til morgenkonference, som ikke addresseres, eller som antages er “selvfølgelig viden” – spørg. Vi kvæles af “selvfølgelig viden”. Det kan være der eksponeres et blindspot, eller det fører til diskussion og forbedring / tydeliggørelse og læring for alle.
Konklusion: Feedback er essentielt pga blindspotbias (vi ved ikke, hvad vi ikke ved). En balance mellem ydmyghed og selvsikkerhed i egne evner kræves i medicin. Med lidt awareness, er “dumme spørgsmål”, noget der SKAL spørges, da de udfordrer og exponerer blindspots på afdelinger.

