Arbejde på et hospital generelt, og ikke mindst i akutmodtagelse er et team-arbejde. En stjerne indenfor kommunikation og udbrændthed indenfor akutmedicin, Liz Crowe (http://www.stemlynsblog.org/authors/liz-crowe-videos/ ), plejer at fremhæve, at manglende arbejdsglæde- og ubrændthed primært kommer fra manglende mening og problemer med vores relationer på arbejdet. Foruden de følgende råd til kommunikation med sundhedspersonale, er det derfor MONUMENTALT vigtigt, man husker den daglige informelle kommunikation- og socialisering har stor vigtighed (http://www.stemlynsblog.org/the-ed-spa-wellness-and-support-in-virchester-st-emlyns/ + https://www.stemlynsblog.org/tough-times/ + https://www.stemlynsblog.org/wheres-love-critical-care-liz-crowe-smaccdub/) – jf også feedback og appreciation herunder:
- Gratitude / værdsættelse: Tag tid til at lære dine arbejdskolleagers navne, tag tid til at sige tak. Simon Carley beskriver en tommelfingerregel på 3:1: Hvor meget ”appreciation”, man skal give videre (genuint!), pr ”coachin” / neutralt korrigerende feedback man fyrer af (jf feedback herunder)
- Tag en interesse i dine arbejdskollegaer (arranger evt sociale events udenfor arbejde) – konceptet med work family, er vigtigt (en eller flere, for dig, særlige personer, som du kan tale om alt med, og som du lytter til)
- Emotions are contagious:
- Stresshåndtering med humor: I bogen Deep Survival skriver forfatter Laurence Gonzales, om jetpiloter og brandmænds behov for at holde lidt afstand til deres primære følelser (angst, vrede, glæde etc), og udvikle ”sekundære følelser” i form af fx humor til at cope med de alvorligste ting de ser (for flere tips til performance under pressure jf denne tour de force: https://first10em.com/performance-under-pressure/).
- Miljø på afdelingen: Smil (find genuin evne til at smile – det smitter. Sæt evt kuglepen i munden. Kan du ikke finde gejsten til genuint at smile, kan det være du skal tage en pause og passe på dig selv (jf burnout)). Det modsatte er nyligt testet i ABCDE scenarier: http://thesgem.com/2018/09/sgem227-a-message-to-you-rudy-about-rudeness/
- Sphere of influence og E = P + O (https://www.youtube.com/watch?v=jisY81qnw5g )
- Sphere of influence: Nogle ting, kan vi bare ikke gøre noget ved, og at anvende energi på det, er kun tabt energi. Dette gælder fx når akutmodtagelsen er fuld og man føler, at man gør alt man kan, men stadig er nødt til at overlevere en ikke tømt akutmodtagelse til næste mand (http://www.stemlynsblog.org/only-a-game-infinite-game-theory-in-emergency-medicine/ ). På samme måde, skal vi ikke være overraskede, når vi gør noget, som plejer a gøre os sure, og vi bliver sure som resultat (fx at vi ved, vi bliver sure, hver gang vi ser Donald Trump i Tv – sluk for det, eller regn med at du bliver sur, og moderer følelserne – i stedet for at køre op over det hver gang)
- E+R = O eller ”the 90% rule”: Hænger sammen med princippet om ”sphere of influence” – at der er visse ting, vi ikke kan ændre, og det nytter ikke noget, at blive frustreret over disse (http://www.stemlynsblog.org/only-a-game-infinite-game-theory-in-emergency-medicine/ og onlinemeded: intern bootcamp). ”E” er dette ”event”, som vi ikke kan gøre noget ved (alt efter hvor du befinder dig på intern / extern locus of control-spektrummet, kan dette være mere eller mindre problematisk for dig). E antages at være konstant. O er outcome, og R er din reaktion. Pseudoscience reglen ”90% reglen” (https://www.youtube.com/watch?v=I6402QJp52M&t=196s ) kan anvendes som supplement til dette, og beskriver, at vi ikke kan gøre så meget ved E, men kan gøre masser ved R. Kort sagt – det er sjældent eventen (situationen), men i stedet vores attitude / reaktion på det, der sker, som giver outcomet.
ABCDE (og Sign in / sign out)

So what?
God kvalitets kommunikation ved ABCDE scenarier er af monumental vigtighed, for et virvar af årsager (jeg vil blot referere til denne gratis artiklen fra Brindley et al). Jeg vil forsøge at introducere nogle af de koncepter, jeg ofte anvender i ABCDE scenarier, og som vi underviser på EMCC kurserne.
Tips til ABCDE kommunikationen
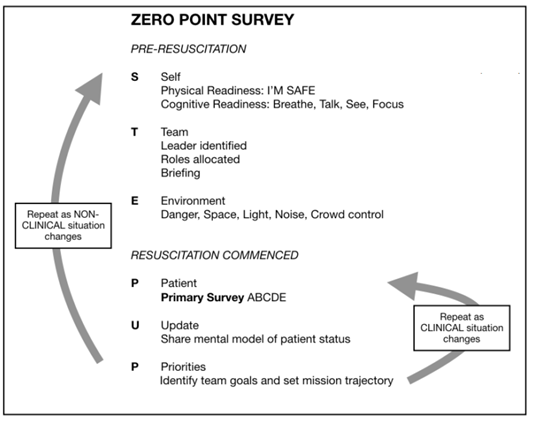
Sign in / Sign out (ZPS og EMCC) – Ethvert ABCDE Scenarie handler om 4 ting, der skal fungere sammen, for at forløbet bliver optimalt (1: Dig selv, 2: Dit Team, 3: Omgivelserne (envoirenment), og 4: Patienten (ABCDE)). Scenen til dette sættes allerede FØR patienten kommer og man gennemgår hhv 1. og 2. survey. Det er 0.point survey / Sign in, som primer dit team, og er en ESSENTIEL ting i ethvert ABCDE scenarie. ZPS, Primary og Secondary Survey kan køre efter STEPUP princippet (beskrevet i ZPS: https://www.stemlynsblog.org/jc-the-zero-point-survey-optimising-resuscitation-teams-in-the-ed-st-emlyns ). Sign out er efter man er færdig (hér kan man ligeledes anvende en 10 in 10 elller SBAR teknik jf herunder): STEP UP (eller STE PUP):
- S (Self): Er du klar?
- Kroppen (homeostase): har du spist, skal du på toilettet, har du sovet? (vil det være en god idé, at få en kollega med ind, i fald du ikke er kropslig klar?)
- Sindet (mindful / aware / til stede)
- Awareness / Mindfulness (tjek fx https://emcrit.org/emcrit/kettlebells-brain/ )
- Stress management (fx tactical breathing – tjek også: https://first10em.com/performance-under-pressure/ )
- Cognitive deloading (”fly the patient”): Vi har kun så mange slots i vores hukommelse. Uanset hvor god man er til at holde komplicerede scenarier i hovedet, så hjælper det, hvis man kan delegere nogle af disse opgaver. Dette kan allerede gøres FØR patienten kommer (fx ”al kommunikation til mig, går gennem [navn]”. Desuden NÅR patienten er kommet, kan det være enormt giveligt at bede nogen om at ”styre patienten (”fly the plane”), imens du går hen i hjørnet og tænker (fx ved HLR scenarier, hvor du begynder at tænke på de 4H og 4T’er / reversible årsager, imens en sygeplejerske eller anden læge kører algoritmen). En del af cognitive deloading er også tjekliste-konceptet (fx for de hyppigste behandlinger), så man ikke behøver at huske på ”dumme” ting (ting man bare kan slå op)
- T (Team) / Briefing: I EMCC kører vi dette efter et ISBAR koncept
- I: Teamet introduceres (Teamets demografi og filosofi. Ved alle, hvad deres rolle er = hvem gør hvad NÅR patienten kommer? Er der lagt op til teamarbejde (shared mindset, lowering the hierachy)? Er de RETTE kompetencer til stede? (skal vi kalde på flere specialister? / andre sygeplejesker der kan de opgaver vi kommer ud for?)
- S: Patientens alder + chief complaint / hoved problem
- B: MAPLES (det man har), Vitals fra ambulancen, Aktuelle og forløbet indtil videre (symptombeskrivelse)
- A: Spekulation om mulige ”syndromer” / tentative diagnoser (jf herunder ved ABCDE) + behandlingsniveau (hvis oplysninger haves) -> hvad skal prioriteres når patienten kommer ind (hvad er planen? Fx ved obs stroke – hurtig ABC og hurtigt D, herefter CTc)
- R: Har I nogen andre råd? (lowering the hierachy)
- E (Environment):
- Space and light: Gør plads, så unødige ting ikke findes på rummet, ryd tavlen (med vital paramtre) fra sidste patient der kom ind
- Crowd Control: Få alle folk, der intet har at gøre der, ud
- Samtale niveau (jf også under 10.000 feet): forklar om niveauer og samtale kæder (jo mere alvorligt, des strammere skal det være)
- P (Patient): For mig og i EMCC kurset, kører der 2 systemer sideløbende i ABCDE scenarierne
- 1) treat as you go: behandl det du kan ud fra vitalparametre og basal information ud fra en ABCDE algoritme, og udfør parallelt punkt 2
- 2) Find ABCDE syndromerne (Eric Dryver plejer at beskrive det med en analogi: forestil dig en mørk nattehimmel (patienten før du kommer ind); efterhånden som stjerner kommer frem på himmelen (symptomer / fund), kan man begynde at danne sig et stjernebillede. Stjernebilledet kan ændre sig efterhånden som der kommer flere stjerner, men man skal ikke have særlig mange stjerner for at opstarte behandling (jo flere stjerner, des mere specifik behandling kan man få – derfor man starter med ilt / væske, der er generelle tiltag, og efterhånden kan opstarte mere specifikke (fx antibiotika, ventoline eller NIV), og til slut måske have en diagnose (eller i hvert fald udelukket andre) – mere om dette i senere blogindlæg
- U (Update):
- Re-evaluer (hjælper behandlingen eller ikke?)
- 10-in-10 og shared mindset: Folk har ”heads down” når de begynder at gøre, hvad du har fortalt de skal. Lav resumé for at opdatere holdet om (10 in 10 = 10 sek resumé hvert 10. minut – ofte tager det længere end blot 10 sekunder). En tjekliste man kan anvende er nævnt fra St emlyns (https://www.stemlynsblog.org/stemlynslive-five-free-strategies-to-improve-your-resuscitation-practice-st-emlyns/ )
- 1) Recap on what has been achieved (or not) so far
- 2) What’s happening now?
- 3) Agree next most important steps
- 4) Prioritise next steps (with indicative time lines if possible e.g we need to be ready to go scan in 10 min)
- 5) allocate specific people / kit / resource to achieve next steps
- P (Priorities)
- Fly ahead of the plane: Endnu en Eric Dryver quote, og igen et ord fra flyindustrien. Man mener hermed, at piloten skal forestille sig, hvor flyet er om 2 minutter, så piloten kan forberede sig dertil. På samme måde, er det en god idé for teamleaderen at kigge fremad, og se hvor patienten er på vej hen. Dette gøres gennem HELE ABCDE, og kommunikeres i ”U”-delen 10 in 10
Kommunikationen og teknikker, der får det til at hænge sammen
- Input fra andre (Lowering the hierarchy): Blandt mange andre gode grunde, er sikkerheden for patienten vigtigst at nævne – pga vores tenden til system 1 tænkning under udførelse af uvante tasks (cutting corners = anchoring, premature closure), er input fra alle essentielt. Dette kan i høj-intense situationer (jf herunder ”under 10.000 feet”-situationer, evt limiteres til, at alle input går igennem én person, der rapporterer til dig (teamleader))
- Evner: skal den yngste mand lægge IV adgang på en shokeret patient? (https://www.youtube.com/watch?v=PXAMlCwQAyY&t=11s – 9:50-10:50)
- Closed Loop og 3 C’er: I kender den, øv dig (som min far fortæller om al medicin – det er IKKE medfødt) – jf Brindsley et al
- Shared mindset / ”don’t suprise the room”: Foruden overstående STEP UP elementer, er det vigtigt, at forklare før man gør noget større (fx stopper HLR – spørg efter et resumé ”kan vi gøre noget andet? Er alle enige?”) alternativet, hvis man ikke gør det, er aldrig bedre beskrevet end af legenden John Hinds – ”look at poor batman!” (https://www.youtube.com/watch?v=GFX_tocJShA – 10:04-11:40 – jeg anbefaler stærkt hele forelæsningen til en hyggeaften ? )
- Konferering med øvrige specialister: Jf Cliff Reids fantastiske video på området
https://www.youtube.com/watch?v=PXAMlCwQAyY&t=11s 13:05-22:00 ). Kodetordet er: Respekter dem, undgå at antagonisere dem og find en fælles vej for patientens bedste (uanset hvad I synes, er det patienten i centrum)- 1) Be nice (http://thesgem.com/2018/09/sgem227-a-message-to-you-rudy-about-rudeness/ ),
- 2) Vær autoritær / firm
- 3) vær patientorienteret (patienten er centrum, og ikke jeres argumenter)
- 4) Spørg efter hjælp (lad dem komme ind i dit mindset, og vær villig til at behøve hjælp – det får dem til at hjælpe mere næste gang)
- 5) Rør dem, hvis det er naturligt (hand on shoulder)
- 6) social proof concept (anvend teamet: ”vi har brug for” ikke ”jeg har brug for”
- 7) Re-frame evt dit spørgsmål (stil spørgsmålet på en anden måde), og evt på en kreativ måde)
- 8) Indrøm når du tager fejl
- 9) Agree first (find ud af, hvor I begge er enige), og respekter deres holdning – giv dem en vej ud af argumentet (du skal ikke køre dem ned)
- Lydniveau og ”under 10.000 feet” mode: Når piloter flyver under 10.000 fod, skal de være ekstra koncentrerede, og al støj skal holdes på et minimum i disse perioder. Kirurgerne anvender til tider musik når de starter en operation, men slukker, når de kommer til de vigtige dele. Anæstesilæger kræver ro på stuen under induktioen. Når koncentrationsniveauet skal være højst og patienten er i størst risiko, skal der være ro. Dette gælder også, når blodtrykket pludselig falder til 70/50, fra 120/80 , da patienten kom ind (jf Brindley et al). Pas på at vi ikke ”snubler på målstregen” (https://www.youtube.com/watch?v=PXAMlCwQAyY&t=11s 11:08-13:00
- Sprog: Sproget vi anvender, afspejler situationen (såkaldt ”graded assertiveness” og 5 step advocacy. Husk også på at være ”klar i mæglet”, uden at det påvirker ens venlighed (undgå såkaldt ”mitigating language”) – jf Brindley et al herunder).
- Kropssprog: Åbent kropssprog, anvend humor hvis muligt, stil dig højt (evt på skammel hvis der er mange folk). Måske vigtigst af alt, når du er team-leader, er det vigtigt at udstråle ro både i tone og i kropssprog (be like the duck: On the surface calm, underneath paddling) – Igen må jeg ty til nu afdøde doctor Hinds og hans cases from the races forelæsning – und dig selv at se hele forelæsningen!! (https://www.youtube.com/watch?v=MsZBXlTHPCg 8:55 – 12:26). Mind-body og den kognitive diamant (psykologi), giver endnu mere info hér. Hvis din krop er calm, er det sværere at køre sindet op – og omvendt. Få ro på den ene, så følger den anden lettere
UPDATE september 2019 – Putting it all together:
Vil vi få ABCDE scenarierne til at hænge sammen (både i undervisning og i virkeligheden), kan overstående opsummeres i 4 punkter med ét 5. punkt om teamleder rollen
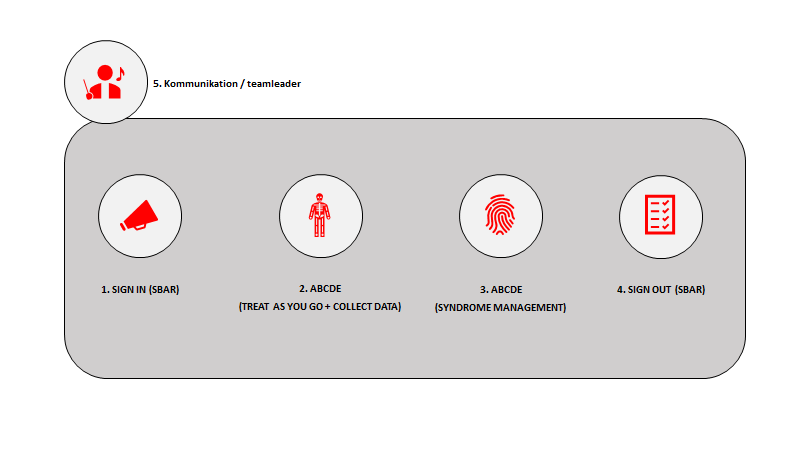
Dvs ethvert scenarie består af
- 1 – Sign in / pre-briefing: Kør efter STE (self, team, envoirenment) og SBAR (som beskrevet herover) til at informere teamet om patienten og rollefordelingen
- 2 – ABCDE – treat as you go & collect data: Kør ABCDE og indsaml data imens, behandl på det du kan uden større overvejelse om årsagen. Hvert datapunkt du indsamler er som “stjerner” i et stjernetegn (syndromet), men indtil stjernetegnet er samlet, kan du ikke behandle specifikt. Derfor er “treat as you go” en bred og generel behandling
- 3 – ABCDE – syndrome management: Når “stjernerne” (fx hypotension, rødme og wheezing) er blevet til et stjernetegn (fx anafylaxi), kan man behandle specifikt. Bemærk, at til tider vil man behøve at behandle på flere ting alt efter treatment- og diagnostic thresholds (fx både give status epilepticus behandling til en patient, men samtidig forsøge at give Tiamin da de er billige stoffer at give med lav treatment threshold)
- 4 – Sign out: Hvor skal patienten hen? Hvad er planen? Hvem har nu ansvaret? Behandlingsniveau?
Et eksempel på forskellen mellem punkt 2 og 3 er ved status epilepticus fx
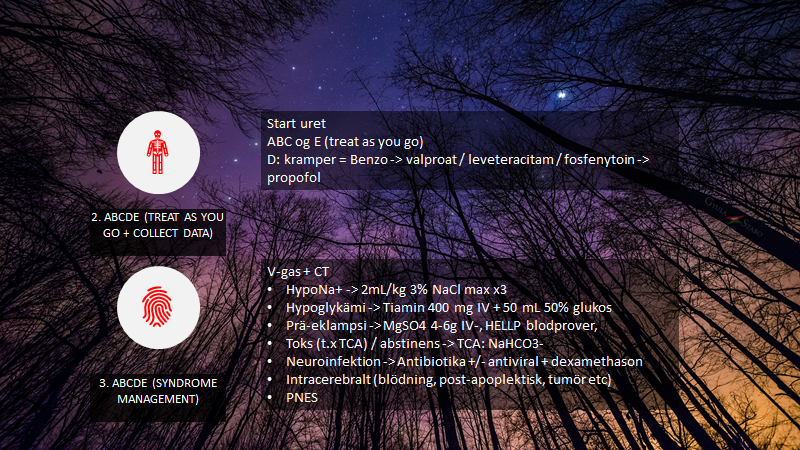
Punkt 5 herover (kommunikation og teamleading), er det, der allerede er gennemgået herover. En vigtig ny tilføjelse hér er BTSF (beat the stress fool) fra Lauria et al, 2017: Psychological Skills to Improve Emergency Care Providers’ Performance Under Stress

Og vigtigheden af “cognitive deloading“, som jeg har skrevet om i bloggen om undervisning, men ligesåvel applicerer hér. Om det er i undervisning eller i ABCDE scenarier, så kan vores hjerne kun tage så meget ind – er casen ny, er der meget larm og er vi ikke i homeostatisk balance (fx sidst på vagten), skal vi være ekstra opmærksomme på cognitive load, og gerne forsøge at “deloade” ved at optimere overstående elementer. Igen skal jeg fremhæve denne fantastiske blogpost om “performance under pressure” fra First10Em om råd til punkt 5.
Slutteligt, så er the ZPS er nu lavet i videoformat af en af forfatterne, Cliff Reid
Kilder:
- The ZPS / Sign in and out som ramme til ABCDE:
- LUCEM.info (Eric Dryver)
- Campbell et al:
Strategies for managinga busy emergency department – https://pdfs.semanticscholar.org/ca84/8c8008ffa4228cfae785949f74c12b6d5e97.pdf - Cliff Reid, Making Things Happen, SMACC: https://www.youtube.com/watch?v=PXAMlCwQAyY&t=11s
- Brindley et al:
- Improving Communication in Critical Care Medicine: https://emcrit.org/wp-content/uploads/2016/06/Improving-Verbal-Communication-in-Critical-Care.pdf
- https://www.researchgate.net/publication/261605662_Improving_Medical_Communication_Skills_for_a_Complex_And_Multilingual_Clinical_World
- Stress håndtering
- Cases From The Races, John Hinds, SMACC: https://www.youtube.com/watch?v=MsZBXlTHPCg
- Crack the Chest, Get Crucified; John Hinds, SMACC: https://www.youtube.com/watch?v=GFX_tocJShA
- First 10 Em: https://first10em.com/performance-under-pressure/
- Laurence Gonzales, 2004: Deep Survival (Who lives, who dies and why)
- Mindfulness: blandt meget andet fx https://emcrit.org/emcrit/kettlebells-brain/
Defusing (5STOP) og support til kollegaer ved second victim syndrome

So what?
Akutmodtagelsens tempo kan være hæsblæsende. Ofte får vi først tid til at tænke over det hele, når man er på vejen hjem. Vi har alle små-følelser over at have glemt det ene og det andet efter en travl vagt. Men til tider er disse tanker mere end blot det. Hvis det var en stor ting eller ubehagelig episode, noget hvor vi måske kunne have gjort det bedre, eller tænkte over hvorfor vi gjorde som vi gjorde. Defusing på arbejdet (og i alvorligere tilfælde debriefing med psykolog), kan formentlig afhjælpe, og skabe større overblik i den travle hverdag. Den giver mulighed for at evaluere og stille spørgsmål i teamet.
Modeller:
- CISD (EMRA)
- 5STOP (http://www.stemlynsblog.org/stemlynslive-five-free-strategies-to-improve-your-resuscitation-practice-st-emlyns/ )
Videre læsning
- Caroline Elton, 2017: Also Human (bog)
- ACEP’s guide to investing in yourself, 2017 (gratis e-bog) (second victim syndrome)
- EMRA wellness guide, 2018 (gratis e-bog) – CISD modellen
- St emlyns e-book: The resuscitationists guide to health and wellbeing (http://www.stemlynsblog.org/the-resuscitationists-guide-to-health-and-wellbeing-a-st-emlyns-e-book/ )
- First10EM: https://first10em.com/performance-under-pressure/
- Brian Goldman: Do you remember? (https://www.ted.com/talks/brian_goldman_doctors_make_mistakes_can_we_talk_about_that )
Feedback – grænselandet mellem kærlighed og læring

“First time someone calls you a horse: you PUNCH them on the nose
Lucky Number Slevin
Second time someone calls you a horse: you CALL them a jerk
Third time someone calls you a horse: well…then…perhaps it’s time to go shopping for a saddle”
So what?
Uddannelsesansvarlig (guru) overlæge på Esbjerg sygehus, Troels Kodahl, citerer ofte pop-biblen indenfor feedback ”thanks for the feedback” (2015): Vi modtager feedback hele tiden. De, der er i stand til at få noget ud af feedback, selvom det er leveret dårligt, man ikke er i humør til det, og det kommer fra en person, man ikke er på bølgelængde med, formår at få værdifuld information hver dag.
Som medforfatteren Sheila Heen forklarer (se gerne hele klippet – det er essensen af bogen: https://www.youtube.com/watch?v=fVhzGLOr5yY ), så er det ikke ”giveren” af feedback, men modtageren (= dig), der er nøglepersonen i interaktionen – du har alle kort på hånden, og du bestemmer selv hvor meget du er opmærksom på / lytter efter / tager ind. At modtage feedback er derfor en særlig evne, som kan læres.
Jeg er IKKE perfekt på nogen måde (bare spørg min kæreste, mine arbejdsgivere, mine kollegaer, min familie og manden jeg mødte på toget den anden dag, der bare ville have en sandwich). Til gengæld ser mine omgivelser mig på en måde, jeg ikke selv kan se, og de er derfor en unik kilde til lære disse blinde vinkler (blindsigt bias – tænk på hvordan du lyder gennem en mikrofon, og den forundring du får over det, når det spilles tilbage. Det er hvad andre kender til hele tiden: ansigtsudtryk, toneføring, kropsholdning, adfærdsmønstre m.m).

Hovedpointerne er altså, at det er modtagerens evne til at tage de små pointer til sig, som gør at man lærer (også selvom det blot er 5-10% af det, der siges, der er rigtigt).
Vi elsker dig alligevel
Før jeg går videre i feedback snakken, er der dog behov for en disclaimer. Vi vil alle gerne blive bedre, men feedback kan være et følsomt emne for os alle – særligt, når det ikke leveres på en empatisk måde. Som vi skal snakke om, så er feedback følsomt fordi vi gerne vil vokse, men også gerne fortsat elskes for dem vi er (to pointer, der umiddelbart kan være modsatrettede). Det er derfor vigtigt at sige, at uanset den feedback du får, er du noget værd i dig selv. Uanset! Dette er grundtesen før vi går videre.
Jeg fremhæver ofte Martin Luthers ord om, at vi alle er født uperfekte og vi derfor begår fejl hver dag. Løsningen på dette, ligger i en genuine tilgivelse når vi fejler. Dette er et fundament for kærlighed og forståelse (en mindre vestlig udlægning, kan fx findes i konceptet om wabi sabi – skønhed i det uperfekte; men også i en mere nihilistisk udgave: https://www.youtube.com/watch?v=iTGQ5VOx9yA)
Det bliver måske lidt højtflyvende, men ud fra personlig erfaring og erfaring fra kollegaer, er det vigtigt at slå fast. Feedback kan hurtigt blive brutalt ærligt, og selvtillid kan for mange af os hurtigt komme til at ligge på et mindre sted – vi bliver overvældet af den feedback vi får. Husk derfor altid
- Egen support: Du er elsket, du er noget i dig selv og feedback ændrer ikke det. Når du har energi, giv plads til refleksion over det, der bliver sagt (jf grænsesætning herunder)
- Supportive mirrors / honest mirrors: Er man overvældet over feedback eller har man ikke energi, vil det sjældent hjælpe at få at vide, at det faktisk er rigtigt (prøv fx at få ærlig feedback lige efter en større forelæsning). Man har i disse tider behov for ”supportive mirrors” (venner / kæreste, der forstår, at man ikke lige nu har brug for ærlighed, men har brug for støtte). Når man er klar, kan disse personer i dit liv være ”honest mirrors”, men du behøver ofte selv at spørge dem om det (jf herunder: hvordan man opsøger feedback)
- Masser af appreciation (jf starten af del 3, og herunder ”appreciation”)
Selvrefleksion-, ydmyghed og self-awareness er nøgleordene i feedback, og det kræver ofte, at man søger det aktivt.
Er du stadig i tvivl om, hvorfor feedback er en af de vigtigste ting i akutmedicin, så tjek følgende blog ud fra Simon Carley:
Pointer i feedback
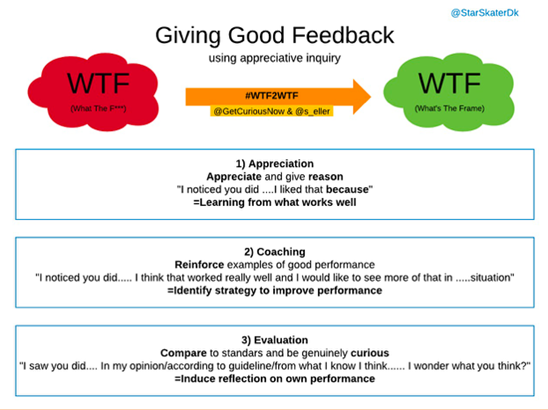
Feedback er ifølge Sheila Heen og Douglas Stone al den information, man er villig til (og evner) at opfatte / lytte til i sin hverdag,– verbale og non-verbale. Sagt på en anden måde, så er der aldrig et vågent øjeblik, hvor vi IKKE får feedback. Det kan være fra en hovedpine efter en tur i byen, til en halvårlig vejledersamtale. Årsagen til, at feedback dog er svært at tage imod er, at det findes i grænselandet imellem ”growth mindset” (ønsket om at blive ændret til det bedre), og ”at acceptere / elske mig som jeg er” (at man er elsket uanset hvad). Enhver feedback, er derfor en potentiel emotionel trigger (evaluering > coaching > appreciation), og vi vil ofte forsøge at finde hvad, der er galt med den feedback / den person, der gav feedbacken (”wrong spotting”), som en beskyttelsesmekanisme. Og vi vil altid være i stand til at finde noget galt (self fulfilling prophecy), og i værste fald, diskvalificere hele feedbacken af denne grund. Dette kan være fuldt validt (= grænsesætning), men før man smider feedbacken helt væk, prøv dette: Tag en dyb indånding, og forsøg (sekunder, timer eller endda dage efter) at vende den intuitive beskyttelsesmekanisme-refleks 180 grader. Man kan kalde det ”spotting the right” eller rightspotting (var der noget – selv bare 2% af det – der var rigtigt i det, de sagde? – Ofte har man først denne klarhed når den emotionelle respons er gået over selve situationen med feedback. Men gå da tilbage og spørg dig selv!)
3 slags feedback
Der findes tre typer feedback (ACE), som vi behøver alle af for at vokse
- Appreciation:
- Et klap på skulderen / motivation / tak for hårdt arbejde / et ”jeg ser hvad du laver, og det er godt” – studier på bl.a. børns læring viser, at det er særligt vigtigt, at det ikke blot er præstations-resultatet, men ”det at man prøver ihærdigt”, der er vigtigt at anerkende ved andre (logikken er: hvis man kun anerkender resultatet som at ”du er god til matematik”, vil barnet ofte tænke – ”jeg er god til matematik….derfor behøver jeg ikke øve mere”).
- Ud fra både Simon Carley (St Emlyns), og min egen erfaring, er det vigtigt, at appreciation er noget man gør dagligt og genuint, da dette er en del af den ”kærlighed”, der skal til for at folk har mulighed for at tage din coaching til sig, når den kommer (som tommelfingerregel kan du sige, at du skal appreciate x3 før du coacher/evaluerer x1 – altså en 3:1)
- Beskriv gerne HVORFOR du synes, disse handlinger er appreciation-værdt
- Coaching:
- Alt det, der lærer dig at blive bedre – skal gerne være neutral og specifikt.
- Bliver særligt vigtigere jo mere erfaren du bliver, da færre har lyst til formelt at give dig coaching, når du er eksperten – på akutmodtagelsen kan en løsning være peer reviews: http://www.stemlynsblog.org/stemlynslive-five-free-strategies-to-improve-your-resuscitation-practice-st-emlyns/ )
- Evaluering:
- Et benchmark / ranglisten / en bedømmelse af, hvor man står sammenlignet med andre – dette kan være alt fra vægten efter en 10 ugers diæt, karaktererne efter en eksamen, 360 graders evalueringen fra kollegaer m.v
Hyppige problemer ved feedback i organisationer er:
- Appreciation falder helt / delvist ud (folk føler sig ikke værdsatte – når de modtager coaching eller evaluering uden at føle at de er værdsatte, rammer det meget hårdere)
- Coaching og evaluering blandes sammen: dette er problematisk, da evaluering er den emotionelt mest stødende. Får man en ”god” evaluering, føler man ofte ”jeg behøver ikke coaching”, og ”dårlig” evaluering, giver ofte en følelse af at den, der evaluerer er utaknemmelig. Uanset reaktionen bliver den vigtigste del – coaching – marginaliseret til fordel for den emotionelle reaktion ved coachingen
Hyppige emotionelle triggers, der forhindrer at man tager imod feedback er
- Truth triggers (hvilken feedback får man / validiteten af feedbacken)
- Relationship triggers (hvem giver dig feedbacken – er de kvalificerede?): Nogensinde haft en patient med en pårørende, der himler med øjnene når du siger patienten skal (indsæt: tabe sig, gå til psykolog, tage sin medicin etc etc)? Patienten har ikke kunne høre efter feedbacken fra sin pårørende, fordi de er for tætte på dem (måske fordi ” at acceptere / elske mig som jeg er”-delen er for følsom for kritik)
- Identity triggers (DIN personlige sensitivitet til feedback, og hvor lang tid det tager for dig at samle dig igen efter feedback – ifl Sheen og Stone, kan denne tid variere op til 3000% mellem individer)
Alle her en speciel ”profil” ift overstående emotionelle triggers, og kendskab til sin egen (eller hvis man er leder – sit teams) profil, vil være en stor styrke. På den måde kan man være særligt opmærksom på ”triggere”, der fører dig eller dit team til at gå direkte til ”wrongspotting”, og ikke få noget ud af feedbacken.
At modtage og give feedback

Når jeg modtager feedback forsøger jeg at huske på følgende råd fra Sheen et al
- Anerkend at dette er feedback (kan være svært at indse – når man bliver vant til det, finder man ud af, at det sker dagligt og ikke nødvendigvis ved verbal kommunikation)
- Forsøg at finde ud af, hvilken type feedback jeg får: A C eller E
- Træk vejret og find dig selv (awareness – stress håndtering)
- Husk på, at jeg er ikke perfekt – mine blinde vinkler ses af andre, og kun de kan hjælpe mig med at forbedre dem
- Mit emotionelle respons kommer først, og vil forhindre mig i at tænke helt klart (særligt når jeg er træt, sulten, travl m.v)
- Forsøg at forstå den feedback, der gives: Feedback er ofte bred / generel og ”diffus” (Sheen og Stone kalder dem diffuse ”labels” fx vær mere visionær eller vær mere præcis). Slug ikke al feedback (ofte forstår man den ikke, hvis der ikke stilles opfølgende spørgsmål), men forsøg på en neutral og nysgerrig måde at udspørge til den feedback man får, så den kan udpensles og tydeliggøres (for optimal læring)
- Husk på mine grænser:
- Har jeg ikke energi lige nu, må jeg kommunikere det; værdsætte forsøget på feedback, og forsøge at sætte et tidspunkt, hvor man kan tale om det.
- Husk mig selv på, at bare fordi jeg får feedback, behøver jeg ikke at tage det hele (eller noget af det for den sags skyld). Men forsøg ”spot the right” i stedet for ”wrongspotting” (også selvom det kun er 5%, du kan tage med)
- Husk feedback ikke er hele sandheden om dig (husk at du er elsket, husk dine ”supporting mirrors”)
… og føler jeg ikke, at jeg har modtaget feedback et stykke tid, skal jeg enten ”tune in” til det (da det som beskrevet, sker hele tiden, men vi ikke altid er lydhøre overfor det), eller også selv spørge om det (og lade personer der var supporting mirrors få lov at være honest mirrors / right spotting). Sheen anbefaler, at hvis vi ønsker feedback, skal vi ikke spørge alt for direkte (fx ”har du noget feedback til mig omkring xx eller yy?”) – dette har en tendens til at putte folk ”on the spot” og gøre både dem og dig ude af stand til at gøre det lærerigt og ordentligt. Spørg dem i stedet
- 1) kunne du nævne ÉN TING, som jeg gør godt med xx og yy (appreciation = så du ved, at der er gode ting du laver),
- 2) kunne du nævne ÉN TING, som du ser mig gøre, som jeg kunne gøre bedre / ændre? (coaching). Det er vigtigt, at vi er ydmyge overfor det faktum, at der VIL være nogle ting, og ved at spørge på denne måde, kommunikerer du, at du ved, der er det (”pick something off your list of me”)
Før jeg giver(formel) feedback forsøger jeg at:
- Spørge mig selv om tre
forudsætningsspørgsmål
- Er det nødvendigt / vigtigt? (får personen feedback på anden vis? Er det livsfarligt for patienten? Er problemet bagatelagtigt?)
- Er dette, den rette tid og sted? (er personen i virkeligheden behov for support (supportive mirror)?, Er personen forberedt på at få feedback? findes der en bedre tid- og sted, der vil optimere det for os begge?)
- Er jeg klar til at give feedbacken (am I in the right place?)
- Kategorisere det jeg vil
sige, i en af tre følgende, alt efter hvad formålet er, og/eller hvad
modtageren har brug for
- Appreciation
- Coaching
- Evaluering
- Evt spørge modtageren som
forberedelse til fremtidig feedback
- Hvad modtageren har lyst til at jeg er opmærksom på (fx før scenarie-træning)
- Hvilken slags feedback har de brug for (A, C eller E?)
- Hvad modtagerens forståelse er af området (jf Lewins læringsteori om ”unfreezeing” / starte der hvor modtageren er, og bygge på derfra – http://www.stemlynsblog.org/better-learning/educational-theories-you-must-know-st-emlyns/educational-theories-you-must-know-kurt-lewin-change-cycle-st-emlyns/ )
I det informelle daglige arbejde, er appreciation og coaching hyppigst, og det er ENORMT vigtigt, at man husker at appraise (jf herover omkring informel værdsætning af dine kolleager) for de gode ting (så bliver coaching og evalueringer taget mere seriøst, og mindre hårdt, når der er nogle ting at ændre).
Det er vigtigt at vide, at alle typerne af feedback ikke er gode i sig selv, men kræver omtanke ift situationen, og hvad modtageren har brug for (spørg evt inden en mere formel samtale).
Et illustrativt eksempel, jeg nyligt prøvede på egen krop til en konference: jeg blev sat udenfor døren med den besked, at jeg skulle finde et æble når jeg kom ind. Når jeg kom ind, sad 80 mennesker i rundkreds, og var informeret om, at de skulle give mig én særlig slags feedback, for at hjælpe mig med at finde æblet. Før mig havde to andre kommet ind, og var blevet mødt af en mur af enten ”uspecifik appreciation” (hvor er du god! Bliv ved! Fortsæt!)…hvilket som I måske kan forestille jer, tog en evighed. Dernæst ”negativ coaching” (du er jo så tæt på – hvordan kan du ikke se det?!), som gik hurtigere fordi det var målrettet, men var nær-traumatiserende for den involverede i min plads. Den feedback jeg modtog var ”neutral coaching”, og rummet forvandlede sig på sekunder til et skakbræt, hvor de blot sagde ”frem” eller ”tilbage”, indtil jeg fandt æblet.
Nu går livet ikke ud på at finde æbler, og vi har ikke vores eget alvidende kor af feedbackere med os overalt. Men testen illustrerede de vigtige pointer ved feedback:
- Det er modtageren og situationen, der afgør hvilken feedback der er nødvendig og effektiv
- At modtage feedback som ikke passer til situationen, kan modsat være ineffektiv og ligefrem traumatiserende (i hvert fald, hvis store mængder af folk skriger det til dig ? )
Er der behov for akut feedback (fx nogen er ved at gøre noget forkert og livsfarligt), kan man anvende ”giraf metoden” fra St emlyns: http://www.stemlynsblog.org/testing-testing/
Lederne skal gå forrest
Jeg har flere steder forsøgt at opfordre til case-gennemgang til morgensamlinger, og til plenum diskussion af cases – evt opdelt i grupper. I USA/England har de M&M (morbidity and mortality rounds). Uanset forummet, er der ikke noget mere kraftfuldt ift at skabe en sund feedback kultur på en arbejdsplads, end at få lederne til at indrømme, at de tog fejl i en case; at selv eksperterne ikke er perfekte (https://www.ted.com/talks/brian_goldman_doctors_make_mistakes_can_we_talk_about_that/up-next ). Dette skaber et rum for yngre kollegaer at turde vise deres fejl i også. Dette giver ifølge Sheila Heen og Douglas Stone forudsætninger for en sund feedback kultur.
Videre læsning
- Sheila Heen & Douglas Stone, 2014: Thanks for the feedback og https://www.youtube.com/watch?v=fVhzGLOr5yY
- http://www.stemlynsblog.org/how-to-coach-feedback-team-st-emlyns/
- http://www.stemlynsblog.org/testing-testing/
- http://www.stemlynsblog.org/ttcnyc-resources-for-feedback-talk/
- http://www.stemlynsblog.org/ttcnyc-educational-theories-you-need-to-know-about-st-emlyns/
The handover og ISBAR

So what?
Overgange og overleveringer af information, er meget som den leg, man legede som lille, hvor man sad på række, og et ord fra den ene ende af rækken, via mund-til-mund viskning, skulle overføres til slutrækken. Som jeg husker det, så var det næsten altid det forkerte ord, der kom ud i slutningen af rækken (det kan dog have været noget at gøre med vores Vestjyske accent, manglende evne til at forme ord og utilpashed med at tale generelt).
Denne simple øvelse laver vi i stor-skala hver dag, når vi overleverer information til vores kollegaer, og det er et område, hvor der er stor risiko for fejlinformation (http://www.stemlynsblog.org/chinese-whispers-miscommunication-and-handover/ )
Derfor er overgange og overlevering af information effektivt og korrekt enormt vigtigt – fx ved
- Journalskrivning
- Konferering med senior kollega eller andre specialer
- Overlevering af patient til afdeling
- Mundtlige ordinationer
Journalskrivning og mundtlige ordinationer er til dels berørt under ABCDE kommunikation, og closed loop – en dybere diskussion af dette må vente. I stedet vil konferering og overlevering af berøres:
Model for overlevering af information (ISBAR)
En overordnet model til overlevering er generelt kendt som SBAR (eller ISBAR i Danmark) – i stedet for at slavisk gennemgå denne, vil jeg i stedet give tips til hvordan man kan forbedre den og anvende den, som et effektivt værktøj.
Før man løfter røret, skal man altid tænke over, hvad man vil sige, og som med alle ”tests” spørge sig selv om, hvad formålet er med at ringe (det er dit S, og en af de første ting du skal sige) – have CPR numre og andet relevant materiale klart. Har man gjort dette, må man forvente sig respekt af modtageren. På samme måde, må man være respekterende når nogen ringer til os (de har brug for hjælp) – men man kan afkræve, at hvis de ikke er hyperakut, må de lave forarbejdet og læse op på patienten, og hvad de gerne vil med opkaldet (evt ringe tilbage)
- Identifikation:
- Start altid med eget navn, titel og hvor man ringer fra. Ringer du til folk, der sover, så tal langsomt og giv dem tid til at opfatte hvad der sker. Ringer du til folk, der har travlt, spørger du om de har xx minutter (ellers aftales en tid man kan ringe tilbage på)
- Hvis personen i den anden ende ikke nævner hvem han/hun er (måske ikke er bekendt med ISBAR, søger man at få bekræftet det (er jeg kommet til xx?)
- Spørg gerne tidligt om modtager ønsker et CPR nummer og sidder ved en computer Hvis muligt, forsøg at identificere dig på en positiv / frisk måde (Cliff reid: https://www.youtube.com/watch?v=PXAMlCwQAyY )
- Situation:
- Den VIGTIGSTE del af hele samtalen: formår man ikke at formidle: Hvorfor man ringer, og hvad man behøver, patientens problem og hvor akut det er; kan resten af samtalen være spildt for begge parter (da det ofte først i slutningen af samtalen kommer frem, at man har ringet til forkert person)
- S’et er også som en slags ”salgspitch” og jo mere akut, des vigtigere, at det er kort og præcist: Eric Dryver nævnte nyligt for mig, at ved akutte ISBAR, skal S’et være et ”James Bond-S” (https://www.youtube.com/watch?v=gkNeQdLg6Nc ) – særligt, hvis du har brug for hjælp akut: 75 årig mand – thunderclap headache, GCS 8, Subarachnoidalt blod på CT (…shaken not sturred)
- Baggrund: Skal gerne begrænses til få linjer om relevante tidligere sygdomme
- Assesment (eller Aktuelt):
- Der er væsentlig forskel mellem ”aktuelt” (en opremsning af, hvad der er sket), og ”assesment” (jf billedet herunder). A’et skal være en assesment, der indeholder
- Vitalparametre
- En kort sammenfatning af anamnese og objektive fund
- En illustration af, at man har forstået hvilke sygdomme, der skal udelukkes ved denne præsentation (dette gøres til dels implicit ved ikke at give modtager en fuld anamnese), og hvorfor du mener de er udelukket (: https://www.youtube.com/watch?v=2ZdQBjjTFGQ (29:15-35:00)
- Evt dele af din plan som overgang til R (hvilken del af planen, som modtager kan hjælpe med)
- Der er væsentlig forskel mellem ”aktuelt” (en opremsning af, hvad der er sket), og ”assesment” (jf billedet herunder). A’et skal være en assesment, der indeholder
- Rekommendation: Hvad ønsker du specifikt (derfor S’et er så vigtigt at få på plads fra starten)?
- Afslutning: Inden afslutning huskes så vidt muligt
- En kort opsummering om, hvad der blev sagt (så jeg gør x, y og z?)
- Aftale (hvem ringer til hvem? Hvornår?)
- Telefonnumre (særligt hvis man er omstillet via en lang seriel kæde af numre)
- Tak for deres tid
Kunsten at kondensere anamensen
ISBAR er en kunst, og noget man øver sig på at perfektionere gennem karrieren. En af årsagerne til, at det er så svært er, at man LIGE har hørt en kompleks historie (den snørklede vej fra A -> B, som du har lært om i del 1 og 2) fra patienten, og dernæst skal videregive den korte og relevante version (hvor man udelader, at Tante Oda kommer på besøg i morgen…medmindre det også er relevant! = den røde linje fra A->B).
Som tommelfingerregel gives hellere kort og præcis information, hvorefter modtager kan spørge dybere ind til detaljer (jo mere akut situation – herunder ABCDE scenarier og katastrofe-scenarier – des vigtigere).
Kunsten at tage imod information
- Generel information fra Nathalie May (st emlyns): Chinese whispers blog
- Fra reddere: anvend ATMIST og lad dem tale færdigt (som patienterne i del 1 af denne blogserie)
- Fra yngre kollegaer (konsultation):
- Opfodr til ISBAR (jf herover), skriv evt selv MAPLES ED ned, Opfodr til “probabilistisk tankegang” (byg samtalen op om hvad der er udelukket)
- Undgå herefter afbrydelser (ZIP) (igen jf del 1)
Videre læsning
- Konference med ældre kollega (ED)
- Handoff (overlevering af vagten til kollega): igen, mange metoder, og overordnet mener jeg den mest effektivt, køres efter en smart prioriteret tjekliste. Dette kan fx være
- ABCDE måden: http://www.emdocs.net/ed-handoffs-the-problem-and-what-we-can-do-to-improve/
- https://www.stemlynsblog.org/handover-process-practice-and-controversy-icssoa2018-st-emlyns/
- I-PASS måden: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5102604/Reuben Strayer: https://www.youtube.com/watch?v=2ZdQBjjTFGQ
- Safe handover: file:///C:/Users/strandby%201/Downloads/safe%20handover%20safe%20patients.pdf
- https://onlinemeded.org/ -> intern bootcamp (ej gratis, desværre)
- http://www.emdocs.net/ed-handoffs-the-problem-and-what-we-can-do-to-improve/
- Davenport et al: https://onlinelibrary.wiley.com/doi/pdf/10.1111/j.1553-2712.2008.00145.x
- Chinese whispers: http://www.stemlynsblog.org/chinese-whispers-miscommunication-and-handover/
- SBAR:
Præsentationer / undervisning

So what?
En af guruerne indenfor dette område, Ross Fischer, illustrerer vigtigheden af at kunne levere sit budskab med en anekdote om den ungarske læge på 1800-tallet, Dr Semmelweis. Han mistænkte en sammenhæng mellem manglende håndhygiejne hos fødselslægen, og infektion (og ofte død til følge) hos moderen efterfølgende. Desværre var han ikke i stand til at kommunikere dette til hans kollegaer, og selvom han i dag er kaldet ”mødrenes frelser”, ville tusindvis af kvinder have overlevet, havde hans fund kommet ud tidligere. Vi underviser mere eller mindre formelt dagligt, og derfor er overstående budskab enormt vigtigt. Jeg kan anbefale den understående litteratur for at komme ind i emnet.
Det er udover denne blogserie at gå detaljeret ind i emnet, men selv anvender jeg store dele af P3-metoden fra Ross Fischer / Garr Reynolds når jeg fremlægger.
- Videre læsning
- http://ffolliet.com/ (Ross Fischer)
- http://www.garrreynolds.com/ og hans bog Presentation Zen (Garr Reynolds)
- Emcases
- EP 98 – Teaching on shift
- EP 111 – Effective Learning Strategies in Emergency Medicine
- EP 80 – Presentation Skills
- St emlyns
- Links herover om feedback
- Jonathan Gottschall: the story telling animal (bog)

