RESUS - Sådan gør de altså i Amerika
Case-gennemgang, hvor vi tager os tiden vi ikke har til daglig til at forberede os på at modtage patienten ud fra kapitler i tekstbøgerne Rosen's og Tintinalli's

"Sådan gør de altså i Amerika" er et initiativ på RESUS-platformen, hvor vi med udgangspunkt i specifikke cases gennemgår kapitler i Tintinalli's og Rosen's Emergency Medicine for at illustrere hvad der i udlandet i hvert fald anses som den korrekte akutmedicinske tilgang til den aktuelle patientcase. Tintinalli's og Rosen's er store (og dyre) bøger, som det trods en varm anbefaling herfra, ikke kan forventes at alle vil hverken kende til eller eje. Af den årsag kommer blogversionen af denne podcastserie også til at fungere som notedeling af vores gennemgang af kapitlerne.
Det skal selvfølgelig understreges at der her er tale om international, og særligt amerikansk, teoretisk baggrund for behandlingen og vi henviser selvfølgelig til altid som udgangspunkt at følge lokale og nationale retningslinjer.
I dette afsnit af "Sådan gør de altså i Amerika" tackler vi det pædagogisk udfordrede akutmedicinske emne "Dermatologi" baseret på kapitlerne:
- Tintinalli's Sektion 20 Kapitel 248-253
- Rosen's Sektion 9 kapitel 110
Har du fået lyst til at læse eller høre flere afsnit af "Sådan gør de altså i Amerika" kan du finde dem her.
Vi inviterer som altid til at I som brugere af platformen kommer med feedback, både i form af ris og ros, så vi kan bruge denne optagelse til at gøre gennemgangene endnu mere anvendelige for jer. Feedback kan gives i form af kommentarer her på siden eller direkte til akutmedicineren@gmail.com
Podcast optaget den 25/2-26 - Skriftligt resume skrevet af Emil Iversen, februar 2026
Citér denne podcast som:
Poulsen, J., Iversen, E. RESUS - Sådan gør de altså i Amerika - februar 2026 - dermatologi. RESUS, Region Sjællands UddannelsesSystem, februar 2026. www.akutmedicineren.dk/resus/. Tilgået [dato]
Case
Klokken 08.17 i modtagelsen
Jesper sidder foroverbøjet på briksen.
Han holder en nyrebakke foran munden, fordi læberne sprækker, hver gang han prøver at tale. Huden på brystet er ildrød. På ryggen ses mørke, runde elementer.
“Det brænder,” siger han.
“Det klør ikke. Det brænder.”
Smertefuldt udslæt er ikke eksem.
Smertefuldt udslæt er et rødt flag.
Jesper er 42 år. Ingen medicinsk historie. Ingen kendte allergier.
I morges vågnede han med røde pletter på bryst og ryg. Nu har det spredt sig til ansigt og arme. Han kan næsten ikke spise pga. smertefulde sår på læberne.
Allerede her bør vi stoppe op.
Alle billeder er fra: https://dermnetnz.org/images
Den første kliniske tanke
Når en patient præsenterer sig med akut udslæt, skal vi altid stille tre spørgsmål:
- Er patienten systemisk påvirket?
- Er slimhinder involveret?
- Har der været ny medicin?
Hvis to af tre er ja – tænk alvorlig lægemiddelreaktion.
Den diagnostiske tilgang
Huddiagnostik er struktur.
Før vi navngiver noget: Hvad ser vi egentlig?
Dermatologi starter ikke med diagnoser.
Det starter med morfologi.
Vi skal beskrive det, før vi tolker det.
Primære læsioner (udvalgte)
- Makula – flad farveforandring
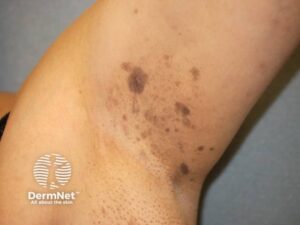
- Papel – solid, hævet <1 cm
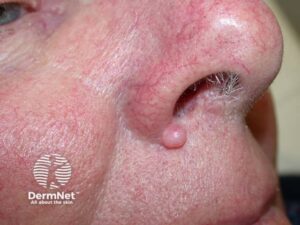
- Plaque – større, flad forhøjning
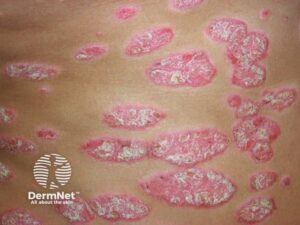
- Vesikel – lille væskefyldt blære
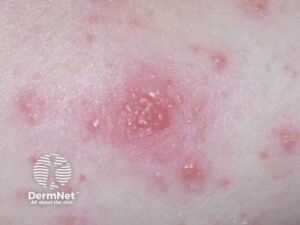
- Bulla – stor væskefyldt blære
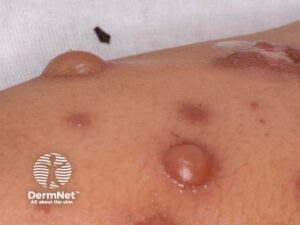
- Nodulus – dybere solid læsion
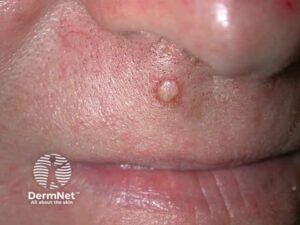
Sekundære læsioner (udvalgte)
- Skæl
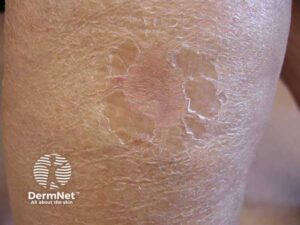
- Skorper
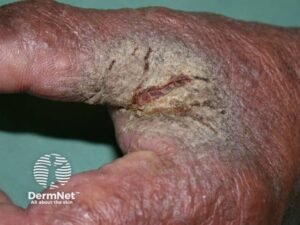
- Erosion
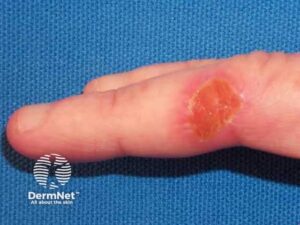
- Ulcus
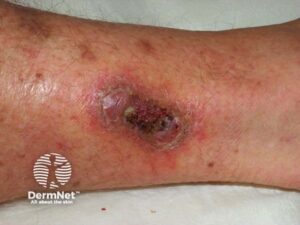
- Fissur
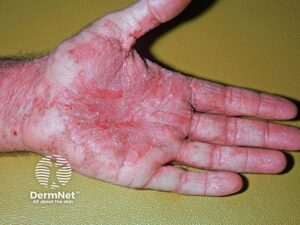
Jesper har:
- Udbredt erytem (makulært element)
- Target-lignende læsioner
- Slappe bullae
- Slimhindeerosioner
Ved let tryk glider epidermis af.
Nikolskys tegn er positivt.
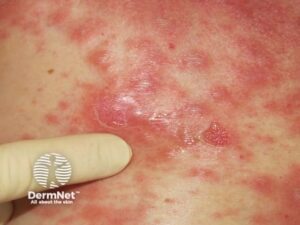
Nu er vi ikke i “eksem-land” længere.
Anamnesen
Vi spørger ind til:
- Debut og progression
- Smerte vs. kløe
- Feber, utilpashed, myalgier
- Ekspositioner
- Detaljeret medicinanamnese
Mange alvorlige hudreaktioner er lægemiddeludløste – herunder
Stevens-Johnson syndrom og
Toksisk epidermal nekrolyse.
Et smertefuldt udslæt er altid suspekt.
Objektiv undersøgelse
Hudpatienter skal inspiceres fuldt – inkl. slimhinder.
Vi vurderer:
- Lokalisation
- Symmetri
- Primære vs. sekundære læsioner
- Vesikler? Bullae?
- Nikolskys tegn
Symmetri → systemisk årsag.
Asymmetri → lokal sygdom.
Identifikation af den primære læsion er afgørende.
Case fortsat
Jesper fortæller nu:
For 10 dage siden afsluttede han en kur med sulfamethizol mod cystitis.
For 2 dage siden begyndte huden at brænde.
Feber. Ondt i halsen. Influenza-lignende symptomer.
Nu bliver rummet stille.
Sulfonamid.
Objektive fund
- BT: 105/65
- Puls: 110
- Temperatur: 39,2°C
- RF: 20/min
- Sat: 98% på atmosfærisk luft
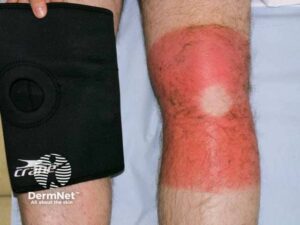
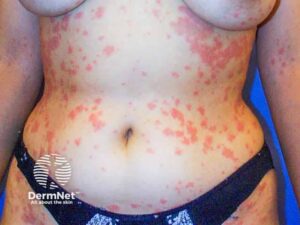
- Hud: Udbredt erytem med mørke, "target-lignende" læsioner på trunkus og ekstremiteter. Flere steder ses dannelse af slappe blærer. Ved let tryk med en finger på huden glider det øverste hudlag af (Nikolskys tegn er positivt).
- Slimhinder: Svær rødme og ulcerationer (sår) på læber, i mundhulen og conjunctiva (øjets bindehinde) er injiceret (rød).
- St. p et c: Upåfaldende stetoskopi udover takykardi.
- Abdomen: Flad, blød, diffust øm i let grad. Ingen palp. udfyldninger. Uømme nyreloger og nat. tarmlyde.
Differentialdiagnostisk tilgang
Kunne det være Erythema multiforme?
Erythema Multiforme er en akut inflammatorisk sygdom, ofte udløst af infektioner især herpes simplex eller Mycoplasma samt diverse lægemidler. Den opdeles i 2 kategorier: EM minor som er mindre lokal sygdom med karakteristiske "target" læsioner. EM major er en alvorlig, multisystemisk sygdom med udbredte vesikulobulløse læsioner og <10% epidermal afstødning.
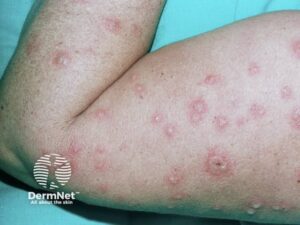
Morbiditet og mortalitet øges des større område at huden som er ramt. Sygdommen rammer typisk unge mellem 20 og 40 år, og ses typisk i for og efteråret. Initielle symptomer er utilpashed, feber, muskel og ledsmerter.
Stevens-Johnsons Syndrom (SJS) og Toksisk Epidermal Nekrolyse er livstruende kutane reaktioner, oftest forårsaget af medicin især sulfapræparater, antikonvulsiva og penicillin, men kan også være udløst af anden infektion, eks. zoster. De er defineret af procentdelen af kropsoverfladeareal med epidermal afstødning:
-
- SJS: <10% afstødning.
- SJS/TEN Overlap: 10%–30% afstødning.
- TEN: >30% afstødning. Tilstanden er karakteriseret ved ømt erytem, slappe bullae og alvorlig slimhindeerosion. Nikolskys tegn (let gnidning af huden får epidermis til at løsne sig) er til stede ved TEN. Alvorlige komplikationer inkluderer hypovolæmi og infektion, og mortaliteten er så høj som 30%. Sygdommen kræver øjeblikkelig seponering af det mistænkte lægemiddel og indlæggelse på en intensiv- eller brandsårsafdeling til væskeresuscitering og luftvejshåndtering.
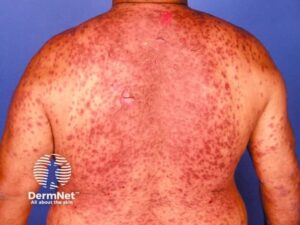
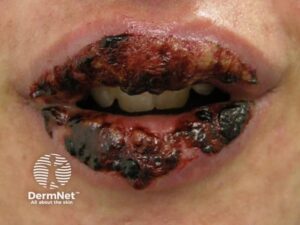
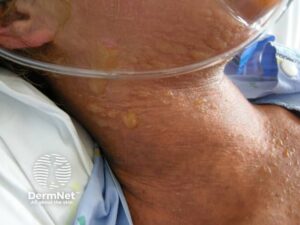
Hyppigste udløsere:
- Sulfapræparater
- Antikonvulsiva
- Penicillin
Defineres ved hudafstødning:
- SJS: <10%
- Overlap: 10–30%
- TEN: >30%
Karakteristisk:
- Ømt erytem
- Slappe bullae
- Svær slimhindeerosion
- Positivt Nikolskys tegn
Mortalitet op til 30%.
Sygdommen kræver øjeblikkelig seponering af det mistænkte lægemiddel og indlæggelse på en intensiv- eller brandsårsafdeling til væskeresuscitering og luftvejshåndtering.
Hvad må vi ikke overse?
Mindst fem tilstande kan udover SJS/TEN slå patienten ihjel i dag:
Pemphigus Vulgaris
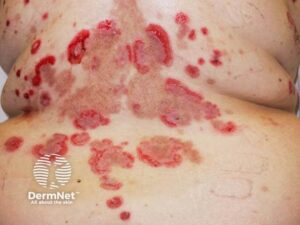
er en alvorlig, autoimmun blæredannende sygdom karakteriseret ved slappe bullae, der ofte begynder på hoved, truncus og slimhinder. Bullae brister let og efterlader smertefulde, langsomt helende erosioner. Nikolskys tegn er også til stede her. Væsketab gennem påvirket hud, kan hurtigt føre til dehydrering og elektrolytderangering. Sygdommen kræver specialistbehandling med immunsupprimerende lægemidler og evt. plasmaferese.
Eksfoliativ Dermatitis (Erytrodermi)
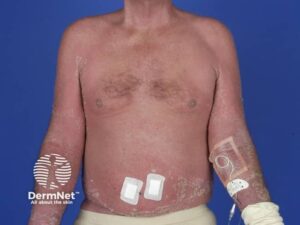
er en tilstand, hvor det meste af eller hele hudoverfladen er involveret i en skællende, erytematøs dermatitis. Det er en reaktion på lægemidler eller underliggende systemiske eller kutane sygdomme (som psoriasis eller eksem). Patienter præsenterer sig med generaliseret erytem, varme, skældannelse og kløe. Væsentlige komplikationer inkluderer hypotermi på grund af massiv kutan vasodilation og dermed varmetab. Der kan også ses “high output” hjertesvigt, grundet den massive kutane vasodilatation.
DRESS Syndrom:
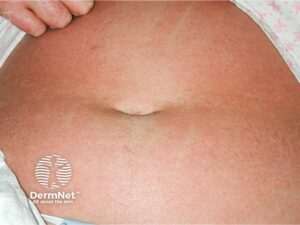
(Drug Rash with Eosinophilia and Systemic Symptoms) er en alvorlig lægemiddelreaktion, der typisk opstår 2-8 uger efter opstart af et lægemiddel, typisk grundet antikonvulsiva, allopurinol og sulfapræparater. Det er defineret ved triaden af feber, udslæt og involvering af indre organer, oftest lever, nyrer eller knoglemarv. Udslettet kan ses som både skællende eksfoliativt dermatit eller bulløst udslet. Behandlingen er seponering af formodede udløsende lægemiddel, samt højdosis prednison.
Meningokok meningitis

er en potentielt dødelig infektion (Neisseria meningitidis), hvor udslættet er et centralt tidligt tegn. Udslættet begynder som petekkier på ekstremiteter og truncus, som udvikler sig til palpabel purpura med en grå nekrotisk midte. Sygdommen ses typisk hos unge under 20, og i særdeleshed hos børn under 5. Den klassiske præsentation er udover udslettet, feber, generaliseret ubehag, muskel og ledsmerter samt opkast.
Purpura Fulminans
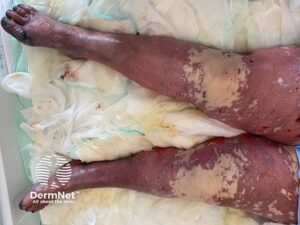
er en sjælden, vaskulær, livstruende tilstand associeret med dissemineret intravaskulær koagulation (DIC). Den kan opstå af genetisk protein C og S mangel, men også grundet general mangel på C vitamin. Den forårsager hurtig hæmoragisk hudnekrose og præsenterer sig med udbredte ekkymoser og hæmoragiske bullae, ofte symmetrisk på distale ekstremiteter.
Case fortsat
Paraklinik
- CRP 85
- Leukocytter 3,2
- Kreatinin 115
- Let forhøjede levertal
- EKG: Sinusrytme, puls 105
Systemisk påvirkning.
Organsystemer begynder at reagere.
Behandlingsmuligheder i akutafdelingen
Fejlen er at tænke:
“Vi giver lidt steroid og ser tiden an.”
SJS/TEN er ikke et udslæt.
Det er et akut dermatologisk traume.
Behandling:
- Øjeblikkelig seponering af mistænkt lægemiddel
- IV væske (massivt væsketab gennem hud)
- Smertedækning (ofte opioid)
- Overflytning til intensiv / brandsårsafdeling
- Hudbiopsi til bekræftelse
Systemiske steroider bør kun gives efter specialistvurdering.
Kort om behandling i modtagelsen generelt
Systemiske steroider
Systemiske Kortikosteroider anvendes til alvorlige, udbredte inflammatoriske tilstande såsom urticaria eller angioødem. Ved alvorlige syndromer som erythema multiforme eller TEN bør systemiske steroider dog kun påbegyndes efter dermatologisk konsultation.
I følge Tintinallis, findes 2 studier som har søgt at afklare hvorvidt en kort behandling med peroral prednisone og antihistamin har effect på milde urticarielle udslet, og evidensen er tvivlsom. Guidelines er dog stadig at man behandler med begge.
Topikale steroider
Inddeles i 5 styrkegrader:
- Gruppe 1: mild (ansigt, genitalia, spædbørn)
- Gruppe 2–4: tykkere hud
- Gruppe 5: kun dermatologisk
Svage midler (Gruppe 1) er sikre at bruge i ansigtet, på genitalier og hos spædbørn. Middelstærke til stærke midler er nødvendige til tykkere hud som håndflader og fodsåler, men bør ikke anvendes i ansigtet eller på genitalier på grund af risikoen for atrofi. Gruppe 5 bør kun udskrives af dermatologer
Lægemiddelbasen påvirker styrken. Salver er generelt mere potente og bedre til tørre læsioner, cremer er alsidige, mens geler og lotions er nyttige til behårede områder som hovedbunden.
Tolerance over for topikale steroider ses ofte, hvilket reducerer effektiviteten; intermitterende behandlingsplaner kan hjælpe til at modvirke det. Eks. 2 ugers daglig behandling efterfulgt af 1 uges pause, for så at starte forfra igen.
Det er vigtigt at være opmærksom at flere af de topikale kortikosteroider er fluorerede, da det øger deres effektivitet, men de må ikke udskrives til gravide, grundet risiko for bivirkninger
Antihistaminer
Første- og andengenerations antihistaminer anvendes typisk til at kontrollere kløe.
Topikale antibiotika
Topikale antibiotika anvendes typisk kun som supplement til sårbehandling og ikke som primær behandling. Topikal klorhexidin er dog undtagelsen, da den er effektiv mod impetigo. Sølvsulfadiazin bør i følge tintinallis ikke anvendes i ansigtet, men det er næppe et præparat vi kommer til at udskrive.
Langt de fleste dermatologiske sygdomme kan behandles via egen læge. Behov for indlæggelse er hvis der ses systematisk sygdom som dehydrering, systemisk infektion, problemer med termoregulering og lignende.
Andre årsager til udslæt i akutafdelingen
Vi ser kort på andre klassiske tilstande:
Herpes zoster
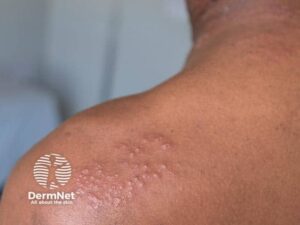
Herpes zoster (helvedesild) er en reaktivering af varicella-zoster-virussen. Smerter eller dysæstesi (føleforstyrrelser) opstår typisk 3-5 dage før udslættet. Udslættet består af klynger af vesikler på en rød base som følger dermatomerne. Hvis den oftalmiske gren (V1) af trigeminusnerven er involveret, især på næsetippen, er der tale om herpes zoster ophthalmicus, hvilket kræver akut øjenlægevurdering. Ramsay Hunt syndrom involverer geniculate-gangliet og giver øresmerter, vesikler, ansigtslammelse og vestibulokokleær dysfunktion. Behandling er vanskelig, men oftest forsøger man med oral acyclovir eller valacyclovir som desværre er mest effektiv hvis givet inden for 72 timer af symptomdebut.
Patienterne kan have svære smerter, og enkelte kan have glæde af behandling med gabapentin
Psoriasis

Psoriasisudbrud kan udløses af infektion, stress eller medicin f.eks. lithium og β-blokkere. Det er karakteriseret ved velafgrænsede, røde plaques med sølvhvide skæl. Auspitz' tegn som er punktformede blødninger ved fjernelse af skæl er diagnostisk. Psoriasis sidder typisk over ekstensorområder samt sacrum og umbilicus og er ofte symmetrisk.
Guttat psoriasis er en variant med små, spredte "dråbeformede" læsioner på truncus, ofte efter en streptokokinfektion.
Behandlingen af psoriasis er typisk topical steroid. Systemiske steroider må ikke ordineres på grund af risikoen for inducering af pustuløs psoriasis.
Sekundær syfilis
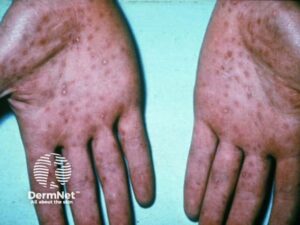
Sekundær syfilis hudmanifestationer opstår i tidlige og senere stadier. Det tidlige udbrud viser sig 2 til 10 uger efter den primære smitte og er et forbigående makulært udslæt som er lyserødt til brunligt-rødt på truncus og ekstremiteterne, ofte ledsaget af systemiske symptomer som feber og træthed.
Senere udbrud, kendt som "the great imitator", mistolkes ofte som franske roser og er typisk ikke-kløende, papuløse rødlige til kobberfarvede. Et centralt diagnostisk fund er udslet i håndflader og fodsåler, der viser sig som ømme, kobberfarvede runde elementer med en “skælkrave”. Andre fund kan omfatte alopeci, spaltede papler ved mundvigene og hvide slimhindeplamager.
Behandlingen er benzylpenicillin
Erythema migrans
Borreliose stadium 1 viser sig som lokaliseret erythema migrans, der begynder 3-32 dage efter et bid som en ekspanderende, ikke-skællende rød makula eller papel. Læsionen bliver ofte ringformet med central opklaring (et "bull's-eye") og er normalt asymptomatisk.
Stadium 2 (dissemineret) ses som multiple mindre læsioner der skåner håndflader og fodsåler og giver influenzalignende symptomer som feber, ledsmerter og lymfadenopati. Stadium 3 (vedvarende) kan føre til acrodermatitis chronica atrophicans og ses typisk flere år efter biddet. Det er vanskeligt at diagnosticere og ses som unilaterale atrofiske hudforandringer.
I følge Tintinallis, kræver behandling for etableret EM typisk mindst 3 ugers antibiotika. Herhjemme behandler vi med 10 dages alm. Benzylpenicillin.
Afslutning på case
Jesper blev overflyttet til Rigshospitalets brandsårsafdeling.
Mistanke: TEN (>30% hudafstødning).
Inden overflytning:
- IV væske
- Morfin
- Seponering af sulfonamid
Hudbiopsi bekræftede diagnosen.
2 uger på intensiv.
4 uger på dermatologisk afdeling.
Han overlevede.
Take home points
- Smertefuldt udslæt er et rødt flag
- Slimhindeinvolvering + feber = alvorlig sygdom
- Medicinanamnese er afgørende
- SJS/TEN behandles som brandsår
- Tænk systemisk – ikke kun dermatologisk
Derma lyn!
Kontaktdermatit
Almindelige allergener inkluderer nikkel, neglelak, konserveringsmidler i makeup og hårprodukter. Udslættet er ofte mest fremtrædende på følsom hud, såsom øjenlågene. Behandlingen kræver identifikation og fjernelse af allergenet, suppleret med topikale eller orale kortikosteroider.
Pityriasis rosea
Et viralt eksantem som er almindeligt om foråret og efteråret. Starter ofte med en enkelt, oval, finskællende primærmedaljon. 1-2 uger senere opstår et generaliseret udslæt af laksefarvede, ovale papler og plaques på truncus, ofte i et "juletræs-mønster"
Herpes simplex/forkølelsessår
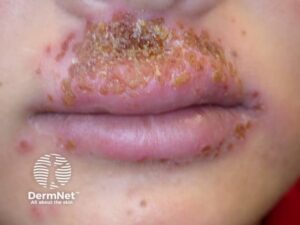
Karakteristiske smertefulde, grupperede vesikler på en erytematøs base. Hos børn ses det typisk i mundregionen forårsaget af HSV1. Hos voksne kan det også opstå i relation til kønsorganer, HSV2.
Malignt Melanom
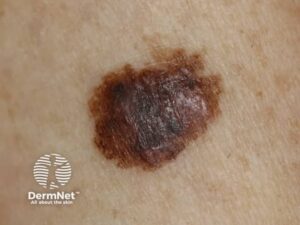
En melanocytær tumor, ofte fra UV-eksponering. Akralt lentiginøst melanom er en aggressiv type på ubehåret hud som håndflader, fodsåler og under negle og er hyppigere hos mørkhudede individer.
Basalcellekarcinom
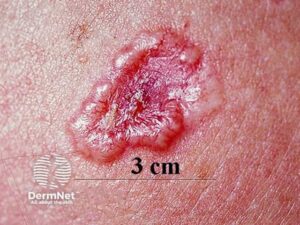
Hyppigste hudkræftform. Risiko: lys hud, soleksponering. Typisk udseende: perlemorsglinsende papel med veldefinerede kanter og telangiektasier (synlige kar), oftest på hoved/hals.
Planocellulært Karcinom
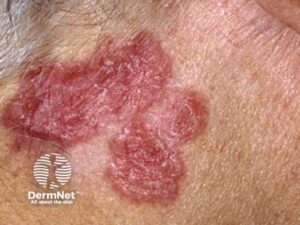
Næsthyppigste. Risiko: stigende alder, soleksponering. Udseende: irregulær vækst med rødme, induration (fortykkelse), skorpedannelse eller væsken, oftest på hoved/hals.
Seborroisk dermatit
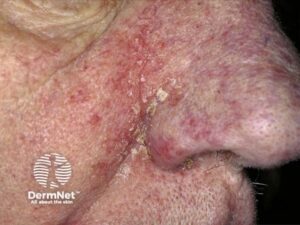
En kronisk inflammatorisk sygdom i talgrige områder. På truncus påvirker den midten af brystet, aksiller og lyske med rødme og fedtede, gullige skæl.
Kaposis sarkom
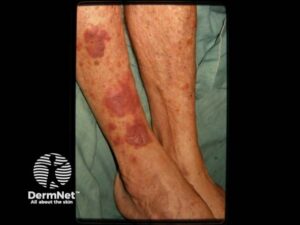
En vaskulær neoplasi kræftform associeret med Humant Herpesvirus 8. Læsionerne er erytematøse eller violette papler, der kan udvikle sig til tumorer.
Erythema nodosum
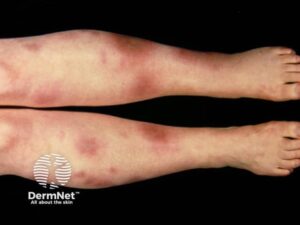
Inflammatorisk reaktion i dermis/fedtvæv. Smertefulde, erytematøse eller violaceøse subkutane noduli, hyppigst på forsiden af skinnebenene. Kan forudgås af feber/artralgier. Læsionerne udvikler sig til at ligne blå mærker.
Lichen planus/simplex
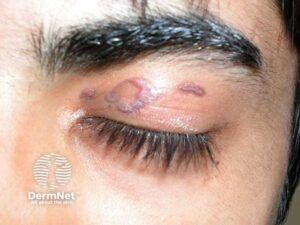
Kardinaltegn: de 5 "P'er" - Purple (lilla), Planar (flad), Polygonal (polygonale), Pruritic (kløende), Papules (papler). Typisk på håndled og ankler.
Bulløs Pemphigoid
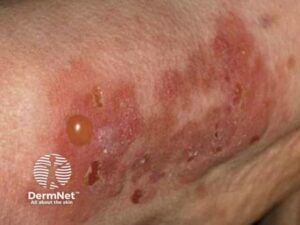
Den mest almindelige autoimmune blæresygdom hos ældre (60-80 år). Den er generelt selvbegrænsende. Starter ofte med kløende, urtikarielle plaques som ikke er flygtige. Der udvikles store, spændte blærer på normal eller rød hud, ofte i aksiller, på abdomen og inderlår
Referencer og mere FOAMed om emnet:
- Tintinalli, J. E., Hosmer, K., & Miller, C. D. (2019). Section 12, Chapter 119, “Fever and Serious Bacterial Illness in Infants and Children” In Tintinalli’s emergency medicine: A comprehensive study guide, 9th edition (pp. 747–752). essay, McGraw-Hill Education.
- Tintinalli, J. E., Hosmer, K., & Miller, C. D. (2019). Section 12, Chapter 120, “Meningitis in Infants and Children” In Tintinalli’s emergency medicine: A comprehensive study guide, 9th edition (pp. 752–757). essay, McGraw-Hill Education.
- Walls, R. M., Hockberger, R. S., Gausche-Hill, M., Thomas, J. J., & Brady, W. J. (2018). Part V, Section 1, Chapter 166, “Pediatric Feber” In Rosen’s Emergency Medicine Concepts and Clinical Practice (pp. 2058–2069). essay, Elsevier.