Terminologi
For mig har airway længe været en jungle, og frem for alt har terminologien været svær at forstå. En hurtig introduktion til mange af de centrale begreber, får man i følgende video med alt for få views:
https://www.youtube.com/watch?v=dCy7FGkhqAk
+
https://www.youtube.com/watch?v=gnkYGRMaw7o
Kort sagt, så arbejder vi med fire forskellige typer intubationsmodaliteter
- ”klassisk” intubation (på operation): Medicineringen gives sekventielt (først induktion -> paralytika), og man reducerer risikoen for aspiration så meget man kan (se denne fantastisk veludførte video fra Lund: https://www.youtube.com/watch?v=8AOB2PtHfVM )
- RSI (Rapid sequence induction) (på akutrum): Medicineringen gives samtidigt lige efter hinanden (rækkefølgen er dog vigtig), for at hurtigst muligt få patienten relaxeret, så man kan få intuberet. Målet er hér at minimere apnø perioden (se herunder), og prio 2 er at patienten ikke skal aspirere. (se denne RSI video part 1-4 fra EM Cape town https://www.youtube.com/watch?v=58azyFWeLn0 )
- DSI (Delayed sequence induction) (på akutrum): Opfundet af Scott Weingart som koncept. Er i sin essens ”en PSA (procedure sedering), hvor proceduren er oxygenering af patienten”. Kort sagt, anvendes DSI ved patienten, der er så agiteret, at man ikke kan undersøge dem og man mistænker, at de potentielt har et intubationsbehov. DSI’en foregår ved at man giver et sederende middel (oftest ketamin), for at kunne oxygenere patienten og undersøge patienten. Ofte behøver man ikke intubere efterfølgende, hvis en medicinsk årsag til problemet findes og rettes op. Finder man indikation for intubation, udføres en RSI lige efter en DSI (Link til DSI fra hestens mund: https://emcrit.org/dsi/ )
- Awake intubation: Intubationsmetode, hvor du lokalbedøver patienten med spray i munden / næsen, i stedet for at inducere med sederende medicin. Metoden anvendes til særlige koopererende, vågne patienter oftest med en dynamisk luftvej (behov for intubation inden det bliver værre), og hvor RSI vil medføre unødig risiko, som kan undgås ved en awake intubation. Eksempler på dette er patienten med epiglottitis, eller brandsårspatienten med inhalationsskade (se link for teknik og gennemgang af Dr Kovac: https://emergencymedicinecases.com/burn-inhalation-injuries/ ) + https://www.youtube.com/watch?v=SWchYQ-17gw + https://www.youtube.com/watch?v=4iVYhdnZfQw
- KFI (ketamine fascilitated intubation): Se reuben Strayers emupdates for denne teknik
Anden vigtig terminologi
- Apnø perioden: Tiden mellem afslutning af præ-oxygenering (se herunder) og indtil man får ilt i patienten igen via intubation – se denne illustrative video fra vortex-teamet angående apnø perioden, og hvorfor visse personer er i risiko for at desaturere hurtigt indenfor denne tidsramme (https://www.youtube.com/watch?v=5Pb7HoloVKk&t=190s )
- Præoxygenering: Process hvorved man med et tight seal erstatter patientens kvælstof (nitrogen) i lungerne med ilt (denitroginificering), og får patientens oxygenering maxet, således at patienten (forhåbentligt) har en reserve at tage af, i apnø perioden
- Suction Assisted Laryngoscopy & Airway Decontamination (SALAD Technique): SALAD er en teknik, man anvender til håndtering af “the dirty airway” (patienten, der kaster op / aspirerer når du er i gang med at laryngoskopere). Teknikken involverer et eller to yakauer sug, hvor man suger i bund, og derefter placerer sugene i oesophagus og fortsætter med at intubere (https://emcrit.org/salad/ )
- Laryngoskopi: Proceduren, hvorved du fører laryngoskopet ind i vallecula for sidenhen at intubere patienten. Se også EVLI videoen af George Kovac (https://www.youtube.com/watch?v=5zHYNqG2Wvk )
- Positionering / ear to sternal notch / Sniffing position: Optimal position for laryngoskopi er sniffing position. Se følgende links for detaljer https://emcrit.org/emcrit/bougie-and-positioning/
- https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/ (Leisurely laryngoscopy (reuben strayer), Rich Levitan, SMACC (own the airway og Airway dogmalysis https://vimeo.com/113981830
Indikation for RSI (intubation på akutrummet)
Indikationen for intubation er en kompleks balancegang, som er vel illustreret i følgende figur fra AIME e-book kapitel 2 (Active Airway Management: A Prioritized Approach to Tracheal Intubation):
Figuren illustrerer balancegangen mellem indikationerne og risiko for intubation.
Indikationen / det der taler for intubation (x-aksen), i kronologisk rækkefølge (https://aimeairway.ca/book#/7 ):
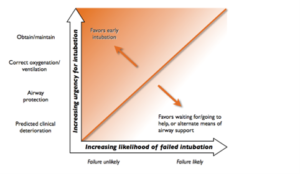
- 1: Obtain / maintain airway: Hvis luftvejen er lukket, og der ikke er nogen anden måde at få den på gennem basale manøvre
- Eksempel: Epiglottit, FBAO, luftvejstumor
- 2: Correct oxygenation / ventilation: Kritisk hypoxi eller kritisk ventilationsproblem
- Eksempel: Patient med kritisk hypoxi fx sekundært til C19 eller Pneumoni, som trods ilt og NIV ikke holder SAT og klinisk status på acceptabelt niveau (hypoxi). Patienten kan endda være ved at udtrættes med højt work of breathing, og ophober pCO2 uden NIV har effekt (hyperkapni)
- 3: Airway protection: Behov for at beskytte luftvejen pga manglende luftvejs reflekser og/eller høj aspirationsrisiko med lav GCS
- Eksempel:
- Intoxikeret patient uden mulighed for reversering med antidot eller optimering med manuelle håndgreb (enten pga hypoxi = ”correct oxygenation / ventilation”), eller opkastning (airway protection)
- Opkastninger på patient som ikke kan beskytte luftvejene
- Traumatisk intrakraniel blødning med progredierende forværret GCS
- 4: Predicted clinical deterioration: Risiko for at patienten forværres og intubation bliver sværere, hvis vi ikke gør det nu
- Eksempel:
- Transport: Skal i CT skanning eller har lang transporttid fremfor sig.
- Den dynamiske luftvej (dvs epiglottitis, progredierende blødende hæmatom i halsen eller brandrøgsinhalationen eller progredierende angioødem) – selvom patienten lige nu ikke er dårlig, vil den kliniske prognose betyde, at de snart er det, og intubation nu er bedre end senere, når luftvejen er væk, og man her et ”obtain/maintain” problem
- Andre:
- Refraktær status epilepticus (fordi propofol og ketamin kun kan gives i de rigtige doser ved at intubere)
- Organdonation (for at holde liv i organerne indtil recipient findes)
- Reduktion af metabolisering
- Eksempel:
- Eksempel:
For en fuld liste af pro’s and con’s tjek LITFLs grundige gennemgang: https://litfl.com/rapid-sequence-intubation-rsi/
Risikoen for intubation /y-aksen kan opdeles i 3 dele (https://www.youtube.com/watch?v=aK98wJZpB6c )
- 1: Fysiologisk risiko: Kort illustreret i akronymet HOP-killers (igen opfundet af Weingart – EmCrit har flere videogennemgange på området, bl.a serien ”The Laryngoscope as a murder weapon”). HOP illustrerer de tre scenarier, hvor man behøver at være ekstra forsigtig med at hoppe direkte til intubation, da patienten kan dø af proceduren. For gennemgang af HOP killers findes rebel Ems sammenfatning (https://rebelem.com/tag/hop-killers/ ). Essensen er, at man skal resuscitere før du intuberer patienten
- Hypotension
- Problem: Al induktionsmedicin reducerer blodtrykket. Særligt propofol i normal dosering er kendt for dette (Cliff Reid kalder dem, der fulddoserer propofol ved hypotension ”propofol assasains”).
- Løsning:
- Reducer induktionsdosen (særligt propofol – nogle siger ned til fx 40 mg og giv refrakte doser til effekt, hvis blodtrykket holder) + fordobbel muskelrelaxantia.
- Præmediciner med sympatikomemetika alt efter årsag til shock / løs årsag til shock først (særligt i traumescenarier, er det sjældent hyperakut at intubere patienten)
- Vælg ketamin når muligt ved hypotension
- Oxygenation
- Problem: Hvis målet er, at patienten i apnøperioden ikke kommer <90 SAT, og patienten under præ-oxygenering maximalt kan opnå <90% i sat, har man meget kort tid i apnø perioden indtil kritisk hypoxi
- Løsning: Optimer præ-oxygeneringen (https://pubmed.ncbi.nlm.nih.gov/22050948/ ), behandl det du kan, og undgå intubation om det ikke er strengt nødvendigt
- PH
- Problem: Metabol acidose kræver, at patienten kompenserer med hyperventilation. I apnø perioden sættes denne kompensationsmekanisme midlertidigt ud, og alt efter hvor lidt reserve patienten har, kan en kort apnø periode få patienten til at crashe / få hjertestop
- Løsning: Undgå så vidt muligt at intubere sure patienter (fx DKA). HCO3- har ingen beviselig effekt, men kan overvejes.
- 2: Anatomisk risiko
- Aspirationsrisiko (seneste måltid + øget intraabdomialt tryk fx graviditet eller tumor i maven
- LEMON
- L: Look externally (skæg , skade imod halsen etc)
- E: Evaluate 3-3-2
- M: Mallampati 1-4
- O: Obstruction af luftvejene eller obesity
- N: Neck mobility (fx bechterews eller rheumatoid arthrit)
- Tidligere svære sederinger / intubationer
- 3: psykologisk risiko: Se Kovacs video for human factor gennemgangen med stresshåndtering mm. (https://www.youtube.com/watch?v=aK98wJZpB6c )
- Team faktorer
- Individuelle faktorer
- Envoirenment faktorer
- Human factors faktorer
- Hypotension

Det er med andre ord ikke simpelt, om man skal intubere nu eller ikke, og om man har tid at vente (resuscitate before you intubate), og i så fald med hvilke stoffer man skal gøre det med. Noget, der illustreres vel i en af weingarts HOP-killer videoer (https://www.youtube.com/watch?v=pjDxqaYFApE&t=1367s )
Beslutningen om intubation er en shared decision making beslutning i teamet, og timing og med hvilke medicinske midler vi skal intubere, er en diskussion som føres med teamleaderen (selvfølgelig med autonomi hos anæstesiologen til at vælge det, denne er mest komfortabel med).
En case, der illustrerer dette bedre end nogen anden, er multitraumet med både hovedtraume, faldende GCS og mistanke om intrakraniel blødning (= hold MAP >80), og hypotension (BT 80/50, HR 120), men SAT >90%. Skal man anvende tid til at finde shock årsagen først (som i traume jo vel kan være reversibel hurtig – Hypovolæmisk? Obstruktivt? Distributivt?) . Vi ved at patienten bliver endnu mere shockeret ved induktionen uanset hvad – luftvejshånteringen kan måske gøres så god som mulig imens man resuscitererer? Hvad hvis anæstesiologen vil intubere i dette tilfælde med propofol fordi det er det, denne er vant med? Ketamin skal jo ikke gives til hovedtraume (formentlig myte, og i dette tilfælde, reel risiko for at skade mere ved ikke at anvende ketamin)
Diskussion om det konkrete tilfælde kan findes i denne fantastiske traume-podcast fra Emcases med bl.a Dr Hicks (https://emergencymedicinecases.com/trauma-first-last-15-minutes-part-1/ )
Laryngoskopi teknik
Hvis alt indtil videre har været forret, så er vi nu nået til hovedretten. Der findes et hav af sider og videoer, men jeg synes du skal starte med dem, der sammenfatter alt på kort tid, og med højt fagligt niveau:
- SMACC, Reuben Strayer – Leisurely laryngoscopy https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/
- EVLI, George Kovac - https://www.youtube.com/watch?v=5zHYNqG2Wvk + https://www.youtube.com/watch?v=TU_p8pDIvBU
- Kovac Kata, Scott Weingart - https://www.youtube.com/watch?v=jCgpRd1R7gY
Laryngoskopi teknik afhænger desuden af om du anvender DL (direkt layngoskopi – klassisk laryngoskopi), eller VL (Videolaryngoskopi), og hvilket blad man anvender (se igen Eric Shapells youtube video på området linket herover). Vi skal ikke mestre alle teknikker, men snarere have en primær teknik (fx VL med hyperanguleret blad med leder der kommer med VL’en) og en sekundær teknik (Fx DL med macintosh blad med bougie eller hockeystick tube leder).
Ud fra overstående videoer, og tips fra SWESEMs kurser, kommer hér de bedste tips
- Positionering af patienten: Ear to sternal notch (sniffing position) og 20-30 grader op med hovedgærdet
- Positionering af lægen:
- Stå i hovedenden af sengen og kør sengen op så patientens hoved er udfor din processus xiphoideus
- Mantra: Don’t get into the patients mouth = Når laryngoskopien begynder (efter endt præoxygenering, og når patienten begynder at være tilstrækkeligt sederet og relaxeret), har vi tendens til at bøje os mere fremover og ned imod patientens mund i håb om bedre indsyn. Bedst indsyn opnås (kontraintuitivt) ved at stå oprejst og læne sig lidt tilbage (stand up and stand back)
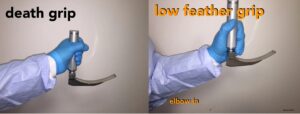
- Håndtering af laryngoskopet
- Hånd: Hold med venstre hånd (uanset om du er højre eller venstrehåndet)
- Greb: Laryngoskopi er en præcisions procedure, og ikke en muskelkrævende procedure (anvender man for meget muskler, er det som regel pga dårlig teknik). Man griber derfor laryngoskopet nede imod bladet (personligt synes jeg bedst om, at holde endnu længere nede, så en del af min hånd, er nede på selve bladet). Undgå ”death grib”.
- EVLI (Kovac): EVLI er et mantra, der påminder os om, at selvom laryngoskopien kun drejer sig om få centimeter, så er laryngoskopien en mental vandring fra anker-punkt til anker-punkt, indtil man kommer til slutningen af rejsen. Følger du disse ”landmarks” hver gang, vil du havne rigtigt med øvelse, selv på svære patienter
- E: Epiglottoskopi
- 1: Du åbner munden med et ”saksegreb”, hvor du ”sakser munden åben fx med tommelfinger og pegefinger)
- 2: Du går ind i munden med laryngoskopet
- DL: gå ind i patientens højre mundvig og skub tungen imod venstre for at opnå indsyn. Du går nu visuelt fra anchor-point til anchor-point
- VL: Gå lige ind på tungen. Så snart bladet er kommet ind i munden, kigger du IKKE længere på munden, men på skærmen som står placeret på din højre side
- 3: Du sniger dig laaaangsomt frem langs tungen (ankerpoint) indtil du ser uvula (ankerpunkt). Uvula peger ned imod epiglottis. Når du ser epiglottis (ankerpunkt) er du kommet ret.
- V: Valleculoskopi
- 4: På et tidspunkt (ofte kortere inde end du tror), vil du havne i vallecula (se George Kovacs video). Man mærker når man havner ret såfremt man udfører laryngoskopien med præcision
- Tips: forsøg at øve på dukke, at lyfte laryngoskopet for tidligt og for sent, og mærk forskellen, når man havner korrekt
- L: Laryngoskopi
- 5: Når man havner i vallecular, løfter man laryngoskopet i bladets retning (pas på ikke at tilte og ramme fortænderne!)
- I: Intubation (vil du nørde ned i detaljer om at anvende bougie, da se hér https://www.youtube.com/watch?v=pv_xyMolazA + https://www.youtube.com/watch?v=ETJ0Znsatsg )
- 6: Indfør bougie eller stilet/tube i højre side af munden
- ETT med stilet eller bougie: Din ETT og stilet er bøjet til en ”hockey stick” (lige hele vejen ned til cuffen, ”straight to cuff”,, hvor den bøjer 20-30 grader ved DL og måske 60-70 grader ved hyperanguleret VL. Gør det til vane at rotere imod venstre (DL) / højre (VL), hvis bougie / stiletten fanges på nogle strukturer og ikke vil gå ind i hullet
- 6: Indfør bougie eller stilet/tube i højre side af munden
- 4: På et tidspunkt (ofte kortere inde end du tror), vil du havne i vallecula (se George Kovacs video). Man mærker når man havner ret såfremt man udfører laryngoskopien med præcision
- E: Epiglottoskopi
Alt efter hvordan man udfører overstående (og patientfaktorer) får du indsyn over trachea / stemmebåndet. Terminologien til at beskrive, hvor godt indsyn man har fået kaldes Cormack-Lehane grading, og går fra grad 1-4 (se figur). Grad 1 og 2 er ukomplicerede, hvor man ser hullet. Grad 3 og 4 ser man ikke hullet, men det går ofte med manøvre at optimere forholdende, så de ses. I den akutte situation, skal der ikke tænkes så meget, men det skal ske som en ”overlært” system 1 reflex, hvorfor Weingart kalder ”troubleshooting” for kata (en slags refleksive manøvre anvendt i kampsport som respons til angreb)
- Troubleshooting (når du ikke ser hullet) – Kovac Kata neck, head, hands, scoop, pull back (se videoen med link herover)
- Neck (bimanual laryngoskopi https://www.youtube.com/watch?v=Eofr7ri1vLg&t=5s ) - https://litfl.com/bimanual-laryngoscopy/ : Med højre hånd, trykker du på skjoldbrusken for at få skabt plads. Dette giver ofte et mirakuløst bedre indsyn. Lån din assistents hånd, til at holde trykket, når du slipper.
- Nb: Dette skal IKKE forveksles med BURP (backward, upwards, rightwards pressure) eller cricoid pressure (se denne legendariske video af John Hinds om cricoid pressure! Du fortjener det! https://www.youtube.com/watch?v=8HB2m4pVwe8 ). Begge er ældre teknikker, som ikke udlæres af SWESEM fordi evidensen tyder på skadelig effekt ved anvendelse (modsat bimanuel laryngoskopi – se LITFL for kilder)
- Nb: Bimanuel laryngoskopi er ofte den bedste teknik til at forbedre et dårligt indsyn
- Head (https://www.youtube.com/watch?v=ahrOOfIxgC8 ): Med din højre hånd, løfter du patientens hoved op fra sengen, og får en endnu mere optimal sniffing position. Når rigtig position findes, ligger du håndklæder under patientens hoved, for at akkomdere den nye højde
- Hands: Er du ikke stærk nok til at udføre ”trækket” i laryngoskopien, kan man anvende begge hænder
- Nick Chrimes tipser om, at blad-størrelsen skal være ”det korteste blad, der er langt nok”. Jo kortere bladet er, des bedre løftearm har du ved laryngoskopien (se video https://www.youtube.com/watch?v=gYxwhEmYb9w )
- Scoop: Miller-bladet er skabt til ikke at sidde i vallecula, men på epiglottis. Hvis du har en grade 3 view, kan man anvende Macintosh-bladet som en miller, ved at ligge sig PÅ epiglottis og ”scoope den” frem så man får bedre indsyn
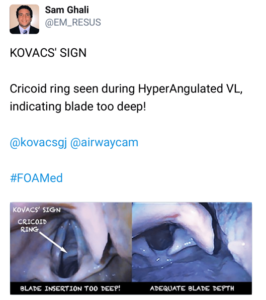
- Pull back: Laryngoskoperer man med VL, vil man ofte gå for langt ned / for tæt på stemmebåndet. Ser man et hvidt område præcist under stemmebåndende anteriort, så kalder Weingart dette for ”kovac sign”, og det er et tegn på, at du er for tæt på, til at din bougie / tube-leder kan komme ned. Træk dig lidt tilbage og gør indsynet lidt dårligere, så bliver der plads
- Neck (bimanual laryngoskopi https://www.youtube.com/watch?v=Eofr7ri1vLg&t=5s ) - https://litfl.com/bimanual-laryngoscopy/ : Med højre hånd, trykker du på skjoldbrusken for at få skabt plads. Dette giver ofte et mirakuløst bedre indsyn. Lån din assistents hånd, til at holde trykket, når du slipper.
Bougie Vs leder Vs ingenting
Der er en debat angående, hvorvidt man skal anvende bougie eller leder. Akutmedicineren skal gøre det, der giver størst sandsynlighed for DASH 1A, og dette virker til at være at anvende bougie ALTID.
Se George Kovacs videoer om bougie for overbevisning om at anvende bougie altid: https://www.youtube.com/watch?v=pv_xyMolazA + https://www.youtube.com/watch?v=ETJ0Znsatsg
DL Vs VL
Traditionalismen gør, at DL ofte udlæres som en teknik, man skal kunne som førstevalg, og VL som andetvalg. For akutmedicineren – præcist som med bougie argumentet herover – er det vigtigt at opfylde DASH 1A. VL gør dette betydeligt mere realistisk, hvorfor DL burde være førstevalg for akutmedicineren.
Bladet man skal anvende er formentligt da det hyperangulerede (D-blade), da dette passer til næsten alle situationer.
DL er stadig vigtig at øve, ikke mindst for at vise, hvor meget lettere laryngoskopi bliver med DL med hyperanguleret blad
RSI udførelse https://m.youtube.com/watch?v=58azyFWeLn0 (part 1-4)
Præoxygenering
For de bedste kilder til dette anbefales
- Nick Chrimes - https://www.youtube.com/watch?v=5Pb7HoloVKk&t=55s
- EmCrit - https://emcrit.org/preoxygenation/
- Weingart og Levithan, 2011: Preoxygenation and prevention of desaturation during emergency airway management (http://www.conovers.org/ftp/Preoxygenation.pdf )
- Kovac: https://www.youtube.com/watch?v=dPlHU4wixnw&t=75s
Præoxygenering er en videnskab i sig, hvor der findes en hvis variation i praksis. Det er et must at kende til weingart / Levithans artikel herover, og Nick Chrimes video beskrivelse af apnø perioden.
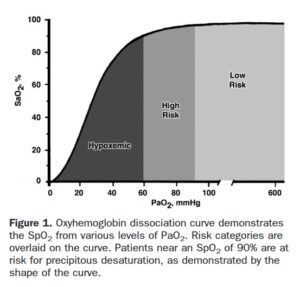
- Formål: Formålet med præoxygenering er, at skabe optimale forhold for at patienten ikke skal få kritisk hypoxi under den iltfrie periode (apnø perioden), fra når du fjerner præoxygeneringsmasken og til du har skabt en luftvej gennem intubation (dette er perioden, som er DASH 1A eller Kovacs ”90-regel”. SBT >90, SAT >90%, first pass success, og klares uden
- Teori: Oxygenering af patienten skaber mulighed for ekstra reserve i apnø perioden. Denne reserve kan yderligere øges ved at skabe et ”tight seal” med BVM’en, således at man fjerner nitrogen fra lungerne (denitrogenificering) og dermed skaber mere plads til ilt.
- Sufficient præoxygenering:
- Koopererende patient: 8 dybe vejrtrækninger
- Ej koopererende patient: 3 minutter med tight seal med max ilt
- Udførelse:
- 1: BVM (alternativt CPAP eller reservoirmaske) med max ilt og tight seal OG næsebrille med max ilt. Hvis dette ikke skaber SAT >95-98% sættes patienten på CPAP eller PEEP-montering påsættes BVM. Da tight seal er vigtigt, kan man behøve bimanuel BVM.
- 2: Patienten bedes om at tage 8 dybe vejrtrækninger eller man venter 3 minutter (denne tid anvendes ofte til at forklare planen for teamet jf Vortex metoden). Er patienten svært hypoxisk, kan man udføre ”gentle bagging” med BVM’en, men dette er kontroversielt, og man risikerer potentielt at patienten aspirerer
- 3: Laryngoskopi (se RSI), obs: behold gerne næsebrille på (passiv oxygenering)

Udførelsen af RSI
Udførelsen af RSI vil nu blive gennemgået. Dette – sammen med PSA - skal øves gennem case simulation, så det ligger i ryggraden. Selve laryngoskopien er kun en del af det. Jo mere man øver, des mindre kognitiv loaded bliver man ved ting som medicindoseringer, planlægning via vortex metoden m.m, og mere energi kan anvendes på det patienten behøver: en sikker luftvej og ikke crashe på vejen derhen
George Kovacs- og Scott Weingarts mantraer om microskills, deliberate practise og at ”don’t practise untill you can do it – practice until you cannot fail”, gælder i allerhøjeste grad. Koncepter som gracefull degradation fra Kevin Fong (SMACC video), er desuden vigtige – vælg den plan, der potentielt fejler bedst. Klarer man ikke DASH 1A, så træk dig ud, regrupper ved at udføre BVM og hvis du havner i CICO (can’t intubate, can’t ventilate), så har du øvet FONA (front of neck access) (https://akutmedicineren.dk/halo-del-2-non-hlr/)
Gode kilder til RSI kan findes hér
- https://litfl.com/rapid-sequence-intubation-rsi/ (LITFL)
- https://www.youtube.com/watch?v=58azyFWeLn0 (Em CapeTown , RSI del 1-4)
Mnemonics og step-by-step
Intubation – herunder RSI – består af en række ting, som skal gøres inden selve proceduren kan udføres. Selvom den sparsomme evidens som findes på intubationstjekliste området, ikke taler for at anvende en (https://first10em.com/intubation-checklists-dont-work/ ), så gør man sig, som nybegynder klogt i at anvende en række værktøjer til at hjælpe med huske alt.
Flere metoder har været anvendt – konventionelle smarte checklister, fx denne fra Weingart
- Weingart : https://emcrit.org/wp-content/uploads/2013/02/emcrit-airway-checklist-2013-02-05.pdf + https://www.youtube.com/watch?v=IldjdiR0vKc (EMCrit RSI Checklist v. 2.0)
- https://www.aliem.com/paucis-verbis-card-rapid-sequence-intubation/ (ALiEM)
Men min favorit metode er denne visuelle tjekliste (”Dumpkit” – findes flere slags på internettet), hvor man ligger alt det man har brug for på bordet (https://broomedocs.com/clinical-resources/rsi-setup-checklist/ ). Dette passer til en akut situation, hvor man behøver at gøre det lettest muligt for anvenderne:

Som supplement til overstående kan man anvende sig af De 9 P’er, som går igennem de punkter enhver RSI består af (https://litfl.com/rapid-sequence-intubation-rsi/ ). For den originale kan man kigge på linket via LITFL. Jeg modificeret strukturen lidt, så det ligner det, jeg kender fra de kurser jeg har gået via SWESEM og på mit sygehus:
- Plan + Preoxygenation
- Preparation (drugs, equipment, people, place) + Pretreatment
- Protect the cervical spine + Positioning (some do this after paralysis and induction)
- Paralysis and Induction
- Placement with proof
- Postintubation management
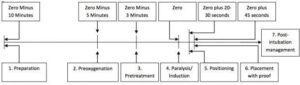
1: Plan + Preoxygenate + positioner + neuroundersøgelse
Planlægningsfasen foregår ifb RSI typisk samtidig med, at man præ-oxygenerer i 3 minutter, for at købe tid, og derfor har jeg puttet disse to punkter sammen. For detaljer om præ-oxygenering, se herover
Planen udføres som beskrevet i vortex metoden, hvor man tydeligt forklarer om plan A, B og C (http://vortexapproach.org/). Imens man forklarer planen, gennemgår man også en STE (self, team, equipment), således, at man ved, at man har alt, der skal til for planen og alle eventualiteter og komplikationer.
Denne planlægning flyder dynamisk over i forberedelsen. En plan kan lyde således:
”Vi skal nu udføre en akut intubation / RSI på denne patient fordi xx.
Vores plan A, bliver at gøre en intubationsforsøg med Videolaryngoskop D-blade. Lykkes jeg ikke med plan A første gang, vil jeg ved Sat <90% trække ud, og udføre maskeventilation (BVM), og forsøge at optimere og muligvis gøre et nyt forsøg
Vores plan B bliver LMA med iGel størrelse 4
Vores plan C bliver FONA
STE: Da patienten er c-spine stabiliseret, vil jeg gerne, at vi har en person til at udføre MILS (peg på personen og udfør closed loop). Jeg har en assistent, og vi skal straks gennemgå, hvad jeg behøver for intubationen. Du (navngiven sygeplejerske) må meget gerne ringe anæstesiologen igen og se om de har tid at komme efter deres hjertestop
Er planen tydelig for alle? Er der noget, jeg har glemt? (psykologisk sikkerhed & CRM)”
Inden man går videre, vil man oftest nu (hvis ikke allerede gjort), positionere både patienten og dig selv på bedst mulig vis (køre lejet op til din xiphoid højde, ear to sternal notch / sniffing position med jaw thrust hvis c-spinet m.m) – se del 2 om positionering
Har man ikke allerede udført en neurologisk undersøgelse, gøres det inden patienten skal sederes og muligheden fortabes.
En risikobedømmelse af luftvejssværhedsgraden udføres desuden ved at udføre en LEMON (se herover) – konsekvensen ved en svær luftvej er, at man måske behøver mere materiale, eller alligevel ønsker at vente på ekspert, da risikoen ved intubation (se del 2 for bedømmelse af intubation risk Vs benefit) måske er for stor
Prepare
Forberedelsen er en systematisk gennemgang af alt det, man kan behøve. Alle tingene pakkes ud og afprøves (fx tuben skal cuffes og se at den virker, DL og VL skal se at de virker), og de ting, der ikke umiddelbart skal anvendes, skal være nær (fx tracheotomisættet skal være på stuen eller meget tæt på, og hurtigt kunne hentes). Man har desuden på stuen i forpakning alt i en størrelse over og under den størrelse man tror passer patienten. En mnemonic til dette er SOAP ME (https://www.youtube.com/watch?v=99X2-a4mdxc )
- S: Sug – både et blødt sug og et yankover sug ved opkastning (SALAD metoden). Suget ligges under puden på patientens højre side. Suget er testet med 20-25 mmHg
- O: Oxygen – BVM 15 L med tight seal. Lykkes dette ikke at få SAT op på 98-100% overvejes CPAP. Næsebrille kan tillægges BVM’en og kan sidde på under hele apnøperioden
- A: Airways (ifølge vortex)
- ETI (endotracheal intubations forsøg / plan A):
- Tube størrelse xx med bougie (eller leder) + cuff sprøjte (skal testes at den fungerer)
- VL på min højre side med D-blade på C-mac
- DL med fungerende lyskilde (testes), og to blade, ét nr 3 og ét nr 4 (testes, og man tager bladende på og af)
- Stetoskop til at teste placering
- LMA
- iGel størrelse 4 og 5
- Gel til iGel
- BVM
- Hvis man ikke allerede har pakket BVM frem (fx hvis man præoxygenerer med CPAP eller reservoirmaske), skal den pakkes frem
- Basale luftvejsremedier
- NPA x2 for hvert næsebor
- OPA (en størrelse over og under den testede størrelse)
- P: pre-oxygenate
- M: Monitorering
- Monitorering
- Vitalparametre
- PVK x2 + Ringer eller NaCl gående
- E: EtCO2 kopplet til BVM
- Monitorering
- ETI (endotracheal intubations forsøg / plan A):
Paralysis and induction
Medicinen forberedes nu
- Induktionsmiddel trækkes op i rigtig sprøjtestørrelse og får en farvet label (se medicin-delen af bloggen for forklaring)
- Muskelrelaxantia trækkes op – har man valgt suxamethonium, skal man have taget en VBG / ABG med K+ indenfor normalen, eftersom K+ stiger 0,5-1 mmol/L
- Adjuvanter trækkes op
- Udregning af medicindosis forklares til assistenten, kan forstå hvordan man er kommet frem til den dosis man vil give
På nuværende tidspunkt (eventuelt endnu tidligere) gives eventuel præmedicinering. Præmedicinering er oftest medicin, der modvirker de forventede bivirkninger- og komplikationer ved det valgte induktionsmiddel
- Ketamin
- PSA: midazolam og ondansetron +/- medicin der hindrer øget sekretion
- RSI: Phenylefrin eller adrenalin (hypotension)
- Propofol:
- PSA: sympaticomemetika (fx phenylefrin pga vasodilatering)
- RSI: som PSA + opioid (fx ramifentanyl)
Når patienten er sufficient præ-oxygeneret (efter 3 min der nu er gået), gives grønt lys til at give medicinen.
Medicinen gives i følgende rækkefølge:
- 1: Eventuel smertestillende (opioid) – så den virker til intubationen
- 2: Induktionsmiddel
- 3: Muskelrelaxantia
Medicinen flushes hurtigt ind, og gives efter hinanden (= definition ved RSI)
Nu indventes effekt: Man kigger efter
- Spontant åndedræt
- Slaphed i kæben
- Fascikulationer (hvis muskelrelaxantia er suxamethonium)
Effekt forventes indenfor 45-90 sekunder, men kan være svær at se, særligt ved ketamin (åbne øjne og spontan åndedræt vedligeholdt) + rocoronium (ingen fascikulationer). Se Leisurely Laryngoscopy forelæsningen af Reuben Strayer på SMACC for teknik til denne kombination. Kort sagt, forsøger han at gå ind lige efter medicinen er givet, og gør proceduren langsomt, så han er i vallecula 60 sek efter, når medicinen formentlig virker
Placement with proof
Når man bedømmer patienten er relaxeret og sederet, fjerner man præ-oxygenerings BVM’en (men efterlader næsebrillen), beder assistenten række dig laryngoskopet, sakser patientens mund op og begynder
Monitorer DASH 1A målet med saturationen – falder den under din præ-specificeret minimum saturation, trækker du ud (fx <90% sat). Monitorer desuden nu BT nøje, særligt ved propofol, og giv sympatikomemetika liberalt ved fald i tryk.
Udfør EVLI (se laryngoskop teknik herover), og intuber patienten.
Når tuben sidder, hvor den skal (sorte streger imellem stemmebåndet), slipper operatøren IKKE tuben før den er fikseret. Mens man stadig stirrer på det sorte tracheahul, hvor tuben har passeret igennem, holder tuben i højre hånd, og laryngoskopet i venstre, beder man assistenten i en closed loop maner om
- ”Tag stilleten” (har man haft bougie, vil man sige ”tube på” og bede assistenten lede tuben ned over bougien, indtil laryngoskop operatøren kan føre tuben ned, imens assistenten holder bougien. Ved bekræftet position siges ”tag bougien”)
- ”Cuff tuben” (med den mængde luft, der står på tuben den skulle have – ofte ca 8-10 mL)
Når man ser cuffen blæse op og tuben fortsat er placeret, hvor den skal, kan man trække laryngoskopet ud, og tilslutte BVM til tuben. Inden man blæser luft ind, skal assistenten stå klar med stetoskopet for at lytte. Man lytter 5 steder: først på mavesækken, siden på basale og apikale lunge bilateralt. BVM operatøren puster luft ned med små lav-volumen stød, så det er let at høre for assistenten.
”placement with proof”, består af multimodal bedømning (da den enkelte test ikke har perfekt sensitivitet eller specificitet for korrekt tubeplacering)
- Operatøren ikke fjerner blikket fra tubens placering i hullet før den er cuffet
- Auskultation (lyt de 5 steder)
- EtCO2 kurve findes ved koppling af EtCO2 på BVM masken
- Brystkassen løfter sig
- Dug på indersiden af tuben
Når placeringen er bekræftet, kan tuben sikres. Dette kan gøres på en lang række måder (se youtube). Jeg har lært en metode med tape, hvor man taper rundt om tuben, og klistrer enderne fast mod højre mundvig, og gør det samme en gang til, og klister fast mod venstre mundvig
Postintubation management
- Maintenance induktionsmiddel
- Behandling af eventuelle komplikationer (fx hypotension)
- Eventuelt sugning i tuben med blødt sug (hvis aspiration)
- Placering af sonde
- Eventuelt opkopling til ventilator (se EmCrit Dominating the Vent - https://www.youtube.com/watch?v=G9TiP3kkK9Q )
Referencer
- LITFL: RSI https://litfl.com/rapid-sequence-intubation-rsi/
- SWESEM utbildningsmaterial
- EM CAPE town – RSI part 1-4 video
- Weingart: Preoxygenering
- Weingart: You suck at airway https://www.youtube.com/watch?v=xjRCRzhPEzY + https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/
- SMACC, Reuben Strayer, Leisurely Laryngoscopy: https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/
- George Kovac: EVLI https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/
- Kovac Katta: https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/
- DASH 1A: https://smacc.net.au/2017/04/leisurely-laryngoscopy-best-practice-technique-airway-success/
Assistering til laryngoskopi
A-lægen må ikke fjerne synet fra hullet – det skal du fascilitere som assistent. Når vi øver RSI skal assistenten altid være et eller to skridt foran, hvad som sker, og kognitivt offloade A-lægen.
Dette gælder alt fra at
- Stå vel positioneret til højre for patientens hoved, så du er tæt på A-lægen
- Være god til closed loop
- Fly ahead of the plane (tænke next step)
- Give A-lægen laryngoskopet på rigtig måde (hold i toppen af laryngoskopet, så A-lægen kan gribe sit fjergreb direkte med venstre hånd) og tuben på rigtig måde (giv tuben så A-lægen kan holde tuben højt oppe, og ikke behøver rotere den). Tænk på, når du giver genstandende til A-lægen, at han/hun IKKE må fjerne blikket fra hullet. Du skal altså give ham/hende dem lige i hånden
- Teste materialet (fx tuben og cuff sprøjten m.m)
Salad-teknik
Salad teknik anvendes ved patienten, der kaster op efter sedation og relaxering (ingen luftvejsreflekser). Teknikken findes illustreret flere steder på youtube, fx hér https://www.youtube.com/watch?v=2xKUfNJr-Tc
Når patienten kaster op efter sedering og muskelrelaxering, under RSI gøres følgende
- 1: Tag dit yankover sug som ligger på din højre side og begynd at suge i munden, og sug til du kommer i kap med opkastningen (således at det ikke kommer mere op, men du nu kan se oropharynx igen)
- 2: Tag dit laryngoskop og placer yankoveren på venstre side af laryngoskopet (se video herover) eventuelt i et enhåndsgreb
- 3: Når du ser epiglottis og oesophagus, placerer du yankover suget i oesophagus
- 4: Intuber
- 5: Sug med blødt sug i tuben
Case til visualisering-øvelse af steps:
Cases (focus på A):
- 28 årig kvinde fundet omkringvandrende på gaden, kendt blandingsmisbrug, BMI >40, LEMON (Kort hals, kan ikke lave underbid, har en hump på nakken).
- A: Kaster op x flere, ingen hovedtraumer, ingen stridor men snorkende vejrtrækning og en luftvej der lukker til når hun ligger fladt
- B: Sat 80%, RF 8
- C: BT 120 / 90, P 110
- D: GCS 7, normalstore pupiller
- E: Tp 36,5
Håndtering: 1) Optimering af A med stabilt sideleje +/- sug +/- OPA / NPA, hvis et jawthrust forbedrer hendes åndedræt, 2) 15 L ilt på reservoir maske
På dette stiger SAT til 95%, men patienten lyder til at aspirere selv i stabilt sideleje. Patienten har en høj risiko for svær luftvej (LEMON), og risikoen skal være relativt stor før, man ønsker at udføre RSI. På den anden side, har man ingen antidot, og patienten kan blive værre, hvis hun ikke får en sikker luftvej (således potentielt ”dynamisk luftvej”). (INDSÆT GEORGE KOVACS kurve)
Beslutningen tages i casen, at intubere ud fra disse argumenter.
Visualiser nu inden du går videre
- Hvordan vil din SOAP ME se ud?
- Hvad vil du informere dit team om?
- Hvad er din plan A, B og C (Vortex)
3) SOAP ME udføres: S - Et grovt sug ligges ved patientens højre side (inden er suget testet til 10 mmHg), O - Præ-oxygenering med Rubens ballon og dobbelthåndsgreb. Skulle patienten ikke acceptere gives ketamin 100 mg for dissociation (DSI). A - En tube i størrelse 7 vælges, uden stilet da man ønsker at gøre det med bougie . ”kuffen” tjekkes inden. C-mac (laryngoskop størrelse 3-4) og Video-laryngoskop tages frem. P – Patienten: Positioneringen optimeres (ear to sternal notch), pga BMI rampes hun op med mange puder, 30 grader. Sengen indstilles til vores højde. Lægen: vi stiller os lige op og går ikke ”ned i patientens mund”. M: Medicineringen bedømmes ud fra vægt og situation – ketamin 100 mg (= ml?) anvendes, og der trækkes op så 50 mg ekstra kan gives. Desuden optrækkes Rocoronium ?? mg, Adrenalin (HLR dose 1/10 spædet), Atropin. E – EtCO2 findes frem
Du udfører en STE. S – Selv (se herunder BTSF), T – Teamet har rette kompetence niveau, E – Envoirenment (skal være roligt)
Du udfører en shared mental model af din plan, så du ikke ”supriser” the room ifølge Vortex approachen: ”denne patient har en forventet svær luftvej og har risiko for kort periode med optimale saturationsforhold pga fedme mm. Derfor er der stor sandsynlighed for at vi kommer til at behøve andre alternativer end ETI. Plan A: ETI, Plan B: LMA, Plan C: BVM. Kommer vi i en COCI (can’t oxygenate, can’t intubate), tager vi FONA, og sættet skal gerne ligge fremme da det er sandsynligt” Herefter indbyder du: ”jeg har lavet en fejl, hvad er det?”
- Du suger patientens lufveje
- Du præ-oxygenerer med næse-brille 5 L (så meget den kan) og rubens ballon 10 L ilt med dobbelthåndsgreb og PEEP på 2,5-5.
- Du beder om stilhed på rummet når du giver grønt lys til sygeplejersken om at give medicinen (ketamin og rocoronium)
I ventetiden udfører en af følgende BTSF – Breathe, Talk, See, Fokus, inden selve intubationen. Imens du udfører laryngoskopien går du igennem skridtene EVLI og er ”smooooth”, og forkuserer på first pass success .
- Du venter 30 sek og begynder ”laaaaangsomt” (Reuben Strayer)
- Du sakser munden åben med tommelfinger og pegefinger
- Du går ind i munden med laryngoskopet på patientens højre side, og skubber tungen til venstre
- Du ligger laryngoskopet på tungen og sniger dig langsomt men sikkert frem
- Du ser uvula
- Du sniger dig langs tungens kurvatur længere ind, og trækker i skaftes længderetning med let kraft lidt ad gangen som du bevæger dig frem, så du ikke kommer for langt ind. Du tilter eventuelt skaftet lidt, uden at ramme tænderne.
- Du ser Epiglottis
- Du kommer ned i valecula uden at gå for langt eller for kort
- Du trækker i laryngoskopets skafts længderetning
- Du slipper din højre hånd fra patientens mund, og trykker på thyroid-brusken
- Du ser nu larynxåbningen, og beder din assistent trykke der hvor du trykker på thyroidet
- Du beder en anden assistent om at række dig bougien, som passerer mellem stemmelæberne, og du bemærker rille-følelsen når bougien trykker imod tracheas brusk på vejen ned imod carina, hvor den stopper
- Du beder assistenten ligge tuben ned over bougien og den indsættes under patientens stemmelæber. Du beder assistenten at ”kuffa”
- Du kobler rubens ballonen til tuben og ser at brystkassen rejser sig, at der kommer ”dimma” på indersiden af røret, og EtCO2’en (vigtigst) er høj. Du beder assistenten fiksere tuben med tape, og trækker forsigtigt (uden at skade tænderne) laryngoskopet ud af patientens mund. Du lytter på lungerne og ventriklen for rigtig placering
- Du kobler patienten til ventilering

