1: Burr hole (epidural hæmatom)
Case: du tilkaldes til en 21 årig tidligere rask mand, som kom til akutmodtagelsen for 4 timer siden med hovedtraume, og har ventet i venteværelset. Patienten har ifølge øvrige patienter i venteværelset klaget over hovedpine, men intet andet, og begyndte efterhånden at falde i søvn på sin stol. Du kontaktes nu, da han ikke kan vækkes, og patienten er ført til et akutrum. Anæstesien er tilkaldt. BT 189/100 (120 systolisk ved ankomst), HR 50 (90 ved ankomst), GCS 6 (E1, V2, M3), Venstre pupil er stor og ikke-reagerende for lys. Patienten intuberes, behandling for klinisk mistanke om øget intrakranielt tryk sekundært til blødning initieres, og patienten føres til CT cerebrum, hvor et venstresidigt temporalt epiduralt hæmatom med midtlinjeforskydning bekræftes. Transporttid til neurokirurgsk intervention vurderes at være 2 timer.
Relevant HALO procedure: Emergency burr hole
Indikation:
- GCS <8
- CT verificeret epidural hæmatom (EDH) (eventuelt akut subduralt hæmatom) med midtlinje-overskydning og ikke-reagerende pupil
- Tid til neurokirurgisk intervention vurderes udenfor patientens reversabilitets-vindue
Udfør ikke, hvis
- Ej CT verificeret (* findes undtagelser – læs Wilson et al)
- GCS >8
- Neurokirurgisk intervention vurderes at kunne udføres indenfor patientens reversabilitets-vindue
Dx:
- EDH: Klinisk mistanke ved særligt unge hovetraumepatient, som falder 2 eller mere i GCS (såkaldt “walk / talk and die syndrome”, hvor patienten er lucid initialt efter skaden, men når hjernens kompartments ikke længere kan akkomodere det opbyggende tryk (monroe kellie) vil patienten udvikle øget intrakranielt tryk og evt “cushings fænomen” som i denne case)
Udstyr
- Bor – enten manuelt (fx Hudson-Brace) eller automatisk – med medhørende “perforator” fx 14 mm (se billedet herunder)
- Kirurgisk materiale til at komme ind, hvor man skal bore (kniv, self retainer, kompress til blødningen, pincet med og uden kroge
Proceduren:
- Inden proceduren:
- Optimer patienten ift øget intrakranielt tryk (mannitol etc)
- Intuber
- CT verificeret EDH (eller aSDH)
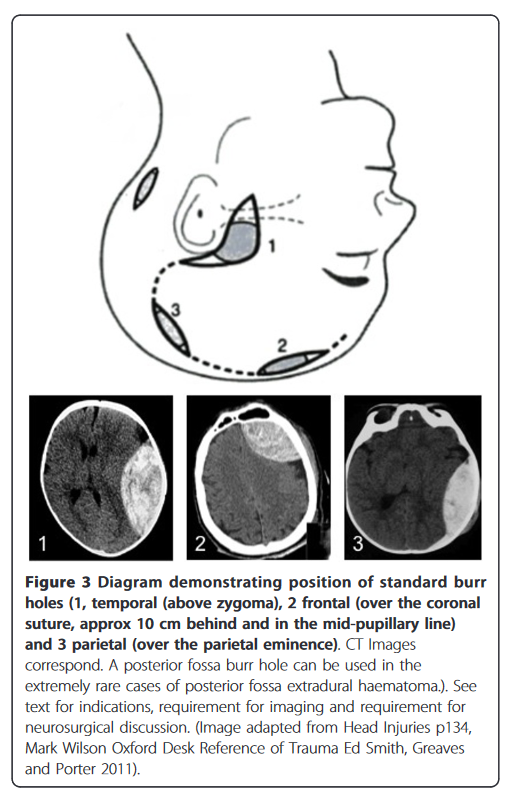
- Proceduren (Se demonstration i SMACC talken herunder)
- 1: Marker område alt efter lokalisation af EDH (se figur herover – vigtigt at man forsøger at lave indsnit i midten af hæmatomet. Hyppigste lokalisation for EDH er temporalt, hvorfor området foran øret og live over os zygoma (markeret med stiplet linje på figuren), er godt at huske. Bemærk a. temporalis er den anteriore afgræsning og man skal forsøge at undgå at skære denne over)
- 2: Barber område og marker med pen incisionen
- 3: Rengør området med sprit
- 4: Med kniv skæres ned til knogle – kontroller evt blødning med kompression
- 5: Med bagsiden af kniven fjernes muskellaget fra periosten. Knogle er nu blotlagt, og muskellaget holdes i denne position ved at have en “self-retaining retractor” som holder området åbent
- 6: Tid til at bore: Hav assistent som holder hovedet. Bor ortogonalt (90 grader) på kraniet, enten med manuelt eller automatisk bor. Ved manuelt skal man presse ned med non-dominante hånd, imens man drejer rundt med dominante hånd – dette vil få “perforatoren” til at “engage” i knoglen. Når man først er begyndt at bore, må man IKKE stoppe, da sikkerhedsmekanismen i “perforatoren” så vil sætte ind, og stoppe dig for at bore videre. Denne sikkerhedsmekanisme sørger for, at når du kommer igennem knoglen, afkoples boremekanismen i perforatoren og risikoen for at “plunge” ind i hjernen er minimal. Når du kommer igennem, stop og fjern “perforatoren”. Hvis muligt skylles med isoton saltvand undervejs som man borer
- 7: Med pincet eller “blunt hook” fjernes forsigtigt knogle fra bore-hullet. Vær forsigtig IKKE at trykke stykket ned i hjernen.
- 8: Ved EDH skulle blod nu komme ud. Man behøver IKKE få alt blod ud for at trykket forbedres væsentligt. Ved aSDH må man forsøge forsigtigt at skære hul på dura. Tag en “sharp hook” og løft dura op og anvend en ikke-anvendt steril ny kniv til at skære lille hul i dura. SDH blod er ofte klottet modsat EDH blod, hvorfor man forsigtigt må forsøge med pincept at fjerne det
- 9: Fortsæt parallelt med overstående punkter, transportprocessen til neurokirurg.
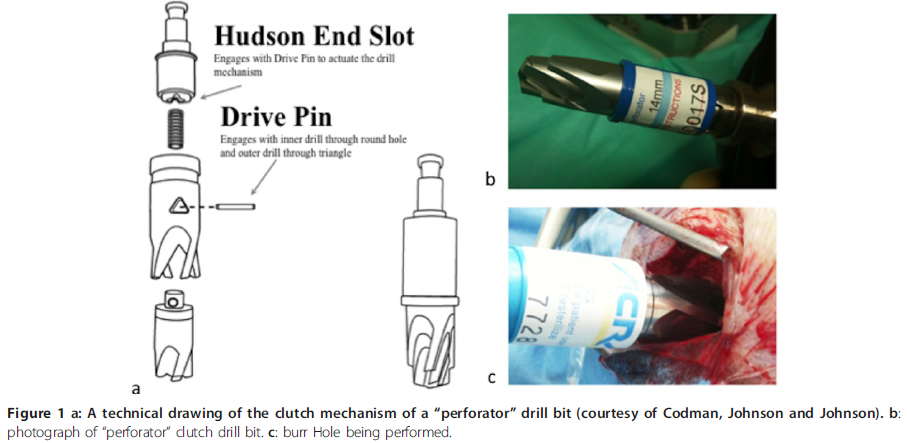
Tips / pitfalls
- Når du begynder at bore, stop IKKE før du er igennem (da sikkerhedsmekanismen i “perforatoren” vil dis-engage)
- Hvis blødning fortsætter, forsøg da ikke at tamponere såret (hjernevævet). Tryk evt på sårkanterne med kompress, og transporter patienten til neurokirurg
Kilder
- how to: Wilson et al 2012: Emergency burr holes: “How to do it”
- Demonstration og information: Wilson, SMACC 2014
2: FONA (front of neck access) / nødtracheotomi
Case: 38 årig mand med downs syndrom indkommer med angioødem og stridor, i “sniffing position”, responderer ikke på adrenalin IM. Trods 15 L ilt på reservoir, er SAT faldende fra 90% til 80% under seneste minut, og patienten begynder at gå fra A på AVPU til V. Det bedømmes at BVM (bag valve masking) og SGA (supraglottic airway) ikke vil hjælpe i nuværende situation, og man beslutter at hoppe direkte til ETI (endotracheal intubation). Patientens anatomi og tunge gør det næsten umuligt at komme igennem munden. Ifølge vortex metoden deler du følgende plan med dit team: Du bedømmer, at man kan forsøge ét best effort på ETI gennem næsen, og hvis dette mislykkes går man direkte til FONA . Du har allerede udført “laryngeal handshake” og derved fundet membrana cricothyroidea, og du har bedøvet huden som ligger over membranen , og bedt dit team ligge FONA sættet klart bedside, hvis ETI forsøget ikke klares.
Vortex metoden (vortex approach):
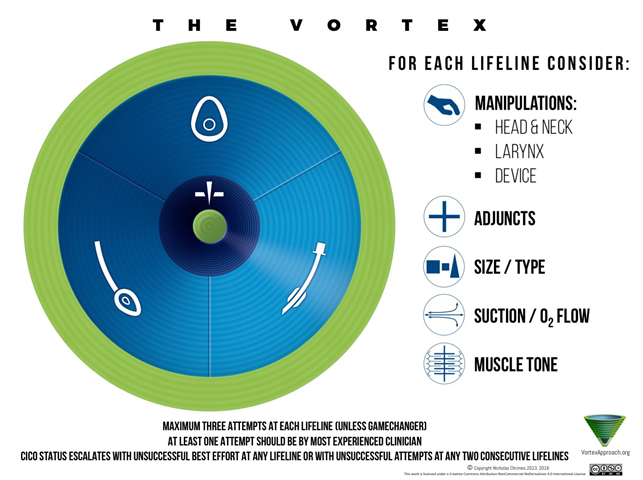
Optimering: Når man har en patient med et A-problem, vil man parallelt med at finde ud af, hvad anledningen er, også håndtere problemet generisk (treat as you go). Her starter man med simple metoder (se de 5 ude i højre side i billedet herover)
- Manipulation og positionering: Chinlift og jawthrust havde ingen gavn i denne situation, hvor patienten er GCS 15. Patienten har naturligt allerede positioneret sig optimalt – ved at ligge hovedet i “sniffing position” / “ear-to-sternal-notch” (“flextension”: flexion i nakken og ekstension i atlanto-occipital ledet) åbnes op for luftvejene. Patienten kan sættes op, men meget mere kan man ikke gøre for hans positionering
- Adjuncts: OPA (oropharyngeal airway, tungeholder) og NPA (nasopharyngeal airway, grisetryne) vil ikke hjælpe patienten, da der ikke er tale om et A-problem sekundært til hypoventilation, nasal obstruktion eller lav GCS
- Sugning: Har lille relevans i denne situation



Der er derfor ikke meget mere, du kan optimere i dette tilfælde. I stedet fokuseres i venten på anæstesien på at ligge en ny plan med dit team. En sådan plan kan sammenfattes for teamet i en såkaldt “10 in 10” (10 sekunder hvert 10 minut med opdatering af situationen og planen).
Planen du ønsker at videregive til dit team bygger på et koncept udviklet af australske intensivister, kaldet Vortex approachen, som er designet til let at kunne kommunikeres i akutte situationer, så alle har samme forståelse af planen (shared mental model). For detaljeret beskrivelse af vortex approachen, anbefales at man går til vortexapproach.org
Kernen i vortex approach: Vortex konceptet er opbygget omkring 3+1 metoder til at håndtere avancerede A-problemer på. De 3 metoder (“lifelines”) er Intubation (ETI), BVM (bag valve mask, støtteventilation) og SGA (supraglottic airway). Hvilken metode som anvendes først er op til klinikeren i scenariet. Man har i situationen med et truet A, maximalt 3 forsøg per metode, inden man skal gå videre til anden metode. Mellem hvert forsøg skal man forsøge at optimere muligheden for at det lykkes denne gang. Man skal forsøge at stabilisere A-problemet på så få forsøg som muligt (særligt ved intubationsforsøg – såkaldt “firstpass success” er i akutte situationer stærkt forbundet med bedre outcomes for patienten), og således ikke forsøge at anvende 3 forsøg ved hver metode, men anvende hvert forsøg som var det et optimalt forsøg i situationen. Kan man ikke finde flere ting at optimere efter et forsøg, må man gå videre til anden metode – uanset om det så var efter kun et forsøg.

Når et optimalt forsøg er anvendt af mest erfarne person til stede på en af metoderne, vælger man en af de to andre lifelines, hvis den kliniske tilstand tillader det. Ovenstående illustration viser denne “spiral” bevægelse fra en metode videre til en af de andre. Spiralen symboliserer desuden at tiden efterhånden løber ud, og går imod FONA (front of neck access, nødtrakeotomi), som sidste løsning (såkaldt CICO scenarie “can’t intubate, can’t oxygenate”). FONA skal ses som en klokke der tikker ned efterhånden som de tre andre metoder bruges op (i vortex approachen kaldet “ready, set, go”): Efter første metode mislykkes er man “ready” (tager trachetomi kittet frem og markerer patientens cricothyroidea membran med en sprit pen), efter anden metode mislykkes er man “set” (Man bedøver huden over membranen) og efter tredje metode mislykkes er man “go” (klar til at udføre FONA)

FONA skal ikke ses som et “nederlag”, men i stedet som en nødvendighed af casens kompleksitet ift de ressourcer som er til rådighed. At fortsætte at forsøge ad libitum på de øvrige 3 metoder imens patientens saturation falder drastisk er uacceptabelt, men tidligere forekommende selv ved erfarne anæstesiologer pga human factors (jf Elaine Bromiley casen på vortexapproach.org). FONA kan anvendes allerede efter ét forsøg med én metode, hvis patienten er kritisk dårlig, og kan i særlige tilfælde også være første anvendte metode (af akutmediciner Rich Levithan såkaldte “surgically inevitable airways”) – dette vil ofte være enten et svært ansigtstraume som umuliggør de andre 3 metoder eller som her, total blokeret luftvej fra munden, eller den kliniske situation er så kritisk, at der ikke er tid til mere end et forsøg på en af de andre metoder, og man behøver anvende den metode som med størst sandsynlighed kommer til at fungere.

I helt særlige situationer fx ved FBAO hos små børn, er nødtracheotomi ikke mulig, og intubation med forsøg til at skubbe fremmedelegmet ned i en af bronkierne er hér last resort (eventuelt suppleret med jetventilation til at købe tid, som dog er kontroversielt)
Lykkes man undertiden at stabilisere patientens A-problem med en af metoderne, kommer man ud i den grønne del af vortexen (“Green zone”), som symboliserer relativ stabilitet, og mulighed for ny planlægning.
Indbygget i vortexkonceptet er, at man laver en plan som kommunikeres til hele teamet, bl.a for shared mental model, men også således at de kan holde en oppe på at man følger den, og ikke anvender unødig tid, som ikke er usædvanligt når man fokuserer på et specifikt problem som kliniker (“heads down”)
Indikation for FONA:
- Surgical inevitable airway (se herover, Rich Levithan)
- Klinisk situation, hvor vortex metoden byder en FONA løsning – ofte CICO situation
Udstyr
- Skalpel
- Bougie (med preloaded tube)
- Tube størrelse 6 eller speciel tracheotomi tube
- Kompression og sug ved blødning
Proceduren: Mange metoder findes til denne procedure, og som med alle HALO situationer, så er det bedre, at du udfører den metode du har indlært, end at du anvender en jeg fortæller dig. Hér vil jeg gengive “decision, incision, finger, bougie, tube” metoden. Følgende er lavet ud fra EmSummits 2021 Masterclass i FONA, som desværre ikke er tilgængelig gratis online, men er man interesseret, kan videoerne tilgås for betalning:
- 0: PPE, særligt visir (pga blodsprøjt når du kommer ind)
- 1: Decision (sværeste del): se ready, set, go metoden + vortex metoden herover.
- 2: Positionering og laryngeal handshake: Du anvender dette punkt til at finde anatomien og bedøve området. Husk dominante hånd laver “alt det seje” (skærer etc), og din non-dominante hånd laver “alt det kedelige” (stabilisering og finde landmarks):
- 1a: Positionering af dig og patienten: Patienten er positioneret liggende. Du står på patientens højre side (hvis din dominante hånd er højre), således at din non-dominante hånd anvendes til at udføre “laryngeal handshake” (se herunder), og din dominante arm hviler på patientens sternum og din dominante hånd har kniven i hånden
- 1b: Laryngeal handshake (Rich Levithan): Din non-dominante hånd griber om patientens trachea med 1. og 3.-5 finger (the handshake), imens din pegefinger palperer distalt til proximalt (landmarking – se herunder)
- 1c: Landmarking: Brug den non-dominante hånds frie pegefinger til at palpere “sternal notch”. Føl bruskringene, og gå op ad trachea bruskring for bruskring indtil du kommer til en prominant ring, som er “cricoidea ringen”. Præcist proximalt for denne ring, findes membrana cricothyroidea (hurra!) (
- obs: er patienten for svær at palpere anatomi på, må man lave et dybt vertikalt snit (ikke som herunder, men dybere) – for at finde anatomien
- 1d: Stabilisering: Lig nu din dominante arm på patientens bryst , således at hånden lander ved trachea. Lad din arm hvile hér
- 3: Incision (hold kniven med dominante hånd i et “pencil grip”):
- Snit vertikalt (Særligt ved patienter, hvor anatomien er svær at mærke fx pga fedme) for at komme ned til membranen. Fjern din non-dominante “landmark” finger og der, hvor den befandt sig, stikker du ind med 45 graders vinkel og skærer kranielt til kaudalt / oppefra og ned (“slide incision”).
- (Stik non-dominante pegefingeren ned i vævet og mærk, at du er rette sted)
- Stik og sav horizontalt: Rich Levithan nævner at patienten har en “cartilagenous cage” (dvs du har brusk på alle sider, når du stikker igennem membranen – vær IKKE bange for at komme ud på anden side, der findes et stykke brusk som beskytter, hvis du “plunger” ned). Stik denne gang 90 grader ned. Kniven kan nu ikke “slide” i denne vinkel, og man skal i stedet anvende en “sav-bevægelse” for at “save” igennem membranen fra vores indstik. Stikker du i midten af membranen, må du vende kniven 180 grader og save den anden halvdel af membranen efter du har savet første halvdel.
- 4: Finger: Stik din non-dominante finger ned i hullet, og mærk du er kommet rigtigt ind (mærk “the cartilaginous cage”). Behold fingeren i hullet indtil den erstattes af en bougie (eller tube om du gør det uden bougie)
- 5: Bougie: Bougie med tube loaded på (tuben skal være i enden af bougien, så du kan anvende den anden ende til at føre ind gennem membranen), gives til dig af din assistent. Før bougien ned over blommen af din finger (ikke neglen), da du på den måde får mere taktil fornemmelse af, at du rammer rigtigt. Før bougien ned til carina.
- 6: Tube: Før tuben ned nogle få centimeter (pas på ikke at gå for langt – egentlig skal cuffen bare lige indenfor. Det er let i situationen at lave en for dyb intubation af den ene lunge). Bekræft ret placering og ventiler. Fastgør så godt du kan (eller hav en person som holder fast i den)
Tips / pitfalls
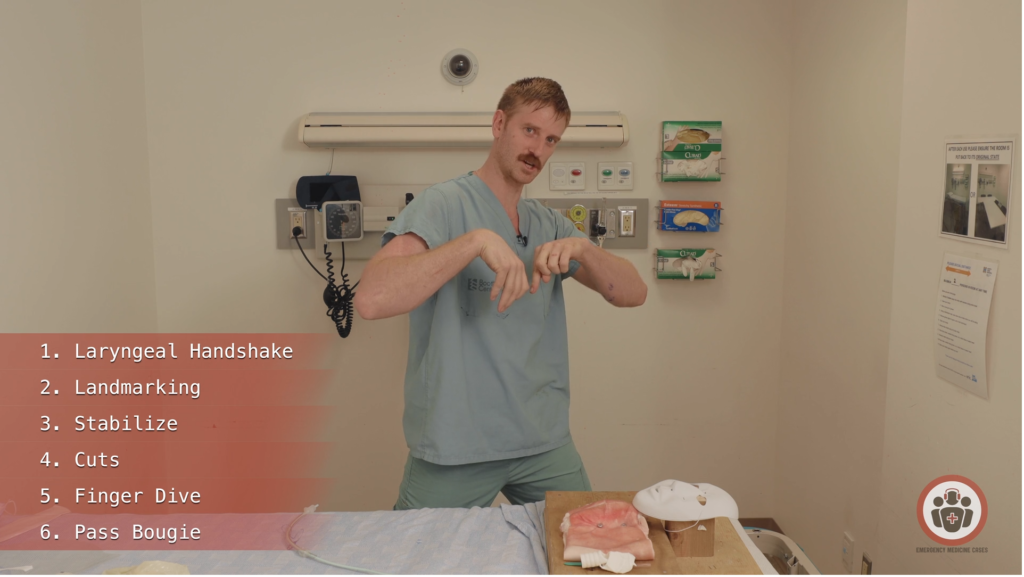
- Udfør overstående punkter som en psykomotorisk øvelse (visualiser og gå igennem hvert punkt med bevægelsen). Med fordel kan man starte med “gross motor”, og siden gå til “finmotor” tingene (start fx bare med at lave grovmotorisk = 1) laryngeal handshake, 2) landmarking, 3) Stabilize, 4) Incision, 5) finger, 6) Pass bougie, 7) Tube. Sidenhen , når det er på plads, begynder du at gå i detaljer med microskills / finmotorik – hvor langt skal snittet være? hvad føler jeg efter ved laryngeal handshake etc)
- Print en 3D trachea ud og køb noget hud eller plastik at ligge over den, og øv
- Scott Weingart forklarer i sit SMACC lektur og i demonstrationerne herunder, at det ofte bløder når du stikker ind og sprøjter med blod (fordi patienten pludselig åndes igennem det hul du har lavet. Husk derfor visir, og hav sug klar)
- Proceduren er pga overstående blødning ofte blind! (bl.a. af den anledning og pga højt stressniveau i situationen, vigtigt med psykomotorisk / visualiseringstræning inden)
- Hav ALTID noget i hullet (kniv eller finger)
- Hyppigste fejl er, at man ikke kommer ind i trachea, men kommer ind i bindevævet udenfor trachea og blæser luft ind der
Kilder
- Framework: Vortexapproach.org
- Bedste video (desværre bag paywall): EmSummit 2021, Chris Keefer – Cricothyrotomy Master Class
- Tips: Weingart, SMACC: https://smacc.net.au/2014/08/surgical-airway-by-weingart/
- Tips: Rich Levithan, SMACC: https://smacc.net.au/2016/06/heal-thyself-and-stay-safe-victoria-brazil-2/ (Rich levithan – Extreme airway)
- Tips: EMCrit 236 – George Kovacs on EVLI Airway Incrementalization YouTube · EMCrit31 okt. 2018 (kovac)
- Tips: The Psychologically Difficult AirwayYouTube · EMCrit5 juni 2017 (kovac)
- How to: https://emcrit.org/wp-content/uploads/2014/08/EMA-Scalpel-FInger-Bougie.pdf
- demo, live: https://m.youtube.com/watch?v=1iPRrzO26eI
- Demo, kadaver: https://m.youtube.com/watch?v=Q0RVlgwC9rs
- Demo, live: https://m.youtube.com/watch?v=WnTBm5f_ihQ
Videre læsning om intubation, A-basics, PSA, NIV m.m
- 101: https://www.pondermed.com/pondering-airway/pearls-from-critical-care-in-the-ed-a-cliff-reid-masterclass/
- Basic terminologi for intubation (eric shapell): Introduction to Intubation – 01 – Approach: Sequence + part 2
- George Kovac: AIME airway ebook infinity version + AIME youtube videos fx denne korte demonstration om EVLI + psychologically difficult airway
- Weingart: The laryngoscope as a murder weapon series (HOPs killers / DASH-1a)
- Strayer: Leisurely laryngoscopy, smacc + BVM (se herunder) + PSA trilogy
- Rich levithan videos Smacc + scanFOAM
- EVLI (EmCrit / Kovac) + kovac Kata (Weingart)
- Sniffing position (the right way): https://www.youtube.com/watch?v=C9yELnjMYEE (weingart)
- Basic, BVM (strayer): https://vimeo.com/34883844
- Basics, maneuvers and PSA (strayer): https://emupdates.com/the-procedural-sedation-screencast-trilogy/ + https://emupdates.com/emergency-department-procedural-sedation-checklist-v2/
- NIV, basics (rule of 2s): https://m.youtube.com/watch?v=t9GfGCckx-Y
3: Lateral Cantotomi / Kantolyse
Case: 59 årig kvinde på blodfortyndende behandling, har faldet og slået venstre orbitaområde. Under tiden på akutmodtagelsen klager over tiltagende smerte i venstre øje, og efterhånden dårligere syn. Du tilkaldes til patienten og bekræfter nedsat syn, samt begyndende proptosis venstre øje.
Patofysiologi: OCS (orbitalt compartment syndrom), opstår som regel efter traume mod ansigt / oribta, og giver anledning til retrobulbær blødning, som giver øget tryk og resulterer i retinal iskæmi. Ved 60-120 min OCS vil retinal skade begynde at blive irreversibel – Ved indgreb >60 min har i studier vist 73% fuld recovery, >180 min 60 %, og case-rapports har fundet reversabilitet op til 5 dage post OCS (Muralli et al, 2021). Man skal dog ikke vente unødigt, og jo hurtigere lateral canthotomy and inferior cantholysis (LCIC) kan udføres, des bedre.
Indikation: Beslutningen tages på klinisk baggrund alene, og kræver ikke CT verifikation inden
- (CT verificeret retrobulbær blødning (optional))
- Klinisk mistanke (se herunder)
- Øjenlæge bedømmes at tage for lang tid om at komme ift reversabilitetsvinduet
Dx: Klinisk mistanke med en eller flere af følgende symptomer, efter traumatisk øje / periorbital læsion. Ofte er der progress af symptomer over minutter til timer på akutmodtagelsen
- Intraokkulært tryk (IOP) på manometri >40 mmHg
- Nedsat syn (45%, moralli et al)
- RAPD (Afferent pupil deffekt – udfør “swinging light test”) – svær at udføre!
- Proptosis
- Smerte i øjet
I Muralli et al, 2021 beskrives 3-step metoden fra Ericsson et al: “a 3-part decision
tool to predict the need for LCIC that includes relative proptosis, “tight”
eyelids that are difficult to open with finger pressure, and presence of
a RAPD in the traumatized eye“
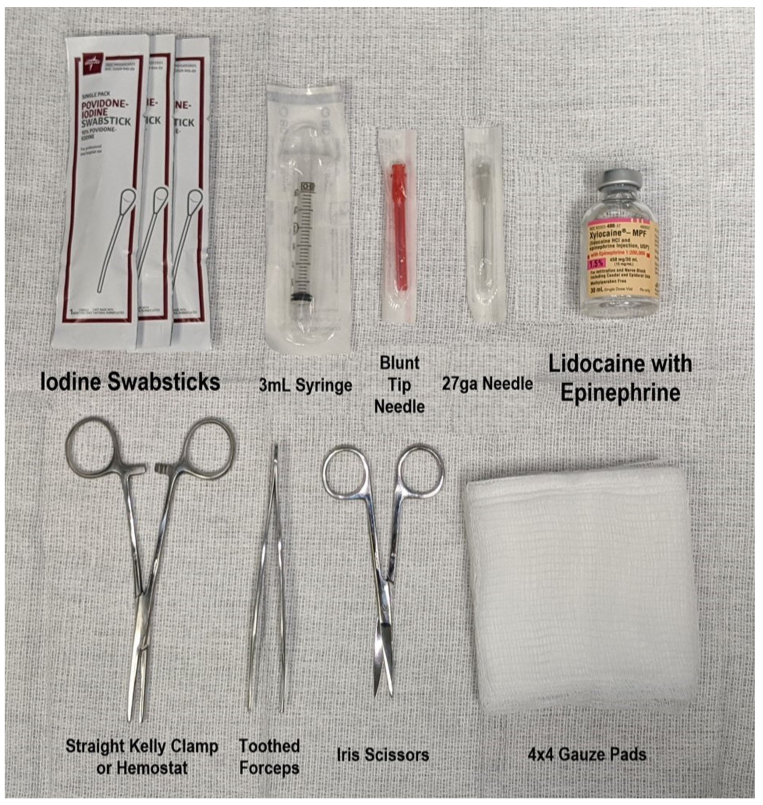
Udstyr: “normalt sutur kit”
- Pincet
- Saks
- Peang
- Bedøvelse med lidokain og sprøjte/nål
- Isoton NaCl
- Kompress
Proceduren:
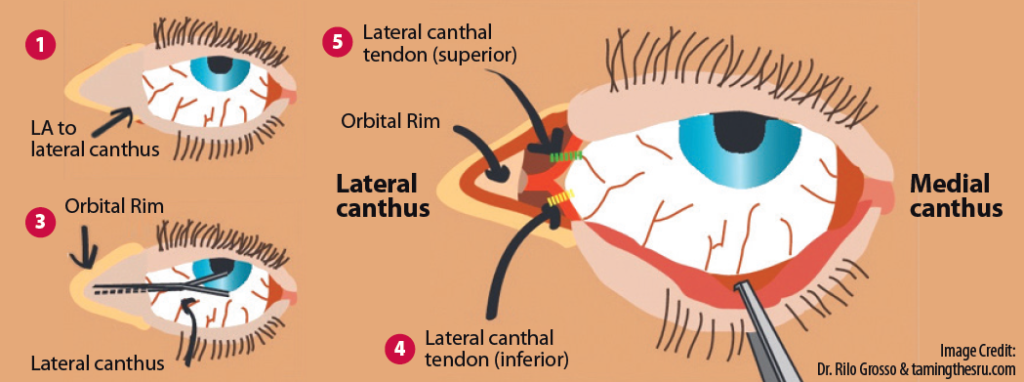
- 0: Ring efter øjenlæge (skal være på vej)
- 1: Bedøvning: Lig bedøvlese i laterale canthus (se billede herover)
- 2: Hæmostase: Komprimer laterale canthus med peang i ca 60 sek
- 3: Incision: Klip laterale canthus (jf billede herover).
- 4: Lav nu en 30-45 grader rotation af saksen så den peger nedad, og klip, således at “tendon” kan føles med en hånd (se videoeksempler herunder).
- Tip: med pincept løftes nedre øjenlåg medialt og anteriort, hvilket strammer den inferiore tendon og gør den lettere at se (muralli et al)
- 5: Mærk og skær nedre “guitar streng” (tendon) over: Mærk med fingeren, at du har fundet tendonen og “spil på den som en guitar”. Klip den herefter over
- 6: Mål IOP igen. Ved fortsat højt tryk fortsættes til punkt 6
- 7: Skær øvre “guitar streng”: Gentag step 3-5 men med saksen rettet 30-45 grader opad, for siden at finde og klippe den øvre tendon
Tips / pitfalls
- Læsionen heler i reglen godt, og man skal have lav tærskel for at udføre denne procedure ved relevant klinik
- Komplikationer: globe rupture (skære ind i øjet), blødning
- Pas på iatrogen skade: “Most patients with traumatic OCS have chemosis and large subconjunctival hemorrhage, massive lid edema and ecchymosis, and a proptotic globe, making LCIC a challenging procedure. There often is little space to insert instruments at the lateral canthus and extreme caution must be taken to avoid iatrogenic injury” (muralli et al, 2021) – vigtigt at anlægge bedøvelse med adrenalin og clampe i 60 sekunder for hæmostase, for at optimere udsyn.
- Denne procedure vil ikke altid sænke IOP, og i såfald kan medicinsk behandling overvejes, men øjenlæge er det patienten behøver, og derfor skal øjenlæge involveres så tidligt som muligt.
- OCS og Open globe / globe rupture kan være til stede på samme tid, men globe rupture kan også være årsag til symptomer som du tror er OCS. Ved stor tvivl, kan hyperakut CT overvejes (For globe rupture: Sens 76-87%, Spec 85-97% modsvarende LR+ 5,07-29, LR- 0,13-0,28, ved erfaren (neuro)radiolog (moralli et al))
Kilder
- how to: Weingart et al, 2019: RCM book
- Baggrundsinfo: https://lakartidningen.se/klinik-och-vetenskap-1/artiklar-1/klinisk-oversikt/2021/12/viktigt-att-agera-snabbt-vid-traumatiska-orbitala-tillstand/
- Info: Muralli et al, 2021: Orbital compartment syndrome: Pearls and pitfalls for theemergency physician
- How to: https://rebelem.com/rebellion21-save-the-eye-lateral-canthotomy-via-andy-little-do/
- How to: First10Em
- How to: https://m.youtube.com/watch?v=tgQaKVGynFA
- Eksempel: https://m.youtube.com/watch?v=bUAagMd_Q8A
- Eksempel: https://m.youtube.com/watch?v=kcB50sVOBKs
- Eksempel: https://m.youtube.com/watch?v=Qs5Smx-cxbo&t=421s
- Eksempel: https://m.youtube.com/watch?v=exonzpA_EnI
4: Medicinsk tamponade
Case 1: 57 årig kvinde i behandling for c.mammae, indkommer med takykardi 130 AFLI på EKG’et. På akutten bliver hun pludselig dårlig og besvimer. Du kører hende til akutrummet, hvor en POCUS udføres og du ser perikardieeksudat som giver diastolisk kompression af højre kammer. IVC er >2,1 cm og med minimal åndedrætsvariation. Patienten er V på AVPU og BT er faldet fra 157/89 da hun kom ind, til nu 89/62. Du finder ingen anden årsag til perikardieeksudatet til patientens tilstand
Case 2 (CPD): 69 årig mand med kardiovaskulære risikofaktorer, kommer med hyperakut indsættende brystsmerter centralt i brystet med debut for 2 timer siden, og bedøvende fornemmelse af venstre arm. CT angiografi som bestilles på mistanke om aortadissektion, bekræfter mistanken: Type A dissektion. Imens du bestiller transport nærmeste karkirurgiske center, og inden du har nået at give labetelol, begynder patienten at falde i blodtryk fra 220/120 til 70/40 , og falder til en P på AVPU. POCUS finder et hjerte med perikardieeksudat og diastolisk kollaps af højre kammer og atrie.
Patofysiologi (perikardieeksudat Vs tamponade): Den “medicinske” tamponade (dvs ikke traumatisk) kan forårsages af en lang række årsager, som ikke er værd at nævne hér. Klinisk vigtigst for akutmedicineren er, at sandsynliggøre hvorvidt, der kan være tale om perikardieeksudat som giver ophav til tamponade eller ej.
Tamponade er en tilstand, hvor perikardieeksudatet yder sådan et tryk på hjertet, at det ikke kan fylde sig (dette ses på POCUS i form af diastolisk kollaps, når trykket er lavest i hjertet. Ingen diastole = ingen preload). Tamponade er oftest kaldet en klinisk diagnose, men efter POCUS’ udbredelse på akutmodtagelsen, er der begyndt at blive sat parantes om denne holdning, omend diskussionen ikke er afgjort. Man kan lidt simplificeret sige at:
Perikardieeksudat med tegn på diastolisk kollaps (gerne med “sonografisk footprint” fx stor IVC) + hypotension = tamponade
Fra et POCUS synspunkt, kan man ikke diagnosticere en tamponade alene ud fra POCUS fund (husk din bayes theorem – ingen test kan diagnosticere noget uden kontekst / prætest sandsynlighed bedømmelse), og den vigtigste del af udredningen, når man ser et perikardieeksudat med mulige sonografiske tegn til tamponade (se herunder) er:
At udelukke (usandsynliggøre) andre årsager til shock
Dette bringer mig nemlig videre til en sidste vigtig pointe. Mange personer med komorbiditeter går rundt med nogen mængde perikardievæske. Mængden perikardievæske er dog kun ringe korreleret til, om der foreligger tamponade. Som med så meget andet i medicin (fx anæmi), så er det ændringshastigheden der afgør symptomatologien, mere end den absolutte mængde. Bliver den absolutte mængde dog ekstrem, vil selv langsom udviklet tilstand også give anledning til tamponade. Dette sammenfattes i følgende graf:
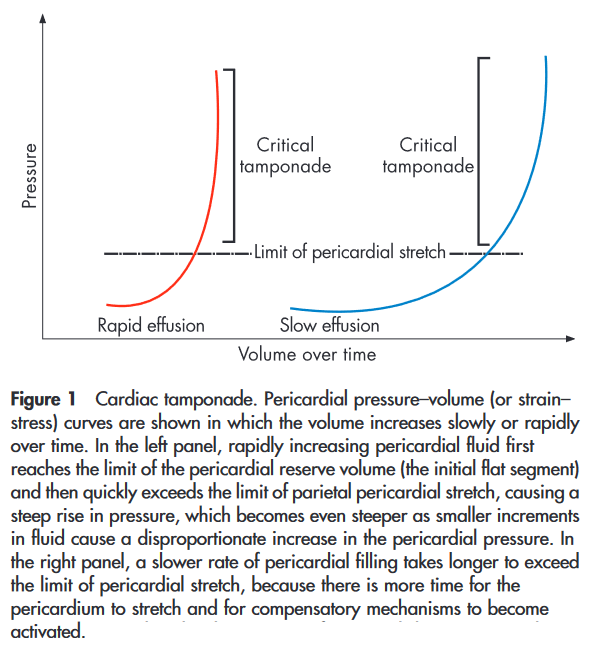
Har patienten tamponade, er det for akutmedicineren vigtigt at skelne mellem tre typer af tamponade (som næsten altid vil være åbenlys ud fra konteksten), da behandlingen er forskellig:
- Tamponade ifb aortadissektion (case 2 herover): Kræver CPD (Controlled Pericardial Drainage), hvor man kun tømmer få 10-20 mL ad gangen indtil patientens parametre forbedres, og sætter optimalt et dræn med prop
- Tamponade ifb traume (se del 3 af denne blog): Koageldannelse gør at perikardiescentese ofte ikke vil kunne fjerne tamponaden. Desuden er årsagen til at blodet overhoved findes i perikardiesækken, at der er hul på hjertet, og dette skal lukkes. Her kræves derfor akut thorakotomi (se del 3)
- Øvrige tamponade tilstande: Disse har en lang differentialdiagnostik, men mistanke skal falde ved anamnese med perikardit / Myokardit, efter hjerte/thorax kirurgi eller PCI eller baggrund med cancer (fx bryst- eller lungecancer) eller autoimmun / rheumatisk tilstand (herunder hjertesarkoidose)
Diagnostik
- Tamponade (følgende øger mistanken om
- Klinisk (sjældent udført)
- Dyspnø, takykardi, takypnø +/- brystsmerter
- “Becks triade” (“muffled heart sounds” + hypotension + Jugular vein distension) er sjælden fuldent!
- Pulsus paradoxus
- EKG: swinging heart / EKG med alternans og low voltage med takykardi
- POCUS: Perikardieeksudat med tegn til diastolisk kollaps af lavtryks-delen af hjertet (højre side)
- Diastolisk kollaps af højre kammer (vigtigst)
- Systolisk (atries diastole) kollaps af højre atrie
- IVC >2,1 cm med nedsat åndedrætsvariation
- Swinging heart (tydende på stor perikardieeksudat, men behøver ej være tamponade)
- Klinisk (sjældent udført)
Indikation: Indikationen for perikardiesentese er kontekstspecifik og afængig af typen af tamponade
- Ad traumatisk tamponade: se del 3
- Ad CPD: aortadissektion med hypotension og perikardieeksudat som forklarende årsag
- Ad medicinsk tamponade: Patient med perikardieeksudat (evt med tegn til tamponade) og ingen anden sandsynlig forklarende årsag til hypotension. Er denne patient fortsat stabil og findes eksperter in-house eller tæt på, kan patienten ofte transporteres med kyndigt personale som er i stand til at udføre proceduren ved forværring. Alternativt udføres proceduren af akutmedicineren / mest erfarne personale på plads.
Udstyr
- Medicinsk tamponade
- Slange med trevejshane
- 2 Mellemstore sprøjter (fx 20 mL eller 60 mL)
- Lang nål (fx secalon eller lang PVK)
- Bedøvelsesmiddel
- Sterilt dække + steriliseringsmiddel og udstyr til at applicere det
- Ultralydsapparat
- Aortadissektion / CPD
- Som herover, men i stedet for sprøjte og nål, anvendes et grise-hale-kateter og en pose
Proceduren:
- Forberedelse
- Patienten positioneres i 30 grader liggende på ryggen
- Klargør kardiel ultralydsprobe (faced array) – alt efter tidsnød kan denne være steril eller ikke
- Steriliser og bedøv subcostale område
- Saml dit sæt bestående af a) “noget at stikke med” (sekalon, lang PVK, lang nål etc) + “noget at trække væske med” (sprøjte), b) Trevejshane (kan connectes efter man er kommet rigtige sted til nålen, eller som på billedet herunder findes nogle slags, som kan connectes som mellemstykke, men det er ikke essentielt. Kort sagt: det skal ikke være unødigt kompliceret (KISS!)
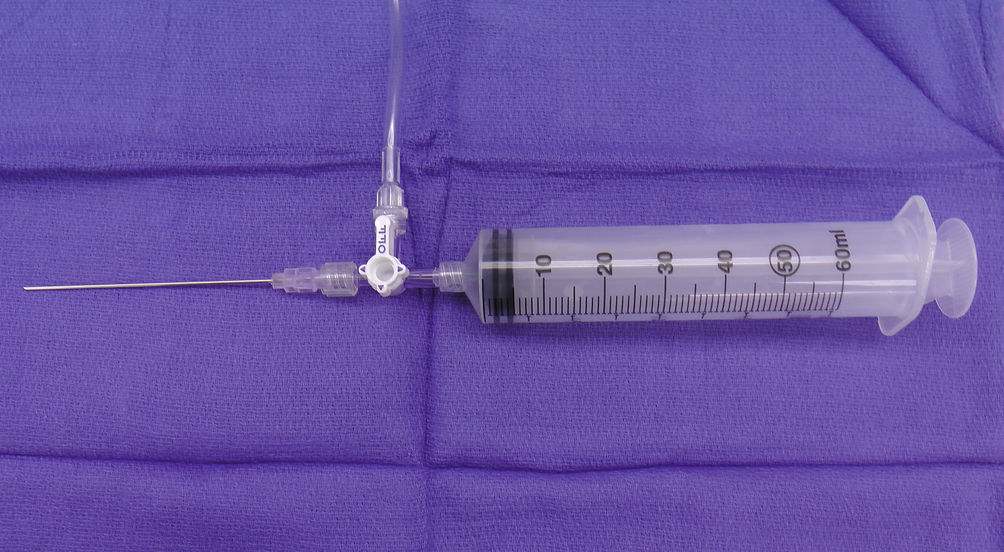
- Proceduren (obs dette kan gøres i andre POCUS-vinduer, men gøres oftest subcostalt pga bedst plads og mindst risiko for at skade andet væv + Dette kræver optimalt to personer (en til at holde ultralyd en til at holde i sprøjten, medmindre ultralydproben har en holder), men kan udføres af en, hvis man har øvet teknikken jf videon*
* for detaljer om hvordan hænderne bedst er placerede, og udstyret bedst samlet, se videoen hér 6:00-7:30- 1: Med POCUS lokaliseres hjertet i subcostal / subxiphoidal vinduet
- 2: Imens du (eller assisent) trækker kontinuerligt tilbage på sprøjten, stikkes igennem leveren, i retning mod patientens venstre skulder (eller der hvor POCUS viser der er mest væske)
- 3: Når du får “svar” i sprøjten, connectes en anden sprøjte til trevejshanens frie del, og man kan nu trække væske (har man ikke connected trevejshanen endnu, men man skrue sprøjten af, og connecte trevejshanen direkte på den tilbageværende nål (hold fast i den!))
- 3b: Ved DPG dræneres blot 5-30 mL og man venter på at patienen bedres klinisk eller at der er gået 5-10 min inden man tømmer mere (jf videolektur herunder). Hele proceduren gøres af denne anledning bedst med piggtail kateter.
Tips
Kilder
- Lang gennemgang: https://www.escardio.org/Journals/E-Journal-of-Cardiology-Practice/Volume-15/Pericardiocentesis-in-cardiac-tamponade-indications-and-practical-aspects
- Ivens et al, 2009: PERICARDIAL DISEASE: WHAT THE GENERAL CARDIOLOGIST NEEDS TO KNOW
- EKG (amal mattu): https://emergencymedicinecases.com/emu365-amal-mattu-on-killer-ecgs-and-pericardial-effusions/
- EmDocs: US Probe: When Does an Effusion Become Pericardial Tamponade?
- CPD ved aortadissektion: https://m.youtube.com/watch?v=qv5txSdhHPE&feature=emb_logo
- Diagnosen : https://litfl.com/vanpocus-pericardial-effusion-and-tamponade/
- Diagnosen: https://www.coreultrasound.com/pericardial-tamponade/
- How to: https://m.youtube.com/watch?v=GcoAHYcngEw&t=1s (bedste how-to video fra NEJM)
- How to: https://m.youtube.com/watch?v=1W-xuvTGnmo
- How to: https://m.youtube.com/watch?v=wKYWhutqzyg
- How to: https://wikem.org/wiki/Pericardiocentesis
5: Escarotomi og “finger test” for nekrotiserende fascitis
Generelt: Denne kategori er sjældent akutmedicineren vil komme ud for, at der ikke findes en kirurg til stede med større erfaring af at skære. Derfor er denne procedure mindre vel-undersøgt og gennemgået i mindre detaljer end øvrige. Alle kilder jeg har kigget på (fx Uptodate, MSDmanual etc) anbefaler, at en kirurg udfører denne procedurer, MEN såfremt man står med ryggen mod muren beskriver de også, at en akutmediciner (eller anden mest erfarent personale) kan behøve udføre denne førlighed- og til tider livsredende procedure inden transport til endelig behandling
Under denne kategori af procedurer, kan man ligeledes sætte følgende relaterede procedurer
- Fasciotomi ved Compartmentsyndrom i ekstremitet (ofte kirurg til stede)
- “Finger test” for nekrotiserende fascitis (kan være en akutmediciner der udfører):
- Indikation: Klinisk mistanke om nekrotiserende fasciitis, hvor du ikke kan overbevise kirurgen om at komme selv
- Procedure: “After local anesthesia, make a 2- to 3-cm incision in the skin large enough to insert your index finger down to the deep fascia. Lack of bleeding and/or “dishwater pus” (gray-colored fluid) in the wound are very suggestive of necrotizing fasciitis. Gently probe the tissues with your finger down to the deep fascia. If the deep tissues dissect easily with minimal resistance, the finger test is positive for necrotizing fasciitis.“
Sidstnævnte vil jeg lade jer selv læse op på, hér (ACEP Anton Helman, fra EmCases) og hér (emcases)

Escharotomi
Case (circumferentiel ekstremitetes skade): 48 årig kvinde kommer til akutmodtagelsen med circumferentiel forbrænding hun efter hendes kæreste smed kogende vand efter hendes højre albue-område for nogle timer siden. Patienten søger nu, fordi de seneste par timer har hånden / underamen gjort tiltagende ondt, og følelsen er forsvundet i hånden.
Patofysiologi: “eschar” er brændt ikke-vital hud (full thickness burns eller deep partial thickness burns), som har elasticitet som minder om læder, og som derfor trykker på underliggende kar / nerver / væv og inducerer skade lokalt eller distalt for escharen pga trykket. Dette sker særligt efter væske-resuscitation-fasen, hvor vitalt væv vil udvide sig, mod escharen og give trykøgning pga manglende elasticitet – dette tager ofte 4-6 timer fra brandskaden (Orgill et al)
“Escharotomi” er proceduren hvorved man skærer hul på escharen (jf billede herunder) ned til subkutant fedt (og ikke længere), således at patienten ikke får følgeskader pga circumferentielle (partielle eller fulde) brændsår rundt om fx thorax eller hals (respirationsstop) eller ekstremiteter (distal iskæmi). Escharotomien gøres enten akut eller profylaktisk
Hvor dybt skal jeg skære: Ned til muskelfascien (men ikke igennem den)
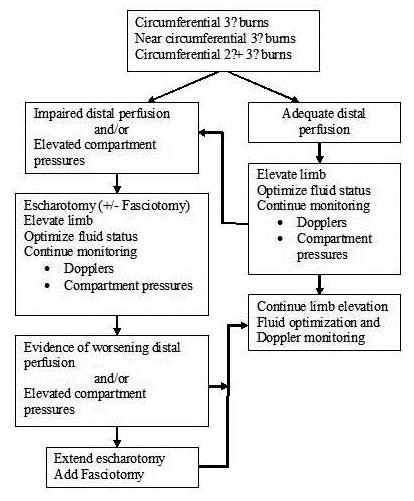
Indikation: Dette er en klinisk indikation ud fra klinisk bedømning, og ingen formelle indikations-kriterier findes
- Profylaktisk: ved mistanke om udvikling af komplikationer til eschar, udføres proceduren profylaktisk 24-48 timer efter brandsårskaden
- Akut: ved mistanke om akut komplikation som følge af escharen (fx mekanisk respiratorisk problem eller iskæmi-tegn distalt for escharen fx de 6 P’er med bl.a nedsat puls, pain out of proportion, fokal svaghed etc)
Udstyr
- Skalpel
- Steriliseringsudstyr
- Bedøvlesesudstyr
- Kompress (blødning burde være minimal da man skærer i ikke-vitalt væv, og kun ned til subcutis)
- Eventuelt sprit-marker til at tegne områderne man vil skære (og markere områder med høj risiko for kar / nerver – se figur)
Proceduren:
- Forberedelse:
- Bedøvelse: behøves i reglen ikke, da eschar er væv uden nerveforsyning. Dog kan der være behov for bedøvelse i grænseområderne i “slutningen” af linjerne på figuren herunder
- Steriliser
- Marker område med sprit-marker
- Proceduren (se MSD manual og pubmed referencen heruner for detaljer)
- 1: Med skalpel skæres i relevant område ud fra linjemodellen herunder. Man skærer ned til subcutis (nogle kilder beskriver ned til – men ikke igennem – muskelfascien, imens andre kilder beskriver, at man skal kunne se subkutis i bunden. Essensen er, at det skal have klinisk effekt, hvis udført akut og ikke profylaktisk, og findes der tryk burde huden “løfte sig” jf tip herunder)
- 2: Hvis ønskede effekt ikke ses ved blot unilateral incision, kan bilateral incision udføres (fx på ekstremitetet = både medialt og lateralt)
- 3: Udvid snittet ca 1 cm distalt- og proximalt fra escharen
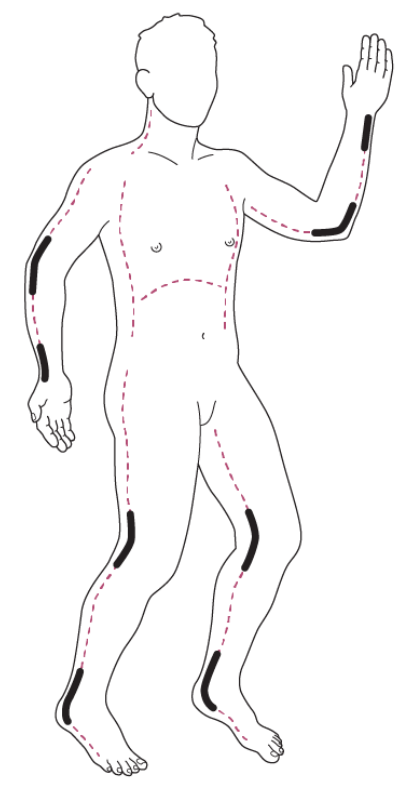
Stipplede linjer er de ønskede snit ved behov for escharotomi . Sorte / fede områder markerer områder med størst risiko for kar/nerveskade, og hvor forsigtighed skal ydes
Tips / pitfalls
- Skær ikke dybere end subkutis (der skal gerne være fedt i bunden af såret)
- Når man skærer i eschar og man har skåret dybt nok, “åbner det sig op” (“popping sensation”) pga det tryk der lettes efter incisionen (se MSDmanuals og MedScape linket herunder). Gør det ikke det, har man ikke skåret dybt nok
- Vær om muligt, omhyggelig på ekstremiteterne IKKE at skære de store vener over, som løber perifert i området markeret på figuren herover
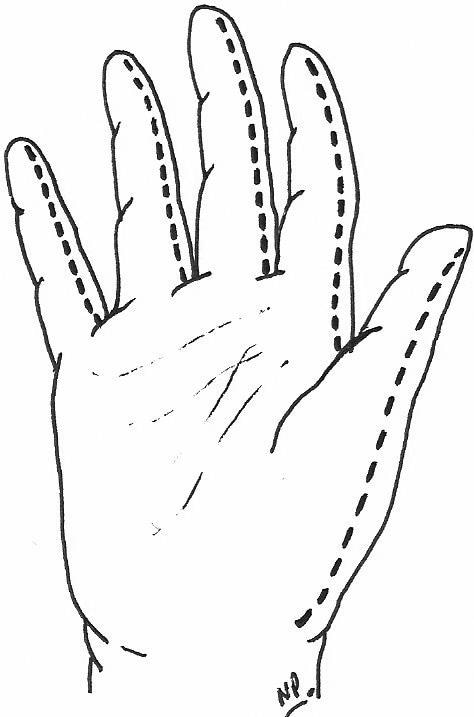
- Escharotomi i hånden er optimalt udført at håndkirurg pga de mange nervestrukturer i det område man skærer i
Kilder
- Info: https://www.ncbi.nlm.nih.gov/books/NBK482120/
- Info: Orgill et al, 2009: Escharotomy and Decompressive Therapies in Burns
- How to: https://www.msdmanuals.com/professional/injuries-poisoning/how-to-do-skin,-soft-tissue,-and-minor-surgical-procedures/how-to-do-burn-escharotomy
- How to: https://m.youtube.com/watch?v=ljxWaB8Up1A
- How to: Medscape (https://emedicine.medscape.com/article/80583-overview#a2)
- demo, sim: https://m.youtube.com/watch?v=oybMKb3YnXY
- Demo, kadaver: https://m.youtube.com/watch?v=POSwu6DrVgM
6: Penil aspiration (low flow priapisme)
Case: 35 årig mand har taget 6 tabletter sildenafil og har nu smertefuld erektion pågående 5 timer.
Indikation: Low flow priapisme (95% af alle priapismer)
Udstyr
- Lidokain uden adrenalin med sprøjte
- Aspirationssprøjte og VBG maskine
- ca 10 grader koldt isoton NaCl
- Evt phenylephrine
Procedure (EmCases)

- 0: Steriliser penis fra rod til spids. Konsulter Urologi! Bed patienten squatte og løbe op og ned af trapper (kan virke og undgå proceduren. Terbutalin 5-10 mg
- 1: Dorsal nerveblokade: Find caudale del af symphysis pubis lige over penis. Stik ortogonalt ned imod knoglen, træk lidt tilbage og vinkel den 45 grader imod penis (jf Larry Mellicks video hér). Anvend lidokain UDEN adrenalin (myten er ikke afkræftet hér). Lig ca 10-15 mL 1% lidokain i en ring omkring basen af penis fx bedøvning kl 10 og 2 (som en fingerblokade)
- 2: Corporal aspiration: Find corpora cavernosa kl 3 og kl 9 eller 2 og 10. Aspirer 10-20 mL imens patienten trykker på penis proximalt (ved skaftet). Send blod til blodgas analyse (lad nålen side i penis, imens du fjerner sprøjten, så du ikke stikker flere gange). Aspirer 20-25 mL på hver side x2.
- 3: Corporal irrigation: Hvis overstående ikke fungerer, gå videre til at flusha 25 mL koldt (10 grader) sterilt saltvand ind, og aspirer efter ca 20 min. Bed patienten trykke distalt på penis (tryk blod tilbage i kroppen)
- 4: Phenylephrine injektion: Hvis overstående ikke fungerer, injiceres 1-2 mL á 100 mikrogram / mL phenylephrine ind og patienten bedes at trykke distalt (tryk blod tilbage i kroppen). Max Kan gentages med 5 min mellemrum. 1 mg (dvs 10 mL) per time må gives.
Pitfalls:
- Stik aldrig kl 12 (kar og nerver) og kl 6 (urethra)
Kilder
- Info om procedure og indikation: https://emergencymedicinecases.com/priapism-urinary-retention/
- Info om procedure og indikation: Lawton 2021 – https://pubmed.ncbi.nlm.nih.gov/33759342/
- Info om procedure og indikation: Weingart et al, RCM bogen 2019
- Bedøvelse: https://www.youtube.com/watch?v=3p0qEfISggs

