Tilgangen til hjertestop er noget, jeg længe gerne har villet skrive om, men aldrig har fundet tid til. Det er det eneste område, jeg nogensinde har lavet forskning indenfor (post-HLR neuroprognosticering i patienter i TTM æraen – det korte budskab er hér: Følg opskriften fra ERC 2021 guidelines, og anvend de bedste metoder på de rigtige tidspunkter!: SSEP + EEG og visse kliniske observationer som myokloni >Neuro-undersøgelse og MR / CT, samt kliniske og biomedicinske observationer. De bedste har en FPR (false positive rate) på <5%, men studierne er enormt biased bl.a med incorporation bias, som giver dem en selffulfilling prophecy. Noget som nu er beskrevet endda i ERC 2021 guidelines)
Hvad angår TTM (targetet temperature management) eller “køling” (som det ikke kan hedde mere, fordi vi ikke aktivt køler, men blot undgår hypotermi), så er den korte historie, at to RCT’er fra 2002 (den ene – Bernard et al – relativt svag og den anden – “Hypothermia After Cardiac Arrest study group” – lidt bedre ) fandt at der var fordel ved at køle patienten til 33 grader ved OHCA Out of Hospital Cardiac arrest), med primary endpoint for neurologisk outcome og sekundær for mortalitet, som begge viste en – med i dags “woke” EBM øjne – utroværdig benefit (absolut mortalitet reduktion 6 måneder på 14%!? absolut neurologisk fordel på 16%!? Astronomiske tal). Hele problemet med at indføre evidens på spinkelt og overoptimistisk grundlag er bl.a. medical reversal problemet som vi alt for godt kender fra C19, og som vi nu i TTM-behandling står i. Hele diskussionen omkring dette problem har jeg i (smertsom) detaljegrad forsøgt at beskrive i min seneste NNT=1 blog (del 1), så vil ikke uddybe hér. Kort sagt giver det problemer downstream, hvis det vi indfører ikke er velundersøgt fra start, da “equilibrium” (grundlag for at lave RCT studier) falder, når man pludselig mener, der ikke er tvivl mellem to behandlinger. Dette fører os til TTM-1 trialen (Nielsen et al), som er meget bedre kvalitet end de to foregående RCT’er og som jo nu ikke kunne lave en RCT over normotemperatur VS køling, men måtte i stedet spørge 33 grader Vs 36 grader (moderat Vs mild hypothermi). Dette studie kunne ikke genfinde de astronomiske resultater fra foregående 2 RCT’er. I 2019-21 har dette område rykket sig væsentligt, nu med flere studier der søger at reproducere (= godt) resultaterne fra Nielsen et al, således at vi (endelig) kan komme tilbage til square 1 (equilibrium). Uden at gå i detaljer, hvor andre allerede har gjort det fabelagtigt (EmCases JJ 19), så er der nu kommet 3+ nye RCTer (HYPERION (2019), TTM2 (2021) og CAPITAL CHILL (2021)). Vi ved nu, at koldere temperaturer med stor sandsynlighed ikke er bedre end normotermi, og har formentligt opnået nok equilibrium til endelig at undersøge det spørgsmål, man undersøgte tilbage 2002 – bare grundigere denne gang. Og her er medical reversal problemet i en nøddeskal (der findes selvfølgelig kontraargumenter, som ofte koger ned til det, vi har set under C19 ala “…men hvis vi i tror der er noget, der virker så skal min mor / barn / ven / mormor have det, fordi ellers er chancen 0% for overlevelse uden”. Vil man høre en mere nuanceret diskussion af dette kontraargument, så tjek fx Simon Carleys SGEM diskussion, min NNT blog, Vinay Prasad et als artikler og bøger, John Ioannidis forelæsninger og artikler m.m – links til alle findes i min NNT blogs kildebibliotek)
Kilder til TTM og post-ROSC care
- https://first10em.com/hypothermia-for-cardiac-arrest/
- https://emergencymedicinecases.com/journal-jam-therapeutic-hypothermia-cardiac-arrest/
- https://first10em.com/ttm2-the-big-chill-on-therapeutic-hypothermia/
- https://first10em.com/capital-chill-on-the-hypothermia/
- https://www.cprguidelines.eu/assets/guidelines/European-Resuscitation-Council-Guidelines-2021-Ca.pdf
Men det var slet ikke det, jeg ville tale om i denne HALO blog (se – der er en HLR blog på vej. Hvilket som helst år nu).
Vi skal i stedet tale om, at HLR ikke længere (måske aldrig burde have) betragtes som en one-size fits all. I stedet bør vi (som altid) “se på patienten og konteksten”, og bedømme, hvad der gives mest mening (Det lyder altid så let, men at “se (punkt 6 et dobbeltægget sværd) afhænger af hvem, der ser og deres egenskaber som ekspert).
Dette koger ned til, at vi har en generisk approach til HLR som kan sammenfattes i tre vigtige, og et mindre vigtigt punkt. I kronologi af vigtighed på akutrummet (Her udeladt hele “chain of survival“, som starter med tidlig anderkendelse, bystander HLR og tilkald af 112, som måske er allervigtigst – og også et personligt hjertebarn som tidligere FFF’er (førstehjælp for folkeskoler)):
- 1: Høj kvalitets kompressioner med minimale pauser (max 5-10 sek) – eventuelt med feedback i fremtiden
- 2: Tidlig defibrillation ved stødbar rytme
- 3: Systematisk gennemgang af reversible årsager (ofte anført som en ABCDE gennemgang af årsager, eller ERCs 4H og 4T-metode)
- 4: Generisk medicin (relativt mindre vigtigt – se modificeret chain of survival herunder): Adrenalin (se Paramedic 2 trial m.m) og amidarone
Man kan tilføje et punkt 5 (end of HLR spørgsmålet se fx hér og hér) og et punkt 6 (eCPR = ECMO) som generiske punkter som skal vurderes.
Noter at intubation ikke findes på den generiske liste – dette endnu mere tydeligt efter studier på intubation Vs SGA (supraglottisk airway) Vs BVM (bagvalvemasking) ikke viste bedre resultater af intubation eller SGA Vs BVM. Se hér for gennemgang eller hér:
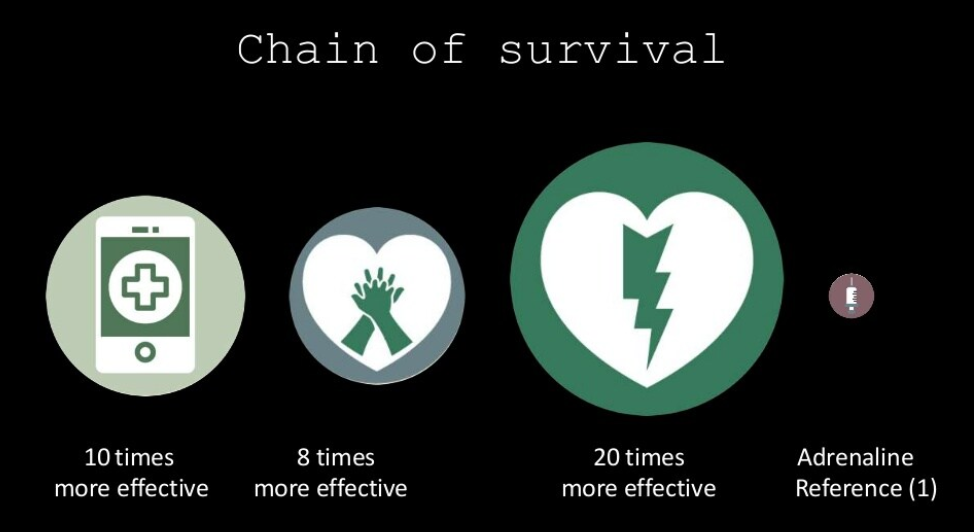
Hér er for reference, de vigtigste kliniske guidelines fra ERC 2021 (tjek gerne genoplivning.dk har lavet danske summaries)
Det ser legende let ud, på listen herover, men alle som har været i HLR-scenarier ved, at det, trods den lette opskrift, ofte er komplekst. Human factors, træning og design af systemer, og “ergonomi” er årsagen til, at det ofte er så svært og komplekst, eller fungerer suboptimalt.
Men det er den “generiske” approach til HLR, som både ILCOR og ERC guidelines allerede i 2015 og nu igen i 2021 udvider med deres “HLR i specialsituationer” udgivelser. Vi har nu undergrupper af patienter, som stærkt modificerer prioriteringen af overstående generiske metode (jf gennemgangen af de vigtigste herunder)
Noget som endnu ikke er blevet guideline godkendt, men som mange “eksperter” i HLR praktiserer, er konceptet om pseudoPEA, som er tiltalende pga PEA / Asystoli patienternes dårlige prognose (bemærk, at det underliggende spørgsmål “hvorfor er guidelines ikke opdateret for det nyeste”, handler om, at guideline er for “masserne” både i Low-, middle- og high income countries, hvorfor din specifikke – eventuelle ekspertprægede eller modsat novice situation – situation sjældent er dækket. For en diskussion om dette se fx hér og hér for paneldiskussionen om sepsis guidelines 1.0, 2.0 og 3.0). Den har jeg taget med, samt en håndfuld andre mere- eller mindre anerkendte subgrupper (Disclaimer: vid, at dette ikke er guidelinebaseret – generelt alt jeg skriver, er for inspiration og ikke direkte anvendelse uden diskussion på din afdeling. Du anbefales altid at læse ERC 2021 og danske genoplivning.dk som din guideline)
Det leder mig til følgende undergrupper, som afviger fra generisk tilgang :
- 1: PseudoPEA (ej ERC): PEA (pulseless electrical activity), er tilstanden, hvor elektrisk aktivitet findes ved rytmetjek, men puls ikke kan bekræftes ved manuelt pulstjek. Konceptet om pseudoPEA handler om, at din patient med PEA har puls, men vi kan bare ikke mærke den (det har vi svært ved, selv når den egentlig er til stede), og den er ikke stærk nok til at perfundere hjernen, hvorfor patienten ikke er (fuldt?) bevidst. Ved anvendelse af POCUS, Arterial lines, etCO2 og SAT waveform, kan vi systematisk gennemgå om patientens elektriske hjerteaktivitet er med a) Hjertekontraktioner og b) central puls, og c) perifer puls. Såfremt patienten har PEA, med hjertekontraktioner (+/- genererer en puls), vil man kalde det pseudoPEA (terminologien er der lidt diskussion om, men lad os bare kalde det dét). PseudoPEA skal ses som et “low flow state”, og behandles som et sådant (dvs shock). Fokus bliver derfor
- 1: Kompressioner
- 2: Reversible årsager som associerer med “low flow” / ekstremt shock (sepsis, hypovolæmi, tamponade, blødning fx rumperet AAA m.m)
- 3: Behandl som shock (evt væske og vasopressor infusion fx NA 10-50 mikrogram / min og væske)
- 2: Traumatisk CA (Cardiac Arrest) (ERC 2021) – “skarpt vold i boxen Vs ikke”: Traumatiske CA er betydeligt anderledes fra et “medicinsk” CA. Medmindre patienten først havde medicinsk arrest og siden traume (fx var fører af en bil da han fik hjertestoppet), så kan reversible årsager koges ned til 2H’er og 2T’er (ofte anvend HOTT akronymet: Hypovolæmi / blødning, Oxygenering / hypoxi, Tamponade, Trykpneumothorax). Såfremt patienten har haft spidst vold i “boksen” (området hvor hjertet sidder i thorax), er der særlig god evidens for vores HALO herunder, emergency thoracotomi. Den nye “generiske” metode for traumatiske CA bliver derfor
- 1: +/- kompressioner (don’t pump an empty heart – nu i ERC 2021 guidelines) – kompressioner må ikke tage tid væk fra håndtering af reversible årsager
- 2: Aggressiv håndtering af potentielle reversible årsager
- T: Empirisk bilateral “finger thoracostomi” (dvs skær hul som du ville ved pleuradrænanlæggelse i den gyldne trekant under axillen i mammilar plan – gør det på en måde , så den kan forlænges til akut thoracotomi). Dræn anlægges ikke, medmindre interventionen bedømmes relevant.
- T: Særligt ved kniv i boksen (alternativt hvis POCUS viser CA forklarende tamponade) udføres akut thoracotomi (se herunder)
- O: Ved stærk mistanke om hypoxisk årsag: intubation
- H: Ved stærk mistanke om hypovolæmi: Forsøg på at kontrollere blødningen (særligt, hvis ekstern) -> PVK og blod
- 3: End of resus: Hvis overstående ikke hjælper, vil man ofte gå til end of resus
- 3: Pædiatrisk CA (ERC 2021): Har været i guidelines længe. Fordi børn oftest har hypoxiske hjertestop (som desværre også har den dårligste prognose i gennemsnit), så er fokus på at få ilt i barnet (illustreret ved “5 rescue breaths” og “15:2” i stedet for “30:2”). Af samme årsag har intubation en relativt højere prioritering. Hvis du ikke allerede har den, så “cognitive deload” dig selv ved at have en app til at udregne doserne hos børn (fx CoPE appen fra rigshospitalet)
- 4: Gravid > uge 20 CA (ERC 2021): Ved graviditet > uge 20 (klinisk defineret ved at du kan mærke uterus over umbilicus) skal man overveje HALOen perimortem sectio (se herunder). Dette er gjort af en ven- og ung kollega til mig indenfor seneste årrække, bare for at nævne at enkelte zebraer er sjældne, men som gruppe ses disse HALO tilstande. Gravide har desuden en lang række alternative reversible årsager, som er vigtige at bemærke. Der er følgende modifikationer ved gravid CA
- 0: Dit team skal bestå af mikro-teams, som udfører ting parallelt: a) nogen ansvarlige for barnet (optimalt pædiatrisk), b) nogen ansvarlige for mors blødning såfremt du laver perimortem sektio (kompression og sutur – optimalt kirurg / gyn-obs), c) nogen ansvarlige for A (anæstesi), d) Nogen ansvarlige for resten af HLR som normalt
- 1: Kompressioner udføres med en person som konstant presser uterus OP (kranielt) OG IMOD PATIENTENS VENSTER (tidligere anbefaledes 15-30 graders leje, men dette var praktisk svært og gav dårlige kompressioner). Visse guidelines anbefaler at komprimere lidt højere oppe på thorax end normalt, men ERC 2021 beskriver “The evidence for optimal hand position is conflicting”, og anbefaler standard position.
- 2: Reversible årsager (se listen i linket) og perimortem sectio : den sværeste beslutning hér, er sectio vs trombolyse for LE (Perimortem sectio vil ødelægge en realistisk mulighed for at give tPA). Der findes mig bekendt ingen evidens for at guide denne beslutning. Argumentet for at tage barnet ud er, at overlevelsen for mor er bedre formentlig bedre fysiologiske reserver (således på maternel indikation!). Dette er en individuel beslutning i situationen, som dog virker til oftest at gå imod sectio.
- 5: Hypotermisk CA (ERC 2021): Hvis patienten FØRST bliver hypoterm og DERNÆST får hjertestop (og ikke vice versa), så er der ud fra flere case-studier god prognose, hvis de får rigtig behandling (hvilket vil være opvarmning med ECMO). Tommelfingerregler er hér
- At patienten skal opvarmes 1-2 grader per time (ECMO) – centralt termometer anlægges
- 30:2 som normalt, dog gives max 3 stød <30 grader i temperatur, og medicin gives anderledes afhængigt af temperatur og risiko for akkumulation / overdosering ved lave temperaturer og gentagne doser (<30 grader, undgå adrenalin, >30 grader: giv hver 6-10 min adrenalin)
- Prognosticer patienten efter HOPE eller ICE-score
- 6: Hypoxisk CA ved FBAO hos børn og voksne (delvist ERC – se links til børn og voksne herover): Hypoxiske hjertestop har den dårligste overlevelse i litteraturen af alle HLR scenarier (medmindre bevidnede med kendt reversible årsag. Bevidnet nærdrukning og FBAO. og anden reversibel luftvejsobstruktion er derfor mulige undtagelser, ved hurtig agering). Har du fulgt vortex-metoden (beskrevet i del 2 af denne blog), og hvis du ikke allerede har testet intubation inden arrest, så bør dette have høj prio i hypoxi-scenarier, alternativ FONA (front of neck access). På børn, og særligt helt små børn, er FONA svær til umulig at udføre og (mere eller mindre desperate) variable alternativer er foreslået: Jet ventilation (hvor stor kaliber PVK indsættes i trachea som en FONA og tilsluttes højtryks ilt – køber højst tid, og er ikke en endelig løsning), tracheostomi (længere nede end membrana cricothyroidea), eller intubation hvor man forsøger at skubbe FBAO (hvis en genstand) ned i en bronkie.
- 7: Mistanke om LE (ERC 2021): Mistanken om LE er primært klinisk. Vigtigt at, såfremt patientens PoCUS af hjertet viser stort højre kammer, er det kun, hvis PoCUS er gjort med vældig kort down-time at man kan stole på dette som sandt positivt resultat. Hjertet ballonerer op, ved hjertestop og gør dette tegn umuligt at tolke. Man kan skanne for DVT for at øge præ-test sandsynligheden for LE.
- Taler for LE: Kliniske oplysninger (anamnese med dyspnø / synkope etc, risikofaktorer, alder – fx Yngre kvinder uden tox-relateret CA vil have relativt højere sandsynlighed for LE), PEA på rytmetjek (uspecifikt), DVT på POCUS, Tegn på LE ved hjerte-POCUS (fx Overdimensioneret højre kammer)
- Behandling ved LE i CA:Hvad angår behandling findes forskellige protokoller (ERC 2021 angiver ingen rekommendation: “There is insufficient evidence to recommend any optimal drug and dosing strategy for thrombolysis during CPR”), men ofte beskrives bolus af 50 mg tPA efterfulgt af 50 mg infusion (eller bolus). Når du starter tPA vil man i reglen forpligte sig til længere HLR (60-90 min citeres ofte). Dog er dette afvejning af sandsynlighed for LE m.m
- 8: Mistanke om STEMI / OMI (ERC 2021): Diagnosen OMI er mere sandsynlig ifl ERC 2021, hvis patienten har a) brystsmerter inden CA, b) pulsløs VT eller VF som første rytme, c) EKG forandringer post-ROSC tydende på STEMI (OMI). En nuance om sidste punkt, er at flere studier (Fx dette) har vist, at der findes en høj falsk-positiv ratio indenfor de første 5-8 minutter post-ROSC når man jævnfører med fundende på coronaangiografi. Før 5-8 min rapporteres ca 1/5 falsk positive, og efter 5-8 min ca 1/10 til 1/20 falsk postive. Beslutnignen, om patienten skal til PCI eller man skal undersøge for anden årsag først, er derfor altid afhængig af kontekst, og EKG’et er kun en pusselbrik i denne udredning, og bør gentages efter 5-8 min, særligt hvis anden reversibel årsag virker mere sandsynlig . ERC 2021 giver ingen anbefaling om PCI medmindre særlige post-ROSC forudsætninger er til stede: “If ongoing myocardial ischaemia is suspected or the patient is haemodynamically or electrically unstable, early coronary angiography (<120 min) should be performed” . Vigtigt at huske, at patienten kan have en kardiogen årsag til CA uden at have en kulprit læsion (fx arytmogen årsag sekundært til CAD)
- 9: Refraktær stødbar rytme (ERC 2021): ved refraktær stødbar rytme (>2 shock uden patiente går tilbage i normal rytme, 20% af VF) tjekkes at a) pads er korrekt placeret og sufficient mængde joule gives – overvej at øge joules og/eller anvende anden pad-placering fx anterior-posterior, 2) Impedence / der er hud kontakt (dvs aftør sved, barber thorax. Herefter er der forskellige specifikke behandlingsmuligheder alt efter, hvad man mistænker underliggende årsag er, og nogle generiske:
- Generiske: double sequential defibrillation (er ikke rekommenderet af ERC 2021). Andre ting har været foreslået, men er ikke støttet af guidelines
- Specifik: Kan man finde en reversible arytmogen årsag kan man forsøge at reversere den (toxisk eller STEMI) – her kan ECMO være en bro til denne behandling
- 10: Patient med tracheostomi (ej ERC): Se denne emcases quick hits og First10Em blog for gennemgang af tilgang til patienten med tracheostomi
- 11: Asystoli: ved asystoli , differentier mellem asystoli med og uden p-takker, da asystoli med p-takker kan have fordel af pacing (jf ERC 2021)
Efter eventuel ROSC, er der ofte en blanding af glæde og forvirring i rummet, over næste skridt. Transitionen til ABCDE-algoritmen følger, og punkterne man skal forstsætte med, er at drive differentialdiagnostikken ud fra de data man har (fx stødbar Vs ej?), og afgøre: skal pt i CT (lungor, hjerne) eller PCI (OMI) eller både- og, og i hvilken rækkefølge. ERC 2021s algoritme følger
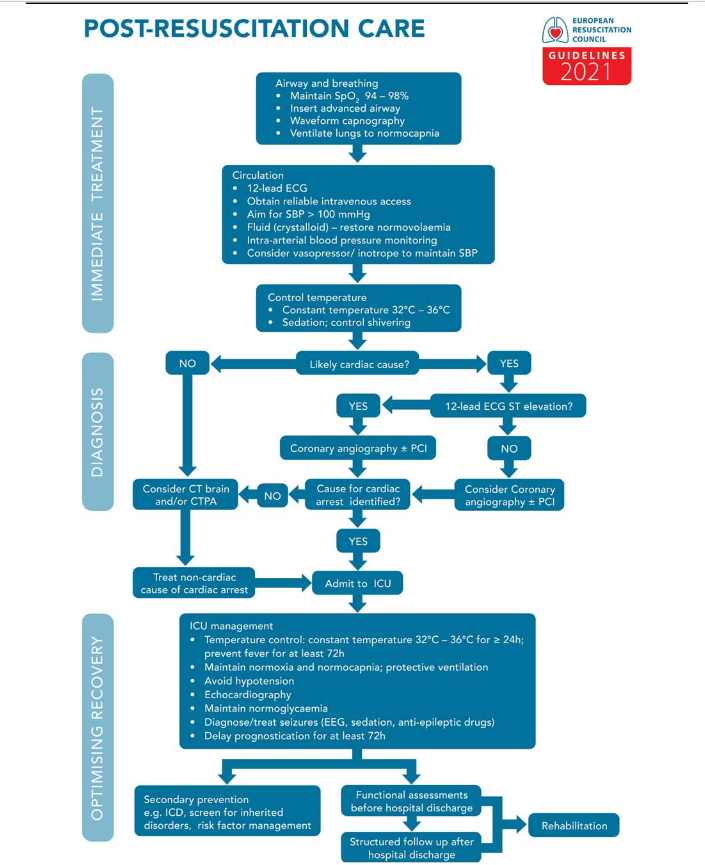
Vær her opmærksom på, at bedømmelsen af, om dette er OMI (ERC skriver STEMI) eller ej, er en kompleks beslutning, der bedst tages med kardiolog / PCI center.
Dette fører mig endelig til HALOs som kan være nyttige for akutmedicineren at kunne:
7: perimortem c-section (PMCS) / resuscutative hysterotomy (RH)
Case: 23 årig kvinde kommer om 5 minutter med pågående HLR. Gravid i uge 31. Hun ringede selv 112 pga brystsmerter. Får hjertestop i ambulancen.
Epidemiologi – årsager til hjertestop / død hos gravide (ERC 2021)
- Hjertesygdom (fx SCAD m.m) 23%
- Tromboemboli (16%) (herunder amnion emboli)
- Epilepsi / stroke (13%)
- Sepsis (10%)
- Mental health conditions (tox?) (10%)
- Blødning (8%)
- Cancer (4%)
- Præ-eklampsi (2%)
Dette stemmer ikke fuldt overens med Beckett et al data fra UK 2011-2014, selvom hjerte- og emboliske årsager fortsat ligger blandt de højeste (udover anæstesikomplikationer)
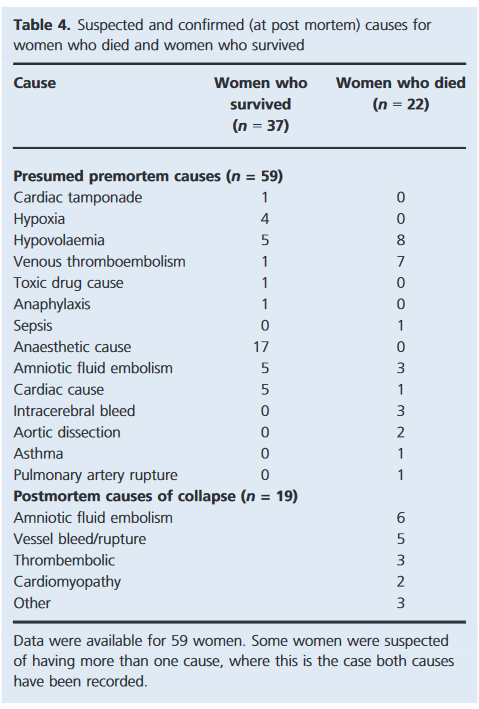
Årsager til CA ved gravide skelner sig altså fra øvrige populationer (4H og 4T). AHA (american heart association) har følgende mnemonic BEAU-CHOPS:
- Blødning / DIC
- Emboli (hjerte, lunge, amnion),
- Anæstestikomplikationer (aspiration, LAST syndrom),
- Uterus atoni,
- Cardiac disease (SCAD, aortadissektion, cardiomyopati)
- Hypertensive krise (fx præeklampsi, HELLP, PRES)
- Other (= 4H og 4T)
- Placental abruptio / previa
- Sepsis
Indikation: RH laves altid på moderens indikation, og ikke på barnets. Det fysiologiske argument for at udføre RH er, at moderen får bedre chance for overlevelse pga den nedsatte byrde på kroppen og den mere fordelagtige fysiologi uden barn (“Delivery will relieve aortocaval compression and may improve chances of maternal and fetal resuscitation” (ERC 2021))
- Ifølge ERC 2021: “If over 20 weeks pregnant or the uterus is palpable above the level of the umbilicus and immediate (within 4 min) resuscitation is unsuccessful, deliver the fetus by emergency caesarean section aiming for delivery within 5 min of collapse. This requires that PMCS decision making occurs early and ideally takes place at the location of the cardiac arrest.” – Dette er den klassiske og ofte quotede: HLR i 4 minutter, decision på 4. minut, ud på 5. minut. De bygger deres argument på Beckett et al, 2017: The CAPS Study: incidence, management and outcomes of cardiac arrest in pregnancy in the UK: a prospective, descriptive study (obs fejlrefereret som 621 i ERC, men er 622). Dette studie indeholder 49 RH, hvoraf kun 11 udførtes i akutmodtagelsen, og RH udførtes oftest (43/49) af obstetriker.
- FOAMed community: I FOAM podcastene / blogs refereret herunder, anbefaler man, at man forsøger med RH hvis der er en realistisk chance for moderen skulle få ROSC. Dette er ikke defineret, men 10-20 min vindue er nævnt, men så hurtigt som muligt. Bl.a nævnes denne artikel som også er med i ERC 2021s referenceliste (men ikke nævnt) Einav et al, 2012: Maternal cardiac arrest and perimortem caesarean delivery: evidence or expert-based? (review af 80 case-artikler)
Overlevelse og neurologisk outcome
- Einav et al, 2012 (n= 94 med RH udført)
- Marternel overlevelse til udskrivelse 54,3% (51/94) – af disse havde ca 4/5 godt neurologisk outcome (CPC 1/2). RH havde været fordelagtig i 1/3 af tilfældene, og var aldrig fundet at have været skadelig i CA situationen
- Neonatal overlevelse – bedst med time to delivery <10 min fra CA (dog var gennemsnit hos overlevende 14+/- 11 min, og hos ikke-overlevende 22+/- 13 min)
- Beckett et al, 2017 (n=49 med RH udført)
- Maternel overlevelse: 61% af RH udførtes indenfor 5 min (IHCA). Overlevende havde en time to delivery på 7 [IQR 2,5-17,5] minutter og ikke-overlevende havde 16 [6,5-43,5 min]
- Neonatal overlevelse – 24/25 neonate overlevede ved time to RH <5 min Vs 7/10 ved time to RH >5 min
Skal patienten flyttes til OP fra akuten for RH? “Survival appeared significantly more likely when the woman was not moved from the site of collapse” (overlevelse 72% uden forflytning Vs 36% ved forflytning til OP) (beckett)
Min bottom line: Beslutning om- og forberedelse til RH skal være gjort så hurtigt som muligt, når gravid kvinde > uge 20 (uterus kan palperes over navleniveau), men ingen tidsgrænse findes (dog findes sparsom data for overlevelse <20 min, og mest fordelagtigt <5-10 min). Hvert minut regnes dog, og optimalt udføres RH som det første når patienten lander på akutrummet. Hvis muligt, skal erfarent personale (gyn/obs) udføre proceduren, men akutmediciner kan være mest erfaren på plads bekendt med proceduren
Udstyr
- RH sæt (mor)
- Skalpel
- Saks
- Peanger for eventuelt at sætte på aa.uterinae bilateralt (alternativt masser af kompress)
- Neonatal (barn)
Proceduren:
- Forberedelse / inden proceduren: inden proceduren udføres en STE gennemgang (se del 1) således at alle er med. Dette er en enorm opgave at være teamleader på, fordi dette er et “team af teams”. Dine teams er 1) Gyn/obs (eller stand ins), 2) Pædiatere (eller stand ins), 3) Anæstesi, 4) Det “normale” HLR hold, og at koordinere dette er beskrevet i denne blog om lignende emne. Inden patienter kommer har man optimalt klargjort
- Alle teams er med på plan og rolle (= RH så snart patienten kommer, hvis ej ROSC – briefing fra ambulancen tages ikke / tages senere, hvis det forsinker unødigt)
- Team neo / barn: Har samlet alt udstyr herover og er klar til at modtage syg neonatalt barn potentielt APGAR <3
- Team gyn / obs eller akutmedicineren: Klar til at udføre RH
- Team anæstesi: Klar til at håndtere A
- Team Resus: klar til at håndtere normal HLR algoritme inkl én person der trykker uterus imod patietnens venstre side (se Emcases link for detaljer).
- Proceduren (mor): RH
- 0: Bekræft gravid >uge 20 (uterus over navlen)
- 1: Vertikalt indsnit fra navlen til symphysis pubis (kan gå over navlen hvis behov) (hud til bughulen) (“big problem, big incision” – findes mere erfaren gyn/obs kan man udøre det snit de er mest bevkemme med, så længe det går hurtigt)
- 2: Find uterus (ovenpå blæren)
- 3: Skær lille vertikalt snit – få en finger ind i hullet, og klip vertikalt op (for at undgå at snitte baby) (skær ev placenta over, hvis i vejen)
- 4: Få barnet ud af uterus med tryk på fundus. Afklem navlestrengen med to peanger, og klip imellem. Giv barnet til neo-teamet
- 5: Fjern placenta og skrab for “tilbageværende vævsstumper” (hyppig årsag til post partum blødning”). Komprimer blødning på uterus med pakning (alternativ kan man ved erfaring med dette, klampe aa. uterinae som går lateralt på uterus)
- Proceduren (barn – neonatal genoplivning): I tilfælde af, at der ikke findes pædiater på plads og du er mest erfaren, er det relevant at være bekendt med DPS / ERC guidelinen. Jeg har stået i disse situationer max 30 gange som pædiatrisk forvagt og SOSU ved ca 200-250 fødsler på karolinska sjukhus. Majoriteten af “normale” fødsler og sectio, vil blot kræve
- 1) varme fra varmelampen på sechers bord og grundig stimulering / aftørring (eller plastikpose hvis <32 uger)
- 2) Vurdering af tonus + lyt med steoskop for vejrtrækning og hjertefrekvens (bank med en finger i bordet for hvert hjerteslag for at dine kollegaer kan være med på hjertefrekvensen)
- 3) Hvis abnorm APGAR på punkt 2 gives CPAP med neopuff (ved sectio ofte wet lungs som skal blæses op) – man kan give indblæsninger ved fortsat dårlig vejrtræknig. Vær opmærksom på ilt-tilskudet ændrer sig alt efter gestationsalder (>uge 32 = 21%). Saturationen kigger man generelt ikke på før efter 10 min (den stiger langsomt ved normal APGAR over de første livsminutter)
- 4) “Revudering” (Det er enormt vigtigt, at punkt 1-3 gøres ordentligt, og du er sikker på, at det er gjort ordentligt inden du bevæger dig videre i algoritmen): Se orange box herunder for råd til optimering
- 5) Resten af algoritmen (high level – helst pædiater med på råd) er hvis patienten ikke bliver bedre (er der noget andet end “det normale” galt?) eller får klinisk hjertestop (Puls <60). Ved hjertestop gives 3:1 (tre bimanuelle tryk med tommelfingrene på thorax og 1 neopuff indblæsning = 2 personers job). Under denne del af algoritmen forsøges at opnå vaskulær adgang (IO eller navle-vene-kateter) og differentialdiagnostik skal udføres angående de sjældnere årsager
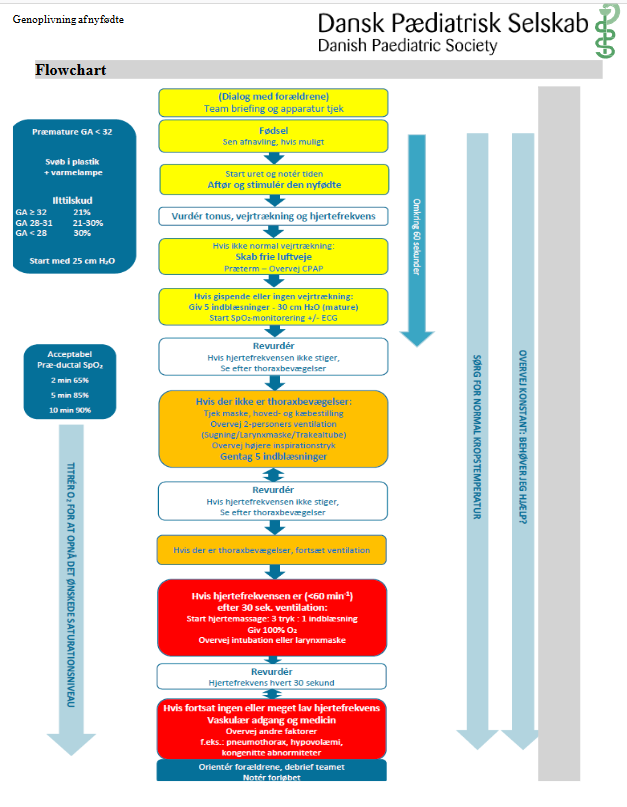
Tips / pitfalls


Kilder
- Info: https://www.google.com/amp/s/coreem.net/core/peri-mortem-c-section/amp
- Info: https://m.youtube.com/watch?v=qNQt5GLyXeI
- Info: https://www.stemlynsblog.org/trauma-in-pregnancy-core-knowledge-and-key-skills-st-emlyns/
- Info: Chu et al, 2017 – Perimortem caesarean section – why, when and how http://pure-oai.bham.ac.uk/ws/files/44702954/Chu_et_al_Perimorten_Caesarean_The_Obstetrician_and_Gynaecologist_2017.pdf
- Case / info: https://emergencymedicinecases.com/perimortem-c-section-resuscitative-hysterotomy/
- Gennemgang: https://smacc.net.au/2016/10/resuscitative-hysterotomy-101/
- How to: https://www.stemlynsblog.org/peri-mortem-c-section-at-st-emlyns/
- how to, demo: https://m.youtube.com/watch?v=IwDWv2iyAos
- How to, demo: https://m.youtube.com/watch?v=HLmxDP20mvk
- Eksempel, sim: https://m.youtube.com/watch?v=nm3M4XGbVyM
8: thoracotomy (kirurgisk tamponade)
Case: 25 årig mand er i forbindelse med formodet bandeopgør blevet stukket i brystkassen, og indkommer på din akutmodtagelse 15 minutter efter med BT 110/90, P 100, AF 20 og SAT 92%, A på AVPU. Patienten bliver dog indenfor første 60 minutter dårligere foran øjnene på dig, med V på AVPU, BT 70 / 50, AF 40, SAT 92. Du prioriterer at lave en POCUS af hjertet. Subcostalt og i 4AC ser du en moderat mængde perikardievæske, og et hjerte med højresidigt diastolisk kollaps (se vanPOCUS eller CoreUltrasound video herunder), samt en stor IVC >2,1 cm uden åndedrætsvariation. Patienten taber nu bevidstheden med agonal vejrtrækning, og der erklæres hjertestop
- Steriliseringsvæske og remedier til dette
- Skalpel (gerne med rundt blad, fordi man skal skære et længere stykke)
- “rib spreader” / finochietto (for at holde ribenene åbne når du har skåret) – obs skruetvingen kan være sat forkert på, så saml den rigtigt inden
- “heavy duty” saks (fx mayo saks eller traumesaks til at klippe intercostalmusklerne)
- Pincet med tænder
- Sternumværktøj (Fx sav, eller som weingart viser i videoen “hammer og mejsel” kaldet en “Lebsche kniv”)
- Kompress (til blødning i hud)
- Non-essentielt: peang til kar (aorta-clamping – hænder dog bedre)
- Non-essentielt: Standard peanger (x2-4) ved behov for at lukke kar ved ROSC fx aa mammaria)
- Non-essentielt: sutur redskaber (hvis hjertet står stille, og ingen anden findes til at sy hjertet) eller foley (hvis stort hul i hjertet)
Indikation og dx:
- Spidst vold imod thorax (“the box”) og hjertestop (+/- bekræftet tamponade), optimalt indenfor 10 min fra CA (bedste evidens)
- Andre indikationer eksisterer, men disse har ringe evidens (særligt ved stumpt vold / multiskade traume), og udførelsen gøres efter individuel vurdering (Fx stærk mistanke om aortablødning eller lungeblødning man kan stoppe, eller hvis patienten går i hjertestop fremfor dine øjne)
Kniv Vs Saks: Jeg er ikke kirurg, og forskellen mellem at anvende saks Vs kniv har jeg været nødt til at spørge mine venner, som er kirurger om. Kilderne beskriver simpelthen så forskellige metoder til thoracotomien, at jeg følte jeg var nødt til at addressere dette. Som jeg forstår det, så er der følgende fordele ved metoderne:
- Skalpel alene-metoden: Hurtigst, men med størst risiko for at skade underliggende væv. Mattox et al i den mytologiske tongue-in-cheque kirurgbog “Top knife” beskriver for en traume-thoracotomi “an experienced surgeon enters the chest with three bold strokes of teh knife: The first divides the skin and subvutaneous tissue; the second cuts through the pectoralis fascia, the pectoralis muscle anteriorly and the serratus latteraly; the third is a short incision in the intercostal muscle that brings you into the pleura space“. Først når man har lavet et “vindue”, anbefales at man anvender saks til at åbne resten. De beskriver under akut thoracotomi (som de kalder “turbo version”) at “to begin a resuscitative thoracotomy, all you need is an endotracheal tube in place, a steady hand, a decent knife and a brain in gear”. Hermed antydes at med ryggen imod muren behøver man ikke være bange for kniven alene. Kniv-alene metoden anvendes ikke i FOAMed ressourcerne
- Skalpel + “mayo”-saks –metoden (den jeg ville anvende): Denne metode anvendes af EmCrit (weingart) i hans demonstration (link herunder). Metoden beskriver en incision med skalpellen i ned til musklen, hvorefter man stikker hul i pleura med en peang (men oftest pga tidsbesparende, anvendes mayo-saksen), og igennem det lille hul man har lavet, sitter man saksen og klipper muskelvævet over. Dette giver formentlig det bedste af begge verdener (hurtig skalpel, men med reduktion af risiko for at skade underliggende væv). Generelt når man skærer med en saks i væv, er det klogt at holde en finger på indersiden (bladet inde i brysthulen), således at du har en fornemmelse af, om der kommer underliggende organer som ikke skal klippes i, som kan være adherente til brysthulen. Samme teknik som når du klipper uterus op ved perimortem sectio (se herover)
- Skalpel + sprede med peang metoden: Har man tid spreder man helst med peang, for at mindske blødning når man går igennem muskelvævet og give bedre forhold for ophelning . Dette er ikke en anvendt metode ved akut thorakotomi da den tager for lang tid
Proceduren: I traumatisk hjertestopscenariet, har man fra start allerede lavet “fingerthoracostomi” (pleuradræn), og hullet derfra kan forlænges til en thoracotomi. Der findes to metoder: en “clamshell” (hvor man klipper sternum, åbner bilateralt fra og tager “hele hjelmen er op”), eller en “(antero) lateral”, hvor man kun åbner fra den venstre side. Oftest foreslås clampshell til novicer for det bedre indblik, men kræver et værktøj til at tage sig igennem sternum
- Forberedelse (hvis tid – må ikke unødigt forhindre udførelsen ved indikation):
- Intubation (optimalt intubere “for dybt” i højre bronkie, så at venstre lunge er deflated, og i reduceret risiko for at blive skadet)
- Sterilisering +/- profylaktisk antibiotika
- Proceduren (se videoer linket herunder) for “lateral” thoracotomi
- 0: Venstre arm over hovedet
- 1: I 4. intercostal (IC) rum i mid-axillær linjen laves et snit, gennem hud ned til muskellaget. Udvid snittet fra midten af sternum til axillen
- Nb: pas på ikke at skære ribbensbrusken (skarpt for hænderne, når man skal ind i thorax)
- Nb: 4. IC rum er ved mænd i nivå med brystvorten. Ved kvinder trækkes brystet op kranielt, således at incisionen sker ind i den infra-mammariske fold (og man ikke unødigt laver en partiel mastektomi)
- 2: Lav hul ind til pleura med heavy duty saks (som du vil ved pleuradræn), og placer saksens ene blad inde i brysthulen, og det andet udenfor, således at du klipper intercostalmusklerne som “papir”
- 3: Klip intercostalmusklen / pleura over
- 4: Placer “rib spreader” (Weingart anbefaler med skruetvingen nedad imod gulvet, således at skruetvingen ligger op imod patientens axil)
- Ved Clamshell: Som herover, men punkt 0-2 udføres på venstre side. Man laver en lille “bro” imellem de to indsnit hvorunder sternum ligger. Man anvender lebsche kniven eller lignende til at skære igenenm sternum.
- Når du er inde
- 4: Orienter dig – Find hjertet (bag lungen) – svært at skelne mellem alle organer, hvorfor det er godt at “føle sig frem” (lunge nedadtil kan skubbes væk for at finde hjertet. Hjertet kan ligne diaphragma ved tamponade, da perikardiesækken er så udspændt, at det ikke slår. Du finder aorta ved at finde lungen, og glide hånden under den langs bagre ribbensvæg – første karstruktur du finder, er aorta ca 1,5-2 cm stor ved friske)
- 5: Lokaliser hjertet og afhjælp eventuel tamponade (vigtigst)
- “tent” /løft hjertesækken op med pincet og skær hul på perikardiesækken (Dissiker altid så “anteriort” som muligt på hjertet, således at du undgå n.phrenicus)
- “fød hjertet” ud af sækken (koagler kan ligge bagved, så det er vigtigt, at hjertet kommer ud af sækken)
- Føl hele hjertet rundt efter huller – finder du et hul, stikker du en finger i det (du har nu stoppet ulykken), og sørger for at blive dér indtil patienten kommer til OP, hvor man kan sy hullet (om nødvendigt under hele transporten!)
- En af tre ting sker: 1) Hjertet slår spontant normalt og pt får ROSC, 2) Hjeret slår langsomt med reduceret CO (cardiac output) (low flow) – overvej blod, inotropi og internal hjertemassage (bimanuelt malkes venstre ventrikel fra apex og opad med 80 “malkninger” per minut – se beskrivelse i punkt 11 hér), 3) Hjertet forbliver i asystoli – Forsøg at lukke hullet med sutur (dette ikke krævet i 1 eller 2, hvor man blot sætter fingeren i da hjertet slår), og forsøg med intropi, blod etc)
- 6: Det ekstra (med lav evidens, og som akutmedicineren ikke kan forventes at gøre):
- Stop hilar blødninger med kompression (ej hilar twist!)
- Gå under lungen, og føl den første struktur du kommer til (= er gerne aorta). Overvej at clampe den ved huller på aorta.
- Hvis ROSC: Sedering af patienten ved ROSC og definitv behandling på OP
Tips / pitfalls:
- Herunder fra ETC (European Trauma Course) manualen som kommer fra twitter “the secret chest cracker” (hvor jeg har billedet fra)
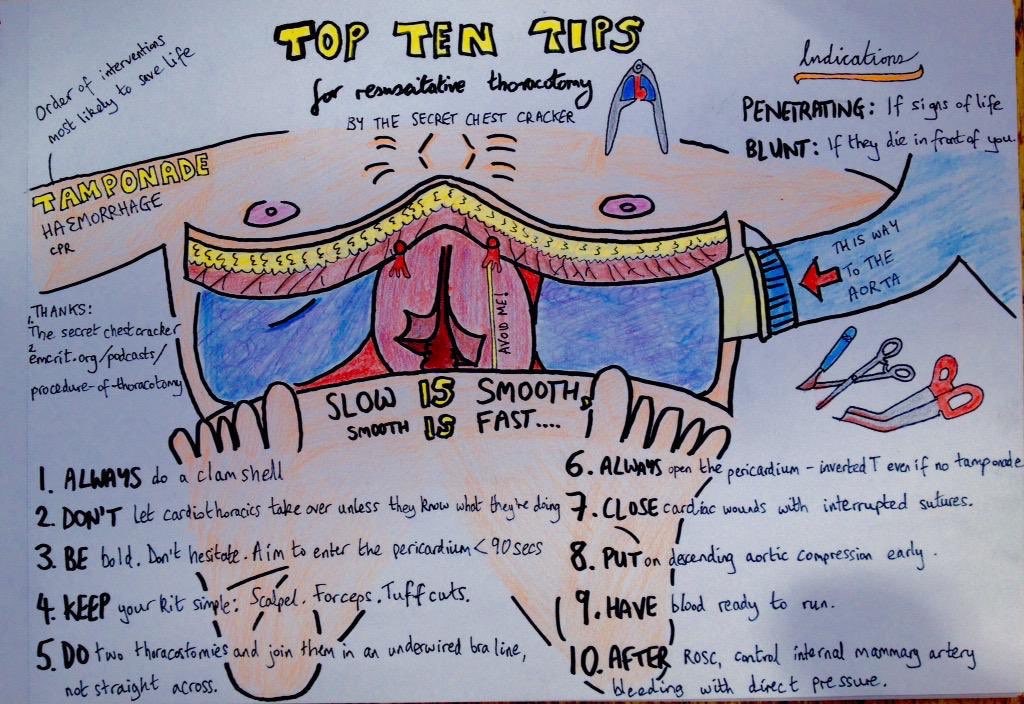
- De bedst tips fra Top Knife
- Hvis muligt defleres venstre lunge når man skal skære (fx ved at intubere kun højre bronkie, hvis muligt – dette dog sjældent akut muligt)
- Løft kvindens bryst, så man laver incisionen UNDER brystet ved at løfte brystet kranielt (stadig i IC 4)
- Altid håndtaget af rib-spreaderen mod axillen (da håndtaget ellers er i vejen)
- Arteriae mammilaria interna: Denne arterie vil ofte ikke være stor i en CA situation, men så snart der kommer flow tilbage, vil denne kunne bløde patienten betydeligt ned. Den skal derfor ligeres “på vej ud”, hvis patienten får ROSC
- Åben perikardiet ved at med to fingre “pinche” i perikardiet, således at du får en peri-kardiefold mellem fingrene, som du kan gribe med en peang og skære i. Når du har lavet et hul, anvendes saks til resten
- Ved clamping af aorta: at finde aorta er en blind procedure (“placing a clamp on the descending aorta…is guided mostly by palpation rather than direct vision”). Føl ned under venstre lunge (“Retract the left lung anteriorly and slide your han on the posterior chest wall from lateral to medial, feeling the convavity of the posterior ribs as they arch towards the spine. The first tubular structure you feel against the tip of your fingers is the aorta”), og find den struktur der pulserer (ofte er oesophagus den man tror det er: “clamping the oesophagus does not improve the patient’s hemodynamics one bit”). Når du har fundet den beskrives “you can either manually compress it against the spine or place an aortic clamp across it, freeing your hand for other useful work”. De fortydeligere dog følgende: du kan ikke clampe aorta over en intakt pleura, og fortsætter, “the key to sucessful clamping is to open the parietal pleura“. Når du har fundet aorta (Som vil have mediastnial pleura overliggende), er man nødt til at med fingrene (eller peangen) at trykke hul på begge sider af aorta igennem pleuraen, så peangen kan gribe ordentligt om aorta, og ikke “bare” om pleuralaget overliggende
Kilder
- Epic (John Hinds): Crack the chest and get crucified https://m.youtube.com/watch?v=GFX_tocJShA
- Great: https://emergencymedicinecases.com/traumatic-cardiac-arrest/
- Info: Mattox et al – Top Knife (bog) – Kapitel 11 “The No Nonsense Trauma Thoracotomy”
- Udstyr gennemgang: https://www.youtube.com/watch?app=desktop&v=924t8kpW-p4
- Diagnosis of tamponade (POCUS): vanPOCUS https://litfl.com/vanpocus-pericardial-effusion-and-tamponade/ + CoreUltrasound / 5 min sono https://www.coreultrasound.com/pericardial-tamponade/
- How to, artikel: https://emj.bmj.com/content/22/1/22
- how to , demo: https://m.youtube.com/watch?v=7CfSToBqgAY
- What you need: https://m.youtube.com/watch?v=924t8kpW-p4
- Eksempel: https://m.youtube.com/watch?v=8BlPxQI2C90
- Eksempel: https://m.youtube.com/watch?v=muTxACEsXx0&t=2s
- Eksempel: https://m.youtube.com/watch?v=YMgf05ENnkY&t=6s (bedst)
- Eksempel: https://m.youtube.com/watch?v=3wTKK3gX89E (bedst)

