Denne blog kræver, at man har kendskab til basale principper i probabilistisk tankegang, for at få mest muligt ud af det. Læs derfor gerne blogserien “Best of akutmedicineren 2020”, eller se følgende video af Casey Parker
SMACCDUB: Bayes 2016 – A Diagnostic Odyssey
Denne blog fungerer også som klinisk eksempel på nogle af modellerne i “Best of akutmedicineren 2020”. Lad os prøve at integrere alt de modeller og forestille os, at du i morgen flytter til Stockholm, som jeg gjorde. På hvilken måde ændres din praksis som akutmediciner, alene pga en anderledes population og filter (PTP)?
…men Danmark og Sveriges akutmodtagelser er da meget ens…eller?

Den population jeg ser hver dag, er formentlig meget forskellig fra din på en dansk akutmodtagelse (jf præ-test sandsynligheden). Jeg vil prøve at overbevise dig om, at “lande vi sammenligner os med”, formentligt ikke skal granskes lidt nærmere – og kompleksiteten af en sådan sammenligning erfares af personer der faktisk ser hvordan stedet fungerer.
Det største bidrag til forskellen mellem Danmark og Sverige er, at alle akutmodtagelser “åbne” (det frie vårdval). I Sverige har man nemlig (desværre) valgt at lade “vårdvalget” være frit for patienten. Du må som patient selv bestemme, hvor du går til, med din lidelse – ingen guider dig effektivt, hvilket forståeligt har ført til angst og forvirring. Patienten har derfor følgende helt åbne valgmuligheder – hvis bare de betaler pr besøg. Lad os kort gennemgå mulighederne patienten har (filterfunktionen):
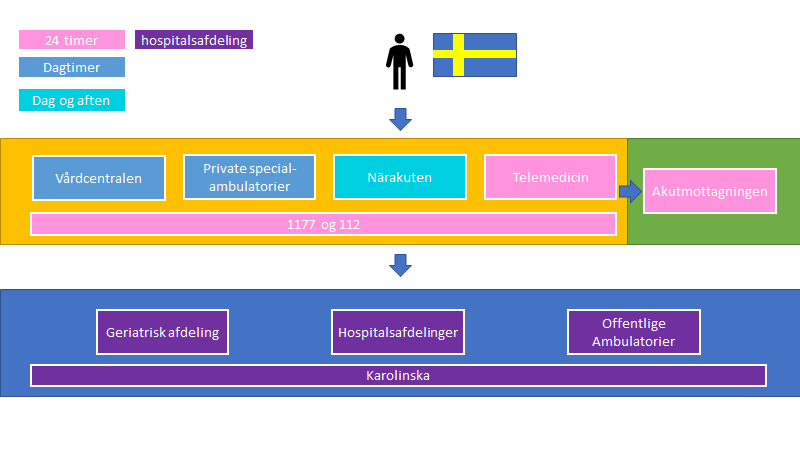
Første store firkant i gul / grøn er de valgmuligheder patienten selv kan gå til når de føler sig syge (mod betaling – foruden 1177 og 112). Alle i gul firkant kan visitere til akutmodtagelsen, men kan ikke ligge patienter ind på hospitalsafdelinger (med eventuel undtagelse af ekstra-hospitale geriatriske afdelinger og sjældne direkte indlæggelser). Derfor har akutmodtagelsen en “grøn” indramning, da alting skal gå via akutmodtagelsen, hvis patienten først har søgt en af kontakterne i gul firkant. Patienten kan dog på egen hånd gå til akutmodtagelsen
I patientens øjne, ser de næsten uanset hvad, en ny læge når de søger sundhedssystemet via den gule/grønne firkant. Der skal betales penge uanset, hvor de søger. For patienten, der ikke forstår hvorfor vårdcentral er bedste sted at starte en udredning, virker akutmodtagelsen som et meget mere attraktivt alternativ, da man hér kan få alle de blodprøver / undersøgelser man vil med det samme. Det er altså på overfladen ulogisk at søge andre steder, hvis man kan overkomme ventetiden. Nærakuten har ofte det værste fra begge verdner – lange ventetider og anonyme læger der ikke kender patienten (fra akutmodtagelsen), men har ikke alle undersøgelser en akutmodtagelse har.
På tegningen er ikke indtegnet: Misbrugsakutmodtagelsen og Psykiatri-delen
Farveforklaring: Lyseblå farve (fx vårdcentralen) med åbningstid til eftermiddag (kl 14-16 stykker). Tyrkis farve (åben til kl 22). Pink (åben 24/7)
- Vårdcentralen (VC): Det vi tænker som almen praksis – dog ikke så fast, og lægen kender som hovedregel ikke sine patienter, selvom undtagelser findes. Patienten vil ofte hoppe rundt mellem forskellige VC, da man ikke på nogen måde er bundet (jeg kan fx gå på en VC i dag, og 2 timer efter besøge en anden VC, for til sidst at runde af med en akutmodtagelsesbesøg – hvilket ses)
- Akutmodtagelsen: Kræver ikke visitation – må ikke altid vende folk i døren).
- Patienten kan også ringe til 1177 (en slags svensk 1813), hvis de er i tvivl. Mange sendes desværre ind til akutmodtagelserne fordi vårdcentralerne ikke har tider snart nok
- For at løse problemet med vårdcentraler der ikke har tid, har man oprettet “närakuter”, som et slags (meningsløst) bindeled mellem vårdcentralen og akutmodtagelsen. De kender heller ikke deres patienter. De kan forklares som en slags “akut tider” hos din praksis læge i Danmark – men har ikke åbent 24/7 som en lægevagt. De kan ikke det samme, som en akutmodtagelse kan. Og når der er frit “vårdvalg”, hvorfor så vente 2-4 timer på en närakut (og betale penge for det), uden at få nogle undersøgelser, når jeg i virkeligheden behøver “rigtig” hjælp – sådan som man kun kan få af specialister på en akutmodtagelse?
- Sidste og nyeste led i kæden af patient-tilfredsstillende lappeløsninger er telemedicinske app’s, støttet af landstinget (…i stedet for at omdesigne systemet og støtte vårdcentralerne), som kan hedde “KRY“, eller “doktor24“. Hermed forsøges at “lette” adgangen til læge 24 timer i døgnet. Det er der umiddelbart en række problemer med (listen herunder er hverken udtømmende eller systematisk – men min personlige holdning ud fra min egen research og erfaring fra akutmodtagelsen. Telemedicin er ikke nødvendigvis en dårlig idé, men til det formål og på den måde det anvendes, er det efter min mening ikke en god, effektiv eller smart løsning):
- 1) Det ikke er vel-valideret, at det virker for det formål det bliver anvendt til (som erstatning for almen praksis),
- 2) potentiel overbehandling af patienter
- 3) potentielt “høstes” patienter til andre sektorer, da de ikke kan lave diverse undersøgelser (pga fysisk begrænsning) – men pga den lette tilgængelighed “inhøster” patienter der ikke ville (burde) være gået til læge alligevel
- 4) Tærskel til lægebesøg mindskes (hvilket som Scott Weingart antyder, ødelægger vores evne til at prioritere patienten)
- 5) skævvridning ift Socioøkonomisk status
- 6) Tager penge fra VC’er (som man nok burde satse betydeligt mere på), som i min mening er den egentlige løsning
Så konklusivt: Det svenske (stockholmske) system er et noget andet (og efter min mening betydeligt ringere) system end det system vi kender i Danmark. Akutmodtagelserne ser patienter fra gaden (hovedsageligt), blandet med patienter henvist fra egen læge (som ikke har samme ansvarsområde som i Danmark, og derfor sender flere ind), og patienter der er visiteret af telefon (1177 og telemedicinsk).
Forventnignspresset er anderledes: Patienterne har store forventninger (bl.a.) fordi de betaler for at komme ind. Vårdcentralerne er underfinansierede (til fordel for lappeløsninger som närakutter og telemedicin) og er evigt i risko for at tabe sine patienter (fordi de bare kan gå til en anden læge i morgen og i overmorgen). Når man sender patienten ud fra akutmodtagelsen er der ikke nødvendigvis nogen der har tid / kan følge op (patienten ofte ingen egen læge; og har de det, er der ventetider på langt over nogle få dage) – hvorfor mere og mere af det vi i Danmark betragter som almen praksis job, finder vej til akutmodtagelserne og til tider langt op på hospitalsafdelingerne.
Trygheden: Af de patienter jeg ser på akutmodtagelsen virker det til, at de generelt ser mange læger, men kender relativt sjældent én læge / ét lægehus. Det er virkelig “Too many cooks spoil the food”. Der er dårligere mulighed at fortælle patienten “sandheder” de ikke synes om – De går blot videre til næste læge. Man kan således dårligt anvende regression the mean eller time as a test, fordi (nogle) patienten søger bare akutmodtagelsen fordi der får de “rigtig udredgning”). På akutmodtagelsen, har man ikke det overblik (bl.a fordi man ikke har samme IT system, og ingen FMK i sverige heller), som en vårdcentral burde have. Resultatet er det upædagogiske, at patienten får den undersøgelse i akutmodtagelsen, de af oftest gode grunde ikke skulle få i primær sektoren.
Hvem ejer journalen?: Er det patientens journal, eller lægens arbejdsværktøj. Denne debat findes også i Danmark, men efter min erfaring kommet længere i Sverige til fordel for “patientens journal”. I Sverige findes i det daglige eksempler på, at man kontaktes fordi folk vil fjerne dele af deres journal, som du har skrevet. Dette er yderst problematisk for patientsikkerheden, og journalen som vores værktøj til at kommunikere diagnostiske overvejelser (uanset om patienten synes om disse eller ej), gøres nu potentielt biased, og vi må have mistro overfor om noget er blevet fjernet.
Overstående er efter min mening en perfekt storm til overdiagnosticering, somatisering og relativ ineffektiv hjælp til patienterne.

Filterfunktionen på akutmodtagelsen: Lægetriage…en suboptimal løsning
Dette bliver kort berørt i den fantastiske og stærkt rekommenderede EmCases Ep 129 om hvordan vi løser access block problemet.
Ud fra overstående gennemgang af systemet i Stockholm (Sverige), har jeg forhåbentligt kunnet tydeliggøre, at populationen på de svenske akutmodtagelser, er “all commers”, og er således en helt ufiltreret lavrisiko population som den en almen praksis læge ser i Danmark.
Som et forsøg på at kompensere for det manglende filter før patienten ser lægen på akutmodtagelsen, har man nogle steder i Stockholm (og i udlandet) forsøgt at smide en “lægetriage” ind på akutmodtagelsen (det er af ukendte grunde ikke altid generalister / akutlæger, men sub-specialister fra huset der triager, hvilket kan give problemer pga base-rate neglect problemet forklaret i “akutmedicineren best of 2020”-bloggen: at arbejde i vældigt syge populationer den ene dag, og den anden dag ikke gøre det, skaber grund for overdiagnostik. Forestil dig lægen fra Rigshospitalet lede en almen praksis).
Lægetriage er ikke pr definition en dårlig idé (det er trods alt det læge-vagten gør), såfremt den ledes af generalister og kan gøre følgende
- 1: smide patienter hjem til mere relevant niveau (hvilket vi sjældent kan, fordi der er ingen opfølgende almen praksis; lægerne der triagerer er ikke akutmedicinere og er vant til at se “syge patienter” og ikke denne akutmodtagelsepopulation som påminder mest om almen praksis patienter)
- 2: prioritere dem, der ikke vil blive opfanget af en alternativ triagemetode (fx sygeplejerske triage eller NEWS) (fx undertriagerede ældre patienter, bestille CT’en på thunderclap hovedpinen indenfor 6 timer, se EKG’erne) – dette opnås kun til dels da det er meget variabelt hvilke specialer triagelægerne tilhører, og såeldes er fokus forskelligt.
- 3: Sende patienten til opfølgning ved en læge, der kender dem og deres problemstilling bedre end triagelægen
Derudover findes der andre problemer ved lægetriage systemer generelt
- For mange læger om én patient (too many cooks spoil the food)
- Én læge (dig), skal håndtere hvad en anden læge har tænkt og bestilt (triagelægen) – men du har ansvaret
- Hvis lægerne ikke er brede akutmedicinere eller almen medicinere (som fx en lægevagt), vil der være en unødig affarvning ift det speciale de tilhører, og tilsvarende nedprioritering (eller unknown unknowns) om patienter de er mindre interesserede i.
- Det skaber unødigt mange kontakter for patienten. Når kommunikation er en test, må alle læger høre historien fra patienten. Dette er belastende for patienten.
Det er dog ikke kun lægernes skyld:
Et af de største problemer ved et system med svært access block (som det svenske), er ikke inflowet – det er opfølgningsmuligheder. Jo længere tid, der går før en patient kan følges op, des mere er man nødt til at gøre på akutmodtagelsen (eller hvis der er plads – på afdelingen), som vi ville kalde “almen praksis” opgaver. Dette tager igen tid fra vores egen population af akutte tidskritiske patienter (de forsvinder i “de grønne hav” – ud fra den grønne farve, som gives til de lavest prioriterede patienter på NEWS-triagesystemet)
Skulle lægetriage systemet fungere i Stockhoms akutmodtagelser, skal der nogle ændringer til. En af de vigtigste pointer, gennemgik jeg i “akutmedicineren best of 2020 bloggen”, og jeg plejer at fortælle mine triagelæger, at den vigtigste triage, er ikke NEWS, men patientens population (og deraf Præ-test sandsynlighed):
- Patienten fra gaden: er en vårdcentralpatient på en “akut tid” – altså en lav-incidens gruppe (low acuity). I Danmark får de 5-10 minutters vurdering. Fordi de har lav præ-test sandsynlighed som udgangpunkt, skal de som zebra’erne have en rigtig god historie for at kvalificere for tests.
- Patienten visiteret fra anden læge: henviste patienter tilhører en anden højere risiko gruppe
- Patienten med ambulance: 112-patienter er en blandet pose af de somatiserende lidende, men somatiske raske patienter (fx pain out of proportion kan være angst eller de alvorlige sygdomme), og de sygeste ABC-instabile. Den initiale bedømning afgør om de behøver udredning eller skal hjem – bare fordi de er alarm patienter, behøver de ikke være behov af udredning (selvom det kan være svært at lade være – jf diagnostic framing som koncept)
Bottom line: Desværre – fordi man ikke kan følge patienterne op via en vårdcentral – bliver akutmodtagelerne automatisk store vårdcentraler. Med forringet patientbehandling, overdiagnostik, ventetider og usikkerhed for patienterne til følge. Lægetriagen har intet formål medmindre man kan vende folk i døren, eller være betydeligt bedre til at prioritere patientgrupper og bestille prøver, end sygeplejerske-triagen.


Kilder
- Emcases Ep 129
- EmCases WTBS 7 og 15
Privatsektoren og ansvar
Stereotypen om Sverige fortæller dig måske, at alt er kontrolleret (i.e systembolaget og sådan). Det er i min erfaring ikke helt forkert, men det er en grov oversimplificering (som det ofte er med stereotyper)
På mange måder er Sverige mere privatiseret indenfor fx sundhedsydelser, end vi er i Danmark. Jeg arbejder fx på et hospital, der ser ud som alle andre, og har samme patientpopulation som alle andre, og man betaler ikke mere ved at komme til os.
Så vidt jeg har forstået det, så er privatsektoren opblomstret som en modreaktion til konceptet om “folkhemmet”. Hvorfor en lignende modreaktion i Danmark ikke har været så stærk er nok en diskussion til en anden gang.
Det har betydet, at mange privat-sektorer fungerer som individuelle aktører, og Stockholm som by afhænger af dem (har aftaler med dem), men på en mere løs måde, end vi fx er bekendte med ved almen praksis privatiseringen i Danmark. Der er ikke klare krav til, hvad de skal kunne gøre – og for lægen på hospitalet, og for patienten er det enormt svært at have overblik over:
- Hvilket sted er privat Vs offentligt?
- Hvad er de enkelte steders ansvarsområde?
Effektivt har man derfor et system, der ikke tager ansvar / ejerskab for patienten, men blot sender patienten videre, og at påkræve, at et særligt speciale gør x og y for patienten, kan aldrig rigtigt komme meget længere end ord-imod-ord, uden klare grænser- og aftaler.
Bottom line: Et system behøver flexibilitet og mulighed for autonomi og privatisering, for innovation og konkurrence. Men ikke på bekostning af ansvarsområder. Et system uden overblik over hvilke områder nogen behøver tage ansvar for, og klare retningslinjer for de mest essentielle ting, som man skal tage ansvar for indenfor et givent speciale / sygehusområde, bliver det et meget kaotisk og utrygt system for alle involveret.
Er der noget håb?
Vi ved, hvad vi ikke skal gøre
- Vi skal ikke fortælle folk at blive udenfor akutmodtagelsen (umuligt at kende patientens vej; svært for individet at vide)
- Vi skal ikke oprette flere lappeløsninger
- Vi skal have patientens velvære i centrum, men det betyder ikke, at de skal have frie tøjler (da vi ved, dette oftere skader dem)
Hvis man lytter til Braithwaite 2018, så forstår vi, at enhver “løsning” til et komplekst problem som dette tager tid, og skal komme nedefra. Et løsningsforslag i Stockholm har været “remiss tvång” (altså at lukke akutmodtagelserne for alt andet end folk med en henvisning – dvs som i Danmark).
Dette mener jeg kan være en god idé, men igen skal vi huske på kompleksiteten af sundhedssystemet og ændringers “rubix-cube” agtige downstream konsekvenser, hvis man ændrer på én ting uden feedback- og overblik indbygget (dvs for praktiske formål lægestyret!).
Hvis følgende er en oversigt over patientpopulationen (grøn bølge), og de tre niveauer af sundhedssystemet (jf den svenske model herover):
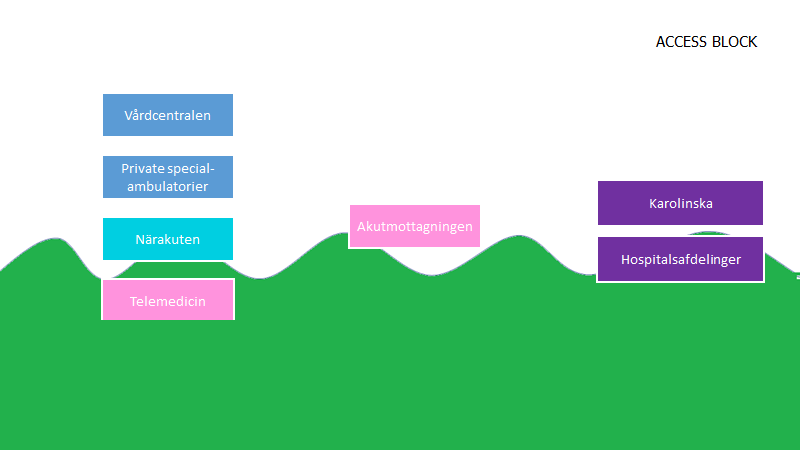
Indfører man pludseligt remisstvång fra den ene dag til den anden, uden at tjekke at primærsektoren kan holde til det, vil patienterne lide.
Vi så i Stockholm hvad der skete, da Karolinska lukkede en akutmodtagelse fra den ene dag til den anden
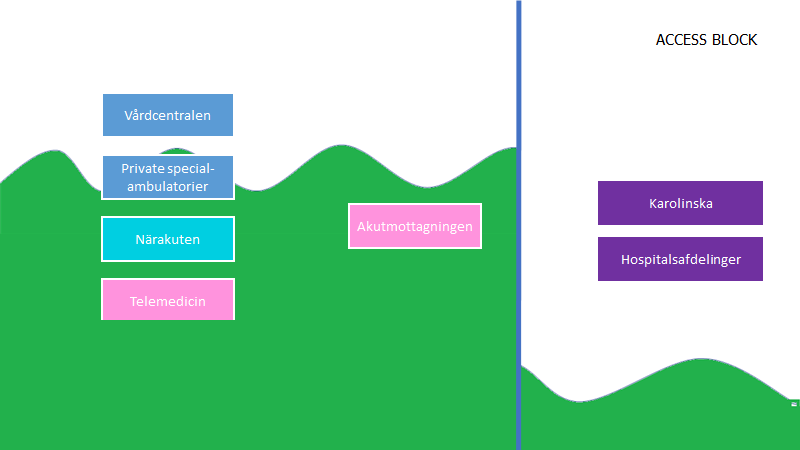
Og sker dette ved akutmodtagelserne fra den ene dag til den anden – uden at primær sektoren styrkes, vil det potentielt give samme problem i større omfang
Et af problemerne for almen praksis i Stockholm er bl.a ansvarsområder er dårligt definerede, men de har også en helt anden kultur end vi kender fra fx Danmark og Norge. Nogle få eksempler har vi allerede nævnt (man kender ikke sine patienter; man har ikke “ydrenumre” (svensk: “listning”); patienten har frit vårdval og kan søge en anden læge på samme dag). Et eksempel vi ikke har berørt, er tiden hver læge tager pr patient og mængden af dokumentation de udfører. Egen læges journaler kan i Stockholm læses af alle andre hospitalslæger, og jeg kan se deres dokumentation ofte er som en fuld hospitalsjournal !?! (formentlig fordi de ikke kender deres patient). Disse data indsamles desværre ikke på en logisk måde, så næste kan nyde af det arbejde (fx allergier, tidligere sygdomme etc) den første har lavet (dette problem kender vi fra vores egne IT-systemer, og har endnu ingen komplet løsning på), og jeg ser ofte den næste vårdcentralslæge, udfylde alt det samme. Dette spares i Danmark ved at egen læge kender sine patienter.
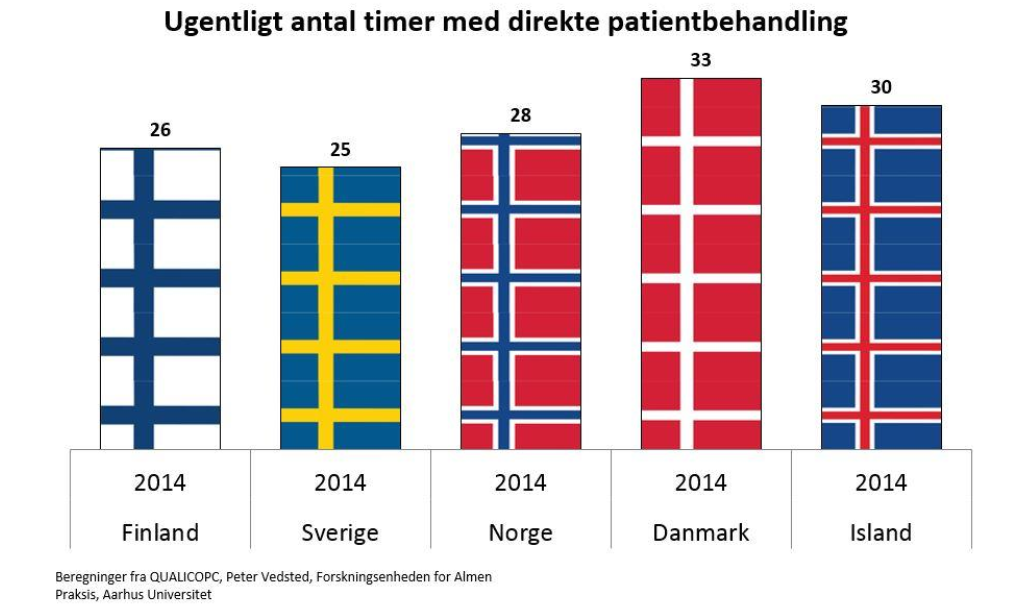
Formentlig som følge af dette, tager en svensk vårdcentralslæge meget længere tid pr patient end andre almen medicinere i Skandinavien (data fra PLO faktaark 2018)
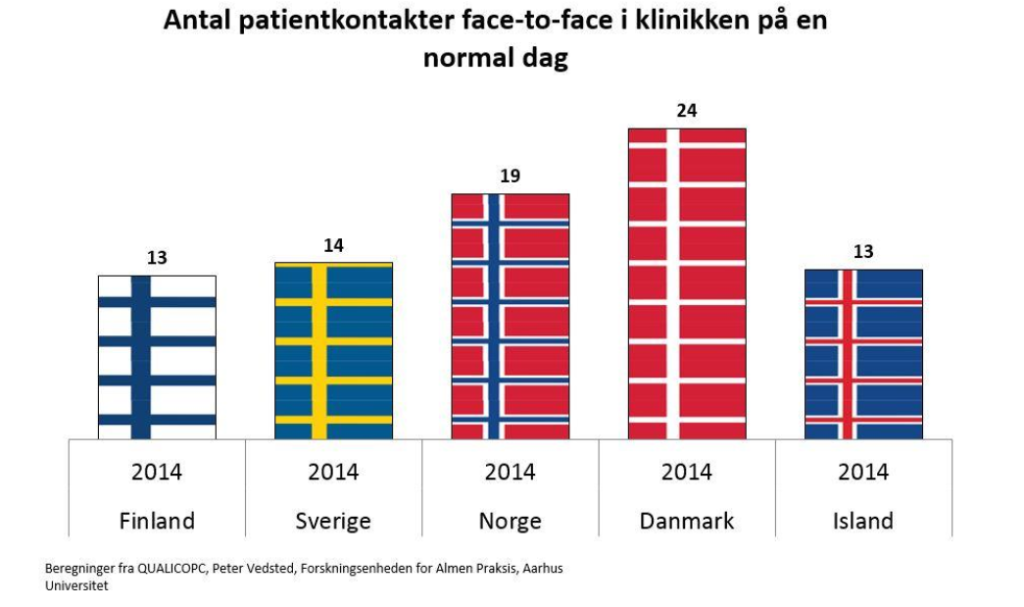
og anvender tilsvarende mere tid på ikke-patientkontakt (husk man i Sverige arbejder 40 timer pr uge i stedet for vores 37 timer – selvom få læger i Danmark arbejder så lidt som 37 timer!)
Okay så situationen i Stockholm (og Sverige) er definitivt et komplekst problem (jf Braithwaite) med mange “moving parts” og ingen simpel løsning (til trods for politikernes fortsatte forsøg – måske det ikke var dem, der skulle være ansvarlige, når de kun sidder i 4 år max?)
Mine forslag til eventuelle kerne-elementer bag en løsning (igen – dette er et komplekst problem, derfor er ingen én løsning sufficient. Det må og skal være multileds-løsning):
-1. Komplekse systemer
Før vi overhoved taler om ændringer indenfor sundhedssystemet så må alle parter lytte til hinanden (se del 2), og være i stand til at forstå hvordan ændringer skal foretages indenfor komplekse systemer. Optimalt har man læst og forstået følgende artikel / podcast
Vil man vide mere om komplekse systemer, og hvorfor “simple løsninger” ikke hjælper, men gør ondt, værre, så tjek følgende enormt vigtige og givlige gratis videoserier ud på youtube:
- Complex systems (som sundhedssystemet!):
og
- Systems change
0. Ændring i arbejdskutluren almen praksis
Behøver man virkelig at dokumentere alt? Kan det gøres mere effektivt? Hvordan kan man se ligeså mange patienter som i Danmark og Norge? (jeg har nogle forslag herunder, men kulturændring er en del af ændringerne der behøves)
1. Fjern- eller nuancer “det frie vårdval”
Dette er måske dét vigtigste punkt! Som overstående gennemgang illustrerer, så er det at vælge frit ikke lig med bedre kvalitet, mere sundhed eller bedre behandling (lidt som gruppe 2 forsikrings-patienter i Danmark. Springer man over filteret, får man hurtigt alt for specialiseret udredning – og man misser måske det, der egentlig var problemet, fordi udredningen var for smal fra start).
- Én læge – tryghed og kontinuitet: Patienten har bedst ved at have så få læger som muligt. Det skal være muligt at få second oppinions, men det skal ikke kunne gøres fra dag til dag. Doktor-shopping må undgås for enhver pris.
- Overblik over patienten: “nu har du læst min journal ikke?” – patienter er ikke fuldt klar over, hvor komplekst det er at få overblik. Derfor er konceptet med sammenfattende, opsummerende information enorm vigtig – særligt i tidspressede situationer. Alternativet er “journal myter”, der fortsætter igennem patientens journal. Kan patienten ikke få én læge, må overblikket gøres bedre.
- Alle patienter SKAL være tilknyttet én almen læge / lægehus (den danske model)
- Gør valget simpelt for patienten: Vi skal guide patienter til rette sted til at starte med (så vidt muligt). Det betyder IKKE fuld frihed. Den negative ret skal opretholdes, men den positive ret skal diskuteres med patienten ud fra lægelig vurdering. Når de først kommer ind, så er det første læge, der møder patientens ansvar at sende dem hjem, i stedet for at bestille tests (jf læge-triage diskussionen herover)
- Gør det muligt at anvende “time as a test” og “regression to the mean” (jf herover) – det gavner patienterne
2. Tydeliggør ansvarsområder for diverse specialer
Gør hoved-ansvarsområder tydelige, så hver sektor og hver læge ved, hvad der er deres ansvarsområde. Tvetydighed og flexibilitet skal selvfølgelig eksistere (patienter er ikke kasser), men der skal ikke være tvivl om, hvad der mindst forventes af hver afdeling / speciale / sektor
- Akutte tilstande som ikke skal ses i akutmodtagelsen: Oprettelse af flow systemer, hvor særlige grupper føres udenom akutmodtagelsen (fx tydelige DVT’er – jf RCEM’s AEC koncept)
- Privat-sektoren skal have samme krav som en offentlig afdeling af samme slags: Overblikket over hvem, der gør hvad, er sparsomt i Stockholm. Vi er forvirrede som læger – og der er ingen tvivl om, at patienterne også er det
- Tydelige ansvarsområder for ethvert speciale – både nationalt, regionalt og lokalt, samt fungerende mulighed for at klage, hvis dette ikke fungerer
3. Giv incitement til at “gøre ingenting” som læge: At være patientcentreret, er ikke det samme som at gøre det patienten siger
I dag, får lægen honorar hvis de gør “noget”, og “noget” belønnes bedst jo mere “noget” man udfører. Dette skaber et fuldstændigt absurd incitement til at gøre ting, som om det er en bedre behandling af patienten (som vi har set herover, at det ikke nødvendigvis er – særligt ikke i almen praksis).
Patient Centered Care is not offering patients anything they want (i.e. antibiotics for a viral illness or narcotics). Wishes should be honored, but not mindlessly acted on.
EmCases Ep 49: Effective Patient Communication, Patient Centered Care and Patient Satisfaction
Selvom patienter ønsker 24/7 lægedækning, så er det ikke nødvendigvist medicinsk det bedste for dem ift filter, regression to the mean, og at undgå overbehandling. Vi afhænger som læger af, at patienter har en hvis tærskel før de søger læge.
- Kendskab til probabilistisk tankegang
- Kendskab til blindspots, dunning-kruger, vigtigheden af feedback for at mitigere disse problemer
- Skab incitement for at “nøjes” med den lægelige bedømning uden at udføre paraklinik eller behandling på anden vis, andet end kommunikation
- Patienter skal opfordres til eget ansvar (empowering): Det er ikke af dovenskab, men for at patienterne ikke umyndiggøres i processen af diagnostik og behandling. Deres egen-håndtering af tilstanden er vigtig. At opfordre patienter i venteværelset eller ved ambulatorier til at skabe overblik i deres tilstand i form af en MAPLES-liste , er et eksempel af mange.
- Systemet bør være mere empatisk og skabe plads (både emotionelt og fysiskt i form af fx ambulatorier for funktionelle tilstande og multidisciplinære team) til patienter med funktionelle tilstande; multisyge ældre patienter (frailty); patienter med psykiatriske diagnoser (jf også Sodemann: Sårbar? – det kan du selv være). Det er desværre svært at tælle, hvor mange gange jeg har haft patienter med svære kroniske smerter, træthed, funktionelle neurologiske tilstande m.m, der ikke kan udredes eller hjælpes effektivt – som ikke kan ligges ind (“de er jo ikke syge”), men tydeligt er lidende og i behov af behandling (fx smertecenterbehandling)
- Systemet skal være bedre til at informere og forventningsafstemme overfor patienterne – hvad kan man, og hvad kan man ikke (det betyder også medierne har en stort del-ansvar)
- Fjern egen-betaling: det giver større problemer for lægen, når patienten betaler sig ind (endnu en lappeløsning). Det betyder blot, at patienten nu har investeret i sin vej til akutmodtagelsen, og vil gerne “have noget ud af det” (fx blodprøver eller CT) – selvom det de kan kræve er “lægelig bedømning” og ikke andet.
4. Fejl er som udgangspunkt systemfejl
Dette er faktisk noget Danmark kan lære af. I Sverige er fejl som udgangspunkt systemfejl
- Usikkerhed og “fejl”: Medico-legale system skal kende til “acceptabel miss-rate” konceptet. Kendskab til præ-test sandsynlighed og tærskelmodellen er essentielt.
5. Beslutninger om ændringer træffes i fællesskab med klinikere
Som Jeffrey Braitwaite beskriver, så kan komplekse systemer ikke ledes fra toppen. De skal ledes via feedback mekanismer
- Design systemet med feedback mekanismer
- Lad feedbackmekanismerne være “bløde” – lad os få at vide, når vi gør godt og skidt
- Gør feedback mekanismerne multidimensionelle i stedet for unidimensionelle (er det logisk at have en 4 timers regel? du er måske glad fordi du klarede patienten på <4 timer på dit ur – men det måler ikke kvaliteten af behandlingen, eller om patienten søger igen pga insufficient kommunikation og information)
- Læs Jeffrey Braithwaite’s afgørende paper fra 2018 om flere forslag og lyt til BMJ podcasten
- Enhver ændring skal mindst diskuteres med klinikere, og optimalt komme fra den afdeling der ønsker ændringen. Aldrig bare fra toppen og ned uden diskussion (uanset hvor meget populisme og stemmer der måtte være i det)
6. Fokus på opfølgningsmuligheder
Når jeg ser en patient på en akutmodtagelse, så kan jeg sagtens fungere som en vårdcentral – intet problem. Men kan patienten ikke sendes til den opfølgning de behøver indenfor en rimelig tid, så falder hele “time as a test” argumentet fra, og man er nødsaget til at sige, at patienten skal søge akutmodtagelsen (Stockholms største vårdcentral), hvis de bliver dårligere (simpelthen fordi 1) patienten har ingen læge og/eller 2) patienten kender / stoler ikke på sin egen læge og/eller 3) patientens egen læge har ikke tid før om 3 uger)
Manglende opfølgningsmulighed gør akutmodtagelsen til en almen praksis, og dette er spild af ressourcer, og patientusikkert for dem, der har tidskritiske livstruende sygdomme (den “grønne bølge” af patienter der ikke kræver akut behandling, fortynder de syge – og så godt er vores NEWS systemet ikke til at sortere i en sådan lav-risiko gruppe! – undertriage af alvorligt syge patienter er normen)
- Giv opfølgningsmuligheder for patienter der sendes hjem fra akutmodtagelsen (dette er et af de bedste råd fra EmCases Ep 129) – dette være sig vårdcentral akuttider- og evt subakutte ambulatorier, eller en slags “akutmodtagelse ambulatorie”, hvor man kan have akutmedicinere eller almen praksis læger på akutmodtagelsen til at følge op
7. Husk arbejdsmiljøet ved ændringerne
Vi er ikke robotter – arbejdsforholdene for de fleste læger er horrible jævnført med andre på samme uddannelsesniveau, selvmordsrater er høje og konceptet vi stadig kalder “burnout” (læs gerne Brindley et al 2019: Psychological ‘burnout’ in healthcare professionals: Updating our understanding, and not making it worse). Vores arbejdsforhold og dets konsekvenser er blevet velbeskrevet i bøger de seneste år (Also Human, Caroline Elton + This is going to hurt, Adam Kay + Hvis De lige vil sidde helt stille, frue, dr. Jacobsen er ny på afdelingen, Steffen Jacobsen, for at nævne nogle få), og at revolutionen indenfor dette område skal komme, hvis vi ikke vil have et system, der knækker
Man har i Stockholm i en rundspørge rapport blandt læger og sygeplejersker talt om hvad der skal til for at de har godt arbejdsmiljø ifølge dem selv. Man bør nok starte dér (kilde: Arbetsmiljön i primärvårdenIntervjuer med läkare och sjuksköterskor
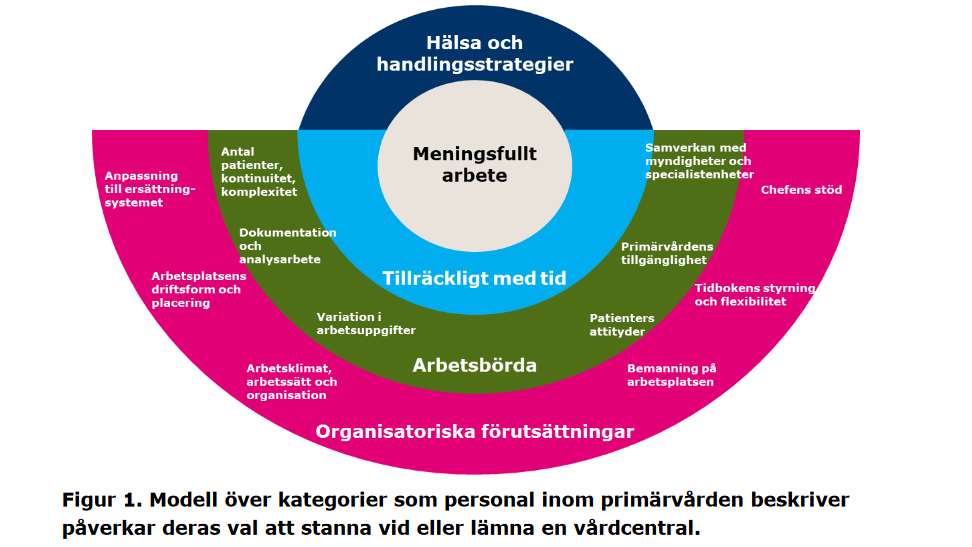
Specifikke pointer fra rapporten: Arbetsmiljön i primärvården oktober 2019
Som hardcore akutmediciner er du nok stoppet med at læse allerede. Jeg tror dog på tværfagligheden, og jeg mener, at for at forstå vores kollegaers problemer (og vores egne), kan det være sundt at læse videre. Almen praksis lægerne er nemlig ligesom os, og har samme behov og problemer:
Patient tyngde og kompleksitet som mål:
- Fra rapporten: “Det som politikerna pratar om är hur många man ska ha på sin lista, det är aldrig någon som pratar om patienttyngd och hur man ska mäta den. Det handlar inte om antal utan det handlar ju om vad det är för patienter jag har och hur många gånger de behöver komma “
- Min kommentar: Der må skabes differentieret honorar alt efter kompleksiteten
Dokumentationsarbejde og tid til patienten
- Fra rapporten: “Den administrativa tiden, det är någonting man hela tiden kämpat om för att få lite mer av… Man ska gå genom journalen, skriva, följa upp provsvar, vidta åtgärder, boka in patienter för uppföljning, ringa och förnya recept och så vidare. Allting vad det innebär och tiden räcker aldrig.”
- Fra rapporten: ” Det spelar ingen roll hur mycket vi informerar om tid per besöksorsak, om att den här frågeställningen behöver så här många minuter… utan de bokar fortfarande bara 20 minuter för en akut psykiskkris, en suicidal patient. Det går inte på tjugo minuter. Vi sitter med människor “
- Min kommentar: Jf foreslaget herover om ikke at skrive så lange journaler i primærsektoren, og have “listning” (kende sine patienter). Book dobbelttider (nogle patienter tager 5 min, andre tager 40 min).
- Rapportens forslag ligger opad det jeg mener: “Kontinuitet i arbetet, som att ansvara för patienter man träffar regelbundet, kan underlätta tidsproblemet”
Prioritering af patientens problemer
- Fra rapporten: “Vi har det här tillgänglighetsproblemet hos oss eftersom det är ont om doktorer. När till exempel en gammal människa kommer, då är det inte ett medicinskt problem jag förväntas lösas, utan då vill de ha hjälp med flera medicinska problem samtidigt. På den här halvtimmen är det jättesvårt att få tiden att räcka till, så det bli en stress av det också. Normalt sett så kunde man ta ett par, tre problem och sedan sätta tillbaks patienten till sig själv på återbesök, men tidböckerna är ju liksom så fulla”
- Min mening: Her mener jeg, Sverige gør fejl – Alt skal altså ikke løses på én gang! Undervis i 4F modellen, og gør som i Danmark, hvor egen læge er nødt til at hjælpe patienterne med at prioritere hvad de kommer med. Spørg “er der mere vi skal tale om i dag”, indtil de ikke kommer med mere (du har et overblik). Triagering findes således også i primær sektoren, og lad første mødet med patienten være et “triagemøde”, hvor man får overblik over alle problemerne, for dernæst at kunne prioritere dem og planlægge. Med tiden vil det blive lettere at lade patienten komme tilbage igen om 1-2 uger til ny tid om samtale om de andre problemer de havde
Second oppinion problemet
- Fra rapporten: ”Många kräver och tycker att de har rätt till en second opinion och så blirdet lite löjligt. Det försvårar för oss, det är fel, man ska inte använda resurserna på det sättet.
- Fra rapporten: ” De (patienter) springer till en annan vårdcentral för de har ingen fast kontakt. De har ingen i vården som de kan lita på, och så de springer hit och sedan vill de ha en massa saker, men de blir aldrig nöjda med det jag gör. Och när jag säger… ’men det här hjärtat låter bra, du behöver inte göra EKG.’ De litar inte på det. ’Nä men vem är du?”
- Min mening: Vi må være læger og have alliance med patienten. Er der genuin tvivl, må man i lægehuset prøve at diskutere med sine kollegaer eller lade en anden kollega se patienten. Få patienter kan ikke tilfredsstilles med dette, og ellers må de sætte sig på venteliste hos en ambulatorie-specialist eller søge privat. Patienten har en “negativ ret”, men ikke en “positiv ret” til at kræve, hvis de er blevet bedømt. Når det er sagt, så må en ændring i kulturen til ift overdiagnostik og angsten i befolkningen (jeg forsøger at gøre en lille del af dette igennem mine blogs)
Flere og flere krav / ansvarsområder med færre ressourcer
- Fra rapporten: ” Under de senaste två åren fick vi bara ökade krav från sjukhus, frånlandstinget, från Försäkringskassan, från sociala myndigheter och Arbetsförmedlingen, men, vi fick inte tillräckligt med resurser för att mötade här kraven.”
- Min mening: dette er et område, som også volder problemer i Danmark. Som system, må man realistisk se på hvad der er “nødvendigt” at en læge laver, og hvad der “ikke er nødvendigt”. Ud fra det man finder frem til, må man finde ud af, hvor længe den mængde papirarbejde realistisk ville tage en læge, og på den måde regne sig frem til, hvor mange læger der så behøves. I dag gør vi desværre ofte den omvendte vej (har en masse opgaver, som skal løses af færre og færre læger…). Hvad sker der med patienten, der skal tage 20 piller og kun kan spise 10? Han/hun tager de mindste. Hvorfor skulle læger være anderledes? Politikerne og samfundet må lave “medicingennemgangen” og beslutte, hvad der er vigtigt, og hvad der ikke er!
Ændret søgemønster
- Fra rapporten: ” Det finns en mer ideologisk önskan att man ska vara vårdcentralen förhela familjen, man ska kunna ta emot även små saker. Patienten ska känna att vi är deras vårdcentral och får de akuta besvär så ska dekomma till oss i första hand. Förkylda 3-åringar kan vi hänvisa till fleraställen om de ens ska till en doktor. Men utredningsfallen, dem har bara vårdcentralen… folk söker för någonting bara för att de kan, bara för att det är lättillgängligt, de är inte ens oroliga”
- Min mening: ….suk…let tilgængelighed skader systemet (jf filterfunktionen). Undervisning af hele befolkningen måske? Recipe mormor som vi sagde i pædiatrien. Det er svært at tvinge folk til at søge anderledes, hvis de er urolige eller føler de skal til læge. Men…undervisning vil nok gøre det nemmere (min far plejer at sige, at man må undervise sin patientflok – efterhånden lærer de det)
Problemet med at “arbejde 80%” (som man kan i Sverige, hvis man har børn):
- Fra rapporten: Jag kan säga att jag började med 80 procent, jag har en full patientlista och (jag får) jobba heltid men får en 80 procent lön
- Min mening: “fake fixes” er ikke løsninger.
Tilgængelighed
- Fra rapporten: “De gamla multisjuka får inte de tiderna, de är inte inne och bokar på webben på det sättet. Så det blir unga, som kanske inte har någonting som man behöver kolla egentligen, som bokar de tiderna”
- Min mening: IT-systemerne har skabt ulighed i samfundet. Ældre kan ikke det samme som unge. Er man kynisk, kan man sige, at problemet “løser sig selv” med generationsskifte, men indtil da, må man reservere pladser til ældre på en eller anden måde.
Overstående er ikke en komplet liste, men cherry picked udvalgte problemer, som findes i alle almen praksis systemer i norden. Mine løsninger er mine egne meninger. Jeg mener rapporter som denne er fantastiske til at illustrere et problem, som vi kan arbejde videre med i både Danmark og Sverige, da mange af problemstillingerne er de samme
Andre løsninger?: En kollega præsenterede ved SWEETs (svensk årsmøde) om triage-systemer, og selvom jeg er enig i præmisserne, så er jeg uenig i løsningen af overnævnte grunde. Som det foreslås, mener jeg ikke at triagesystemts løsning er andet end styrkning af primærsektoren – ikke destomindre er det en god opdatering ift triagesystemers mangler:
…og Danmark er på vej?
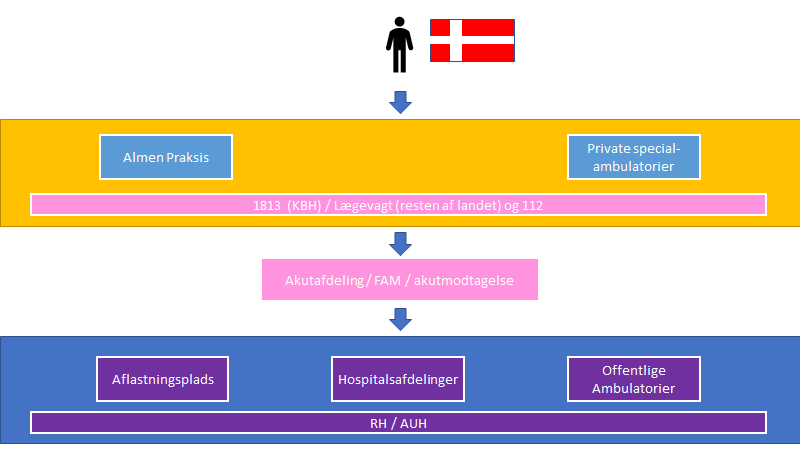
I Danmark har patienten i det meste af landet færre valgmuligheder, og akutmodtagelsen er afskærmet for patienter, der søger selv.
Dog er der i KBH en smutvej via 1813, således at det ikke er en læge, der nødvendigvis visiterer dig til akutmodtagelsen, og dermed har patienten en smutvej ind til akutmodtagelsen uden lægevisitation.
Man skal således være opmærksom på, om patienten er telefonvisiteret eller lægevisiteret, da populationerne i førstnævnte gruppe, alt andet end lige, er lavere risiko pga de begrænsninger der findes ved telefonvisitation – uanset kompetencen for den der sidder ved røret.
Er du svensk og læser denne blog, kan du stoppe hér – velvidende, at vi ikke er bedre end jer, men blot har haft bedre satsninger og styring for at vi er kommet hertil. For danskere der læser så langt (tak), og fortsæt gerne, fordi vores system er i gang med at ændres til det værre:
Det kan måske virke langt væk (helt ovre i Sverige og Stockholm), men principperne forklaret herover er nogle der er almen gyldige, og nogle jeg også i nogen grad ser i Danmark. Tre eksempler er
- Flere og flere almen praksiser (specielt i områder jeg kommer fra – Esbjerg og andre udkantsområder), lukker ned til fordel for “lægehuse”, hvor vikarlæger ofte er staben.
- 1813 findes i København og giver en ekstra ikke-læge visiteret vej ind på akutmodtagelserne.
- Debat om journalsystemer ejet af lægen eller patienten
Når man har arbejdet i Stockholm (hvis det ikke allerede var åbenbart), finder man ud af, hvor vigtig en velfunderet og stærk primærsektor med kundige specialister i almen medicin, er. De tager et enormt ansvar og fungerer dagligt som gate-keepers og opfølgningsorgan efter endt akutmodtagelsebesøg. Derfor er det på sin plads at ende denne del af bloggen med:


