Senest opdateret: 3/12-19
Info inden du begynder
- For kilder til tal anvendt i denne del, henvises til “the OMI manifesto” (Dr Smiths ECG blog / EmCrit) og “Who Needs the Cath Lab/Cards Consult” (Emcrit), hvis ikke andet er nævnt – links herunder
- Cardio.dk har opdateret sine guidelines til at inkludere det meste af understående. Derfor anbefales ALTID, at anvende cardio.dk som udgangspunkt – det der gennemgås i vores blogs er noget, der er ment som debatskabende, inspirerende, og faglig balast til akutmedicineren, der generelt ser anderledes populationer end speciale-NBV’erne er ment for
Er det tid til et paradigme skifte?
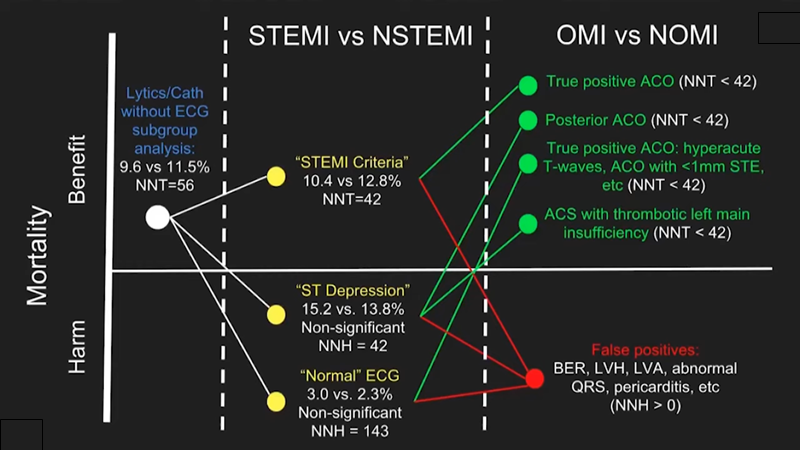
Lige nu arbejder vi i en falsk dikotomi: STEMI er akut PCI krævende, NSTEMI er ikke. Selvom vi har fået konceptet “STEMI-ækvivalenter”, så hænger paradigmet stadig ved.
I stedet for at forklare overstående billede, vil jeg anbefale alle at se videoen: The OMI manifesto (findes på youtube, Dr Smiths ECG blog og EMcrit) lige nu, og komme tilbage hertil bagefter
Vi arbejder for tiden i STEMI/NSTEMI-paradigmet, som erstattede q-tak paradigmet. Og det er fint. Men vi skal til at videre
Stop engang og stil dig selv spørgsmålet: Hvad er det vi egentlig leder efter når vi møder patienten med brystsmerter og mistanke om AKS?
Patienten er ligeglad med, hvordan deres EKG og troponiner ser ud, hvis det ikke repræsenterer en betydelig forestående risiko for deres livskvalitet og livslængde (POEM = Patient Oriented Outcome that Matters). EKG’et sammen med alle andre test vi udfører (anamnese, ekko, stress tests, angiografi, KAG) er med til at afgøre patientens risiko for akut- og infark-inducerende okklusion af et koronarkar, der giver ophav til irreversibel iskæmi (og komplikationer deraf) på hjertet.
Det vi med andre ord leder efter ved patienten med brystsmerter (eller anden atypisk præsentation), er om de har en symptomgivende og mortalitets/morbiditets inducerende infarkt:
- OMI – Occlusive myocardial infarction -> behøver akut PCI
- NOMI – Non-occlusive myocardial infarction -> behøver ikke akut PCI
Hvordan prøver vi at skelne mellem OMI og NOMI?
I vores nuværende paradigme, går det alene ud på STEMI vs NSTEMI (jeg ved, at vores kardiologer i min erfaring i Danmark er dygtige til ikke strengt at forholde sig til dette paradigme – men jeg synes vi skal gå et skridt videre og fjerne det)
Hvorfor STEMI/NSTEMI-paradigmet ikke er godt for patienten
Problemet med STEMI/NSTEMI paradigmet er ikke, at det er forkert. Det er, at det er outdated ift hvordan vi praktiserer. STEMI/NSTEMI er bedre end det paradigme det erstattede. Í the OMI manifesto-video / Pdf filen udtrykkes flere valide grunde til, at dette paradigmeskifte må foretages for patientens skyld. For mig er den vigtigste grund denne:

Kun 75% med STEMI og brystsmerter har OMI (dvs 25% har noget andet) og op imod 25% med NSTEMI og brystsmerter har OMI (dvs STEMI er ikke det eneste vi skal kigge efter for at opdage OMI og akut behov for PCI)
Det vil sige, at 25% af NSTEMI’er som er akut PCI krævende ikke kommer til PCI hurtigt nok ud fra nuværende paradigme. Vil du undlade af udføre PCI på en STEMI? Hvorfor så en NSTEMI? – de PCI krævende af dem, har samme grundårsag: OMI
Jeg vil anbefale alle der arbejder med vurdering af akut EKG og tjekke: The OMI manifesto video på youtube (eller læse dokumentet fra Dr Smiths ECG blog / Emcrit)
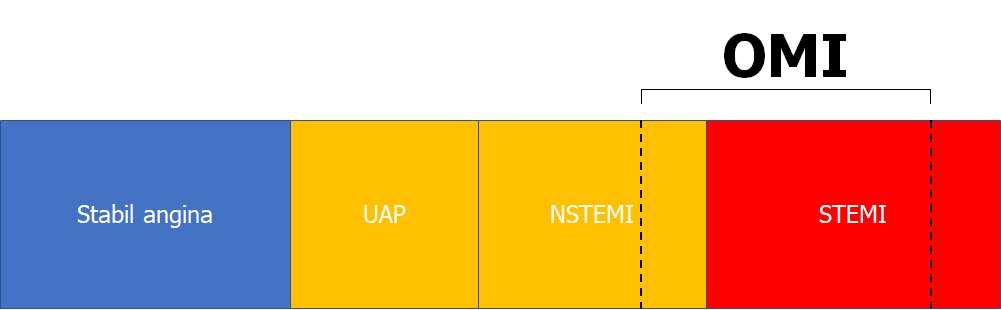
Ændringen af vores model til OMI-paradigmet – 25% af NSTEMI’erne og kun 75% af STEMI’erne har OMI – resten har NOMI (NOMI ikke medtegnet, da UAP kontroversiel efter højsensitive troponiner – jf del 3)
Billedekilde: Egen produktion
Hvorfor er det hér relevant for mig som akutmediciner?
I dagens Danmark (og Sverige, hvor jeg arbejder), ser vi sjældent de ”tydelige” STEMI’er på akutmodtagelsen, medmindre de er walk-ins (hvilket i Danmark ikke findes længere). Patienten med STEMI kommer i dag relevant direkte til PCI-centre via visitation af præ-hospitale EKG’er. Så den population vi ser, er frasorteret de tydelige STEMI’er – vi ser “krummerne”, af brødet – når de store og tydelige stykker er taget, og det er det, vi skal være eksperter i!

Åbenlyse strokes, åbenlyse STEMI’er og forhåbentligt snart også åbenlyse DVT’er (RCEM – Ambulatory Emergency Care), køres udenom akutmodtagelsen, så de kan få relevant behandling. Alt efter visitationen for en patient før de kommer til dig, så er vi ofte efterladt med “tvivlstilfældende”.
Jeg vedholder, at det er ikke de åbenlyse patienter, der er svære i akutmedicin: Stroke og STEMI er ikke svært at se, når de tydelige (prøv derimod at finde hvilke du iKKE skal behandle, fordi de er mimicks).
Det, der er svært, er grænsetilfældene, og det er dét, som er en af de vigtigste ekspertiser for en akutmediciner. Risikobedømningen!
Når alle EKG’er med tydelige ST-elevationer sorteres fra via visitationen, må vi som akutmedicinere være skarpe nok, til hurtigt at få ringet til PCI for dem, som har mindre tydelige (eller har udviklet sig tydeligt siden visitationen)
Vi er ikke kardiologer eller neurologer – derfor skal vi tale med vores dygtige kollegaer. Men vi er vant til at se “krummerne” (OMI’er uden STEMI og TIA / Stroke uden tydelige tegn fx bagre strokes med svimmelhed), og har en population der er meget mere generel end deres. Derfor må vi have bredere kriterier for ikke at misse.
Se også del 1+5 og/eller SMACC vimeo: is emergency medicine a failed paradgime
I vores gruppe af patienter med brystsmerter, er der ud fra nuværende paradigme stadig mindst 25% OMI’er tilbage! OMI’er vi skal fange og sende til PCI.
Dette kræver, at vi kan overbevise vores kardiologer om det (eller optimalt set blive enige med vores kardiologer om hvilke kriterier der skal til). Dette er ikke en konkurrence om hvem der er bedst – vi er gode til hver vores ting. Eksperter på hvert vores felt. De ser en smallere population, og skal kunne grovsortere (teleEKG), vi ser den brede population og skal kunne lave finere sortering (undersøgelse i akutmodtagelsen).
Hvordan sorterer vi OMI fra NOMI?
Vi gør allerede mange af de rigtige ting. Det er nuancerne, vi skal forbedre, og vi skal tænke probabilistisk (jf del 1 og øvrig tidligere blogs på emnet – eller for hurtig opsummering First10Em)
STEMI er ikke lig med OMI, men har en LR+ på 5 (i bedste fald ud fra OMI manifesto bedømt af experterne på hhv sensitivitet og specificitets maksimering). Desuden en IRR der er dårlig.
NSTEMI kan være lig med OMI
Der er formentlig nogle OMI’er som kommer så tidligt, at de ikke har EKG forandringer før senere.
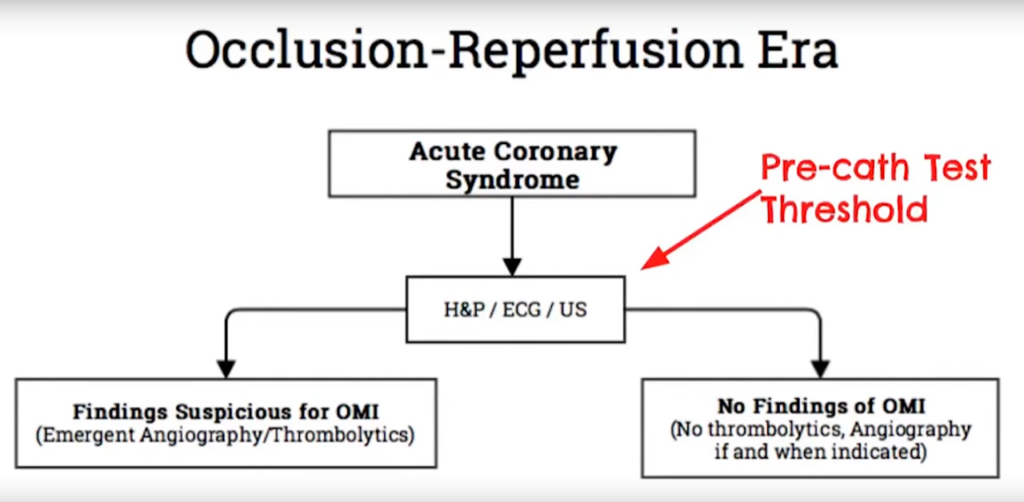
Derfor anbefaler jeg følgende vigtige punkter i brystsmerteudredningen
- Tænk på timingen: hvornår kommer patienten ift deres debut af brystsmerter (afgør om de potentielt kan være “for tidlige”), og hvornår er blodprøver og EKG taget ift debut af brystsmerter (en vigtig grænse i HEART-pathwayen er før eller efter 3 timer ift om man skal tage serielle troponiner for at kunne komme under en “acceptabel miss rate” – se del 4)
- Lyt til historien og fortolk den som vi talte om i del 1: Probabilistisk. Efter anamnese og objektiv, forsøg at give patienten en post-test sandsynlighed (dette afgør hvor meget du stoler på en negativ troponin / normalt EKG, sammenholdt med timingen – skal der tages flere snart igen?)
- Anvend højsensitive troponiner
- Anvend HEART score og HEART-pathway (se del 4) i lav-moderat risiko patienter som hjælp til hurtig “udelukkelse” (gruppering i lav-risiko)
- Anvend serielle troponiner og EKG’er hvor nødvendigt.
Målet med overstående er at lure ud, hvem, der har OMI (dvs skal have akut PCI foretaget), hvem der har NOMI (dvs best medical treatment), og hvem, der hverken har OMI eller NOMI (se del 4 og 5). Hvem har høj risiko for OMI?
- Anamnese / objektiv undersøgelse (jf del 1) med høj AKS suspicio intraktable brystsmerter (trods behandling) og/eller nye EKG forandringer (uanset hvilke) – overvej om du behøver vente på troponinen (og om den er negativ, hvad du i så fald vil gøre)
- Karakteristiske EKG forandringer (se herunder)
Potentielle OMI patienter, der ikke har overstående features (fx smerterne er væk enten med uspecifikke EKG forandringer og/eller forhøjede troponiner), kan vi ikke altid fange på akutmodtagelsen, men ligges ind til serielle EKG’er og troponiner på afdeling, og får medicinsk behandling i mellemtiden. GRACE-scoren er anvendt i Danmark til at forsøge at skelne mellem NOMI og OMI ved patienter, der ikke har åbenlyse tegn på OMI – hvem skal have KAG og hvornår?
Efter end udredning indenfor OMI-paradigmet, vil patientens diagnoser se således ud (Om UAP stadig skal eksistere efter højsensitiv troponinernes indførelse er en diskussion for del 3 af denne blog)
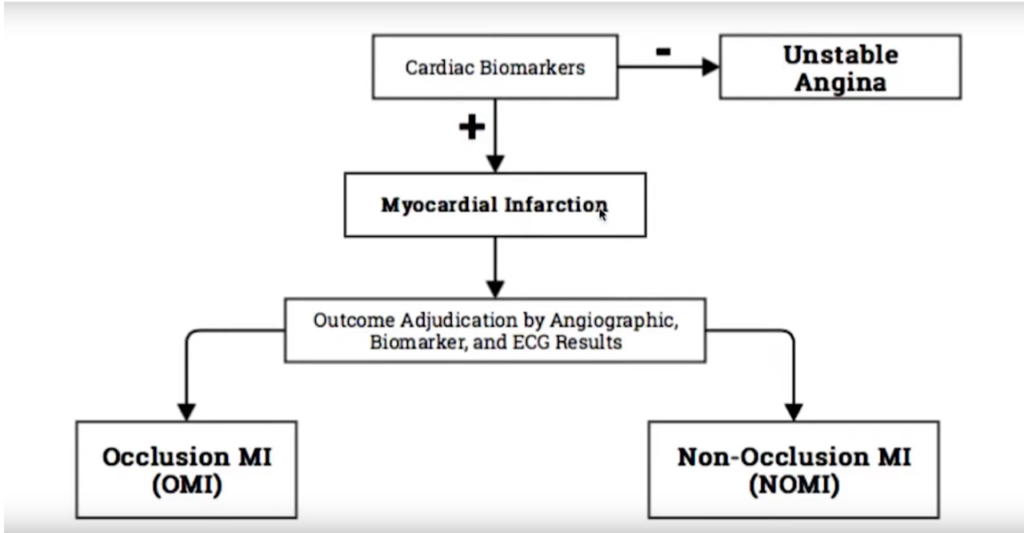
Det er vigtigt, at slå formålet med OMI helt fast:
Mange af de patienter vi taler om hér – OMI Vs NOMI, vil blive lagt ind alligevel, under STEMI og NSTEMI paradigmet, fordi de gør os urolige nok til at være indlæggelseskrævende – enten pga troponinslip, EKG forandringer eller historien.
Det er ikke spørgsmålet om patienten skal blive eller skal hjem: Det er spørgsmålet, om patienten skal akut til PCI eller op på afdelingen (hvor PCI som udgangspunkt ikke er mulig, og patienten måske ikke ses af læge før det er efter 12 timers vinduet)
EKG forandringer og OMI: 10 ting at kigge efter!
STEMI er altså bare én af flere højrisiko-features på EKG’et for OMI, og dette er i nuværende paradigme falsk-positivt i 25% af tilfældene (jf OMI-manifesto: the false negative paradox).
Men hvordan kan vi ud fra EKG’et på akutmodtagelsen / teleEKG’et, finde NSTEMI patienterne som er høj-risiko for OMI?
Det er det, din kardiolog nok vil kalde “STEMI-ækvivalenter” – men vi vil væk fra hele STEMI-paradigmet af overstående grunde – jeg leder ikke efter STEMI, jeg leder efter OMI!
Derfor vil jeg hér præsentere de 10 EKG forandringer ved AKS-suspekte patienter, der er i højest risiko for at have OMI ud fra EKG kriterier alene (husk altid at bedømme præ-test sandsynligheden), og som udgangspunkt med det samme, skal konfereres med en kardiolog / PCI læge (eller kardiolog alt efter dit setup).
Cardio.dk -> AKS og Akutte hjerteygdomme visitation og differentialdiagnostik har flere af disse “STEMI-ækvivalenterne” OMI-suspekte EKG forandringer stående på deres NBV, og som altid opfordres du til at gå efter deres guidelines. Dette er ment som supplement og detaljer
Understående kan være tungt at komme igennem, og det er ment som et opslagsværk. Vil du have en hurtig gennemgang tjek da følgende video
og dette “cheat sheet” fra EMcrit / Dr Smith

OMI med “klassisk STEMI“
1: Klassiske kriterier for STEMI: ST-elevation i 2 naboafledninger (se figur) ved J-punktet, med følgende definition af signifikant ST-elevation:- Mænd <40 år: 2,5 mm i V2-V3 og 1 mm i alle andre afledninger
- Mænd >40 år: 2,0 mm i V2-V3 og 1 mm i alle andre afledninger
- Kvinder (uanset alder): 1,5 mm i V2-V3 og 1 mm i alle andre afledninger
Bemærk: naboaflednings-EKG’er herunder
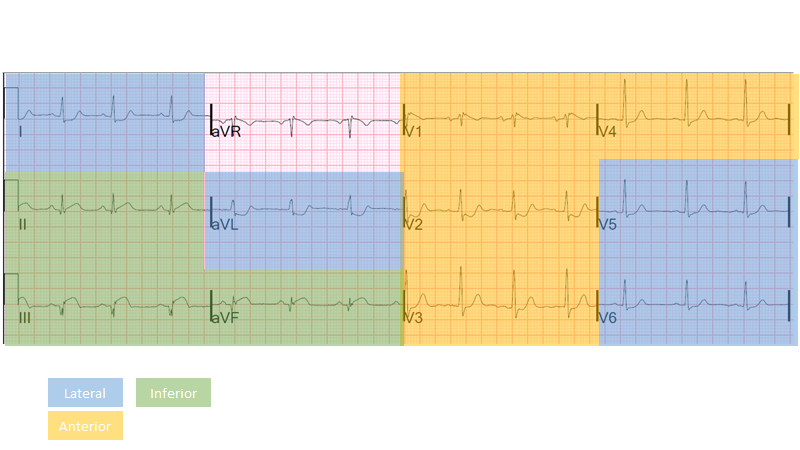
FIY: inferior og posterior STEMI – kilde: http://hqmeded-ecg.blogspot.com/2014/05/inferior-and-posterior-stemi-what-else.html
FIY: HypoK+ 1,8
FIY: normalt EKG
Disse STEMI-kriterier har ifølge Dr Smith (Dr Smiths ECG blog, the OMI manifesto) en
- sensitivitet på ca 70-75% (når læst af akutmediciner) og specificitet på 85% (når læst af interventions kardiolog) for OMI. Dette svarer altså til en LR+ på 5 og LR- på 0,29.
- IRR (interrater reliability): generelt dårlig for OMI
Kilde: The OMI manifesto og Who Needs the Cath Lab/Cards Consult
Således skal ST-elevationer anses som en test med LR, og ligeså skal NSTEMI-forandringer – altsammen med præ-test sandsynligheden som baggrund (jf del 1). Har patienten ingen brystsmerter eller tegn til atypisk AKS, og du ser lav-specifikke / lav risiko ST-elevationer (modsat de hér gennemgåede EKG kriterierne for højrisiko forandringer for OMI), må du derfor i høj grad overveje om det er ”falsk positiv”. Omvendt, har patienten klassiske ulindrede brystsmerter der stråler til begge arme, er svedende / diaforetisk og kaster op trods normalt EKG, må man overveje at ringe PCI / kardiolog alligevel – evt før TnI kommer! (spørg dig selv, alt efter smerte-debut tidspunktet – vil du undlade at gøre det, hvis den første troponin kom ud negativ med denne patient?)
Har din patient med andre ord en høj præ-test sandsynlighed (enten med eller uden hjælp af HEART scoren – se senere), så kan du behøve at ringe PCI selv uden EKG forandringer! Dette er logisk ud fra et probabilistisk mindset. Siger de nej, må man nøje følge EKG og troponin dynamikken
Nogle vigtige pitfalls ved ST-elevation bedømning er følgende
- Tidlig repolarisering Vs STEMI i LAD: En af de klassiske problemer ved STEMI-kriterierne er ”tidlig repolarisering Vs anterior STEMI”, som kan ses hér (EmCases ECG Cases 2: Early Repolarization or Anterior STEMI?)
- De “klassiske STEMI-kriterier”, går ud fra absolut højde af ST-segmentet: Et stort problem med de klassiske kriterier (som I vil se i NSTEMI OMI’erne herunder) er, at STE (ST elevation) defineres ud fra milimeter-kriterier UDEN hensynstagen til, hvor stort QRS komplekset er. STE skal ALTID og fortolkes i relation til QRS kompleksets størrelse. En STE ligeså stor som QRS-segmentet er meget urovækkende, også selvom STE er <1 mm (vær særligt opmærksom i inferiore afledninger)
- Pågående smerter uden klassiske ST-elevationer, men NSTEMI / uspecifikke forandringer: Enhver patient med pågående smerter trods optimal medicinsk behandling og EKG forandringer (og troponin stigning), bør konfereres med PCI-lægen mhp akut PCI. Under alle omstændigheder er serielle EKG’er og troponiner vigtige og overveje differentialdiagnoser
- Q-takker og STEMI: I litteraturen findes eksempler på, at man undlader PCI når patienten med STEMI har udviklet q-takker (som udtryk for, at ”penumbra” ikke forefindes mere) – dette er dog ikke helt rigtigt (q-takker kan ifølge Dr Smith være til stede 1 time efter smerte start), og ST-elevationer med q-takker skal stadig konfereres.
- Det er jo bare perikardit: Dr Smiths EKG blog har flere mottoer – bl.a ”you diagnose pericarditis at your perill”. Selvom vi tænker, at perikardit er årsagen, når der forefindes udbredte ST-elevationer, så kræver det et nøjere blik inden du udelukker OMI: http://hqmeded-ecg.blogspot.com/2018/06/you-diagnose-pericarditis-at-your-peril.html
Øvrige STEMI mimicks er fx (https://litfl.com/st-segment-ecg-library/ )
- Aneurisme i venstre ventrikel (LV)
- LV hypertrofi (”appropriate disconcordance” – se også sgarbossa kriterierne herunder for ”in-appropriate disconcordance”, da LVH ligner LBBB meget: a) ST elevationerne er appropriatly disconcordante i V1-V3 og b) ST depressionerne er diconcordante ift høj R-tak i V5-V6) – pas på enhver form form konkordant ST-elevation! – https://litfl.com/left-ventricular-hypertrophy-lvh-ecg-library/
NSTEMI med OMI: aVL, aVR og inferiore afledninger

2a: Inferior wall ischemia (https://litfl.com/inferior-stemi-ecg-library/)- Enhver elevation af to naboafledninger i II, III og aVF, med enhver ST-segment depression (reciprok depression) i aVL
Bemærk:
- Dr Smith bemærker: ”If there are well developed QS-waves, it is likely to be old MI with persistent ST elevation. LV aneurysm, LVH, WPW, and LBBB all have repolarization abnormalities that produce reciprocal ST depression in aVL. If these are not present, ST depression in aVL is highly sensitive and specific for acute inferior MI” (Who Needs the Cath Lab/Cards Consult – EMCrit og Dr Smith)
- “enhver” og ST-depression i aVL (jf 2a kriterierne) er meget vigtige hér. Det klassiske 1mm kriterie for “klassisk STEMI” (1) ses lkke altid, og særligt ikke de inferiore afledninger:
18% of STEMI patients have ST elevation less than 1mm (two-thirds of involving the inferior wall), and only a quarter received reperfusion within the first hour of arrival (Birnbaum Y et al)
In a study of 426 cases of inferior MI , of which only 87% met STEMI criteria, 99% had some ST depression (0.25mm) in aVL; and zero of 49 cases of pericarditis had any ST depression in aVL (Marti D et al)
EmCases, 2019: ECG Cases 3: Can you find the subtle inferior MI?
Bemærk: For at øve cases bare med denne forandring jf EmCases ECG blog part 3 – i denne blog post har de følgende take home points
- ST depression in aVL can be secondary to prior MI or LVH but should not automatically be attributed to them
- Primary ST depression in aVL is highly sensitive for inferior MI, differentiates if from pericarditis, can be the first sign of occlusion, and can prompt a search for other signs of occlusion–including subtle ST elevation, straightening of the ST segments, hyperacute T wave, new Q waves, anterior ST depression/pseudonormalization, or ST elevation in posterior leads
- If in doubt: serial ECGs, POCUS, urgent cardiology consult
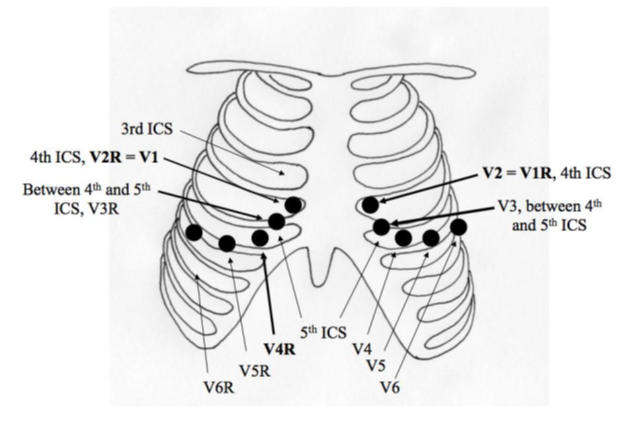
2b: Højre ventrikel (RV) infarkt (https://litfl.com/right-ventricular-infarction-ecg-library/ ) – Når patienten har 2a, skal man overveje følgende for at blive opmærksom på at hele RV er infarceret (i stedet for bare en del af RV som ved 2a uden 2b tegn). 2b tegn er:- Tegn på 2a (se herover) + en af følgende:
- Konventionelle tegn på 12-afledning EKG: ST-elevation i V1 (Der findes ét ekstra tegn (ST elevation i III > II), men dette angiver Dr Smith er en myte, og er sensitivt, men ikke specifikt, og anbefaler derfor ikke, at man kigger efter dette. Findes disse tegn ikke, overvejes V3-V6R afledninger (jf herunder))
- Ekstra tegn (kræver V3-6R afledninger – se figur): ≥0,5 mm ST-elevation i V3-4R
Bemærk: årsagen til, at 2b er vigtig at kende ved alle med 2a, er at de i højere grad end andre STEMI’er er blodtrykssensitive ved pre-load reducerende medicin (fx NO) – evidensen er ikke hel konklusiv omkring graden af farlighed, som tommelfingerregel bør man tale med kardiolog og observere patientens blodtryk nøje, inden man giver nitro til denne patientgruppe (2a, men særligt 2b).

Jf også youtube-videoen “STEMI Equivalents – Tarlan Hedayati, MD “
3: Høj Lateral MI – se Dr smiths ECG blog for eksempler- Enhver ST-elevation i aVL med ST-depression i III (+/- II og aVF – dvs se også 2a)
4: Diffus ST-depression med ST-elevation i aVR – https://litfl.com/lmca-occlusion-st-elevation-in-avr/
NSTEMI med OMI: V1-V6
Grenblokkene (LBBB og RBBB)
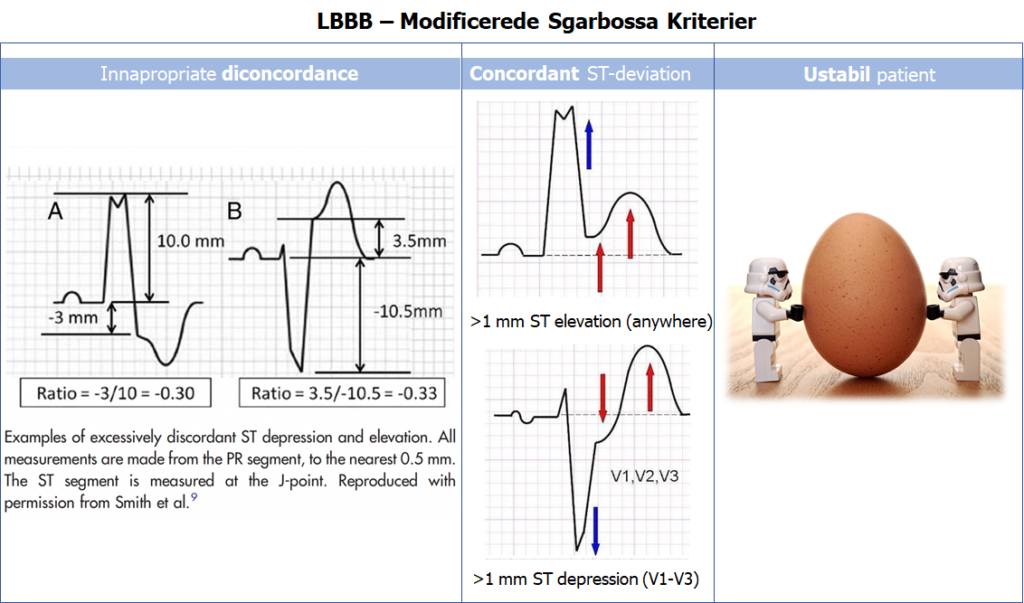
5: ”STEMI-ækvivalente venstresidige grenbloks (LBBB)”: Ny eller ændret LBBB med modificeret Sgarbossa kriterier (eller en ustabil patient med LBBB) – https://litfl.com/sgarbossa-criteria-ecg-library/ – score 3 point eller over:- ≥1 afledning (hvor som helst) med ≥1 mm konkordant ST-elevation (5 point)
- ≥1 afledning i V1-V3 med ≥1 mm konkordant ST-depression (3 point)
- ≥1 afledning (hvor som helst) med ≥1 mm ”uproportionerlig / inappropriate diskonkordans” – defineret som ST-elevation som udgør ≥25% af dybden af S-takken (2 point)
6: ”STEMI-ækvivalente højresidige grenbloks (RBBB): Nyt RBBB (Right bundle branch block – højresidigt grenblok) med LAFB (left anterior fascicle block) – karakteristisk udseende, jf https://litfl.com/bifascicular-block-ecg-library/ og ecgmedicaltraining.com . Vær særlig opmærksom på
Nr 6 er den, der ændrer min praksis mest, og jeg er endnu ikke helt overbevist, selvom det virker til, at litteraturen støtter op om konceptet at Ny RBBB, særligt med LAFB og relevant anamnese, bør overvejes for PCI.
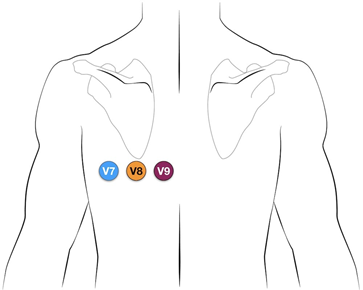
7:Bagvægs STEMI (posterior MI) – https://litfl.com/posterior-myocardial-infarction-ecg-library/- Konventionelt tegn på 12 aflednings EKG: Præ-kordial ST-depression ≥1 mm i V1-V4
- Ekstra tegn (kræver afledninger på V7-V9): ≥0,5 mm ST-elevation i V8-V9 øger din specificitet (er man i tvivl udføres dette)
NSTEMI med OMI: Farlige T-takker
Som tommelfingerregel, så skal t-takker ses i proportion til QRS komplekset. Er T-takken betydeligt større end QRS-komplekset med relevant historie, er dette et tegn på, at man må udføre serielle EKG’er og tale med kardiologen eller PCI-lægen
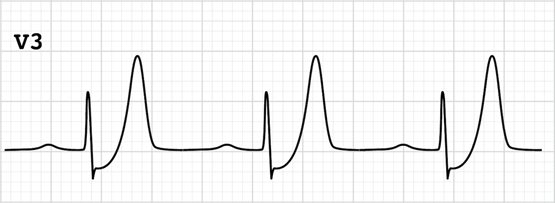
Bemærk uppsloaping ST-depression med uproportionerlig høj T-tak ift QRS
Kilde: LITFL
8: De Winters ST/T-komplex (https://litfl.com/de-winter-t-wave-ecg-library/ )- ST-depression >1 mm “upsloaping” ved j-punktet I V1-V6 + Høje t-takker og normal QRS bredde
9: Hyperakutte T-takker (HATW)- T-takker uproportionerligt større end QRS komplekset
- DDx: HyperK+ (tag K+ og serielle EKG’er)
Kilde: Dr Smiths ECG blog – http://hqmeded-ecg.blogspot.com/2013/11/why-we-need-12-lead-st-segment.html
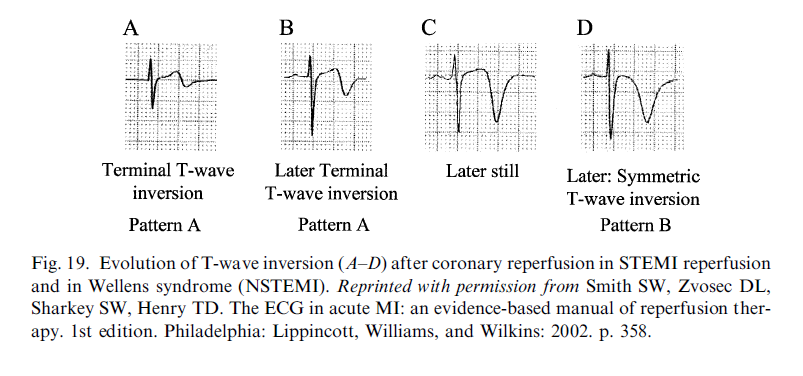
10: Wellens fænomen (https://litfl.com/wellens-syndrome-ecg-library/)- Ved brystsmertefri patient, som tidligere har haft angina: Bifasisk t-tak (op -> ned) (Type A) eller dyb inverteret T-tak (Type B). Oftest i V2-V3
Bemærk:
- “op -> ned” kan forveksles med “ned -> op” (hypoK+, amal mattu: Hypokalemia: You thought you knew how to recognize it, EEM, youtube)
- “dyb inverteret T-tak” kan til forveksling ligne “terminale T-takker”, som kan ses ved alvorlige akutte intrakranielle katastrofer (fx SAH)
- Når du skal finde en bifasisk t-tak, så kig altid på den sidste del af t-takken for at finde ud af, om den er positiv eller negativ
- Inversion af t-takker: Isolerede t-taks inversioner er ikke specifikke for OMI uden andre tegn fra fx ST-segmentet, men kan være tegn på NOMI. Der kan dog være andre årsager til inversion af t-takker (fx cerebral skade = ”terminale t-takker ; Lungeemboli etc) som kan være patologisk. En pearl er, at t-taks inversioner i naboafledningerne III og V1 (blandt svenske akutlæger kaldt ”Kosuge tegn” efter Kosuges studie i 2012) er lungeemboli og ikke AKS (jf https://litfl.com/ecg-changes-in-pulmonary-embolism/ )
Opsamling
Det kan være svært at huske alle overstående mønstre, og derfor anbefales altid følgende
- Tænk altid på præ-test sandsynligheden når du fortolker EKG’et – hvem er patienten, hvilken demografisk gruppe tilhører han/hun og hvor stor mistanke har du for AKS ved denne patient. Jo større mistanke, des mere nøje udredning (og gennemgang af EKG’et).
- EKG’er kan aldrig tolkes UDEN præ-test sandsynligheds bedømning
- Brystsmerter med EKG forandringer og troponin udslip kan være meget andet end AKS – overvej altid relevante differentialdiagnoser (Aorta dissektion, arytmi, lunge-emboli m.m)
- Hvis tvivl, tag serielle EKG’er / troponiner (fx efter 1 time) og kig efter dynamik
- Hvis tidligere EKG’er findes, sammenlign da med dem
- Spørg kardiologer ved tvivl
- Pågående brystssmerter trods medicinsk behandling og enhver EKG forandring kræver nøje overvejelse om invasiv behandling
Den samlende tjeklisteliste for “ingen tegn til akut PCI krævende iskæmi” – har patienten en af understående, må kardiolog / PCI kontaktes akut:
- Subjektive symptomer: Enhver af understående eller NSTEMI forandringer med pågående smerte uden hjælp af nitro/morfin
- ST-elevation i 2 naboafledninger >1 mm fra j-punktet undtaget V2-V3 (>1,5-2,5 mm alt efter køn og alder)
- Subtle ST-elevationer
- aVR: Isoleret aVR (the ophane) med ST-depressioner andre steder (obs LAD)
- II,III og aVF: Envher ST-elevation i Inferiore (II, III, aVF) +/- hypotension –> se efter ST-elevation i V1 (overvej V4R-V6R) (obs proximal RCA)
- V1-V6: Tidlig Repolarisering Vs subtle LAD: anvend evt MdCalc og se EmCases ECG part 1 (early repolarization) for cases
- aVL: Enhver ST-elevation i aVL med ST-depression i én af de inferiore afledninger (III og evt II eller aVF)
- Alvorlig ST-depression
- aVL: Enhver ST-depression i aVL -> kig på inferiore (II, III, aVF) for enhver ST-elevation (obs proximal RCA)
- aVR: Diffus ST-depression med ST-elevation i aVR
- V1-V6: upsloaping ST-depression med uproportionerlig høj T-tak (De Winters – obs LAD)
- V1-V4: ST-depression >1mm (reciprok STEMI) –> hvis tvivl, anvend V6-V9
- Grenblok
- Ny LBBB med 1) pågående smerte / instabilitet, 2) Konkordance (ST-elevation uanset hvor eller ST-depression i V1-V3, 3) uproportionerlig diskonkordance (ST-deviation / R eller S-takken = >0,25)
- Ny RBBB med symptomer på iskæmi (særligt med LAFB)
- T-takker (tag ALTID K+ ved T-taks abnormaliteter – kan både være hyperK+ og hypoK+)
- Uproportionerligt store T-takker jf med QRS -> overvej 1) De Winters (V1-V6), 2) Hyperakutte T-takker (tag K+, diskuter med kardiolog hvis normal K+)
- V1-V6: Wellens fænomen: Bifasisk T-tak (op -> ned, Type A) eller meget dybe T-takker (type B)
- Q-takker
- Indikerer gammelt infarkt, men ved ST-elevationer skal det konfereres med PCI / kardiolog
Dr Hedayati foreslår en anden mnemonic for de værste man kan misse (dvs STEMI og early repolarization er ikke med): HOW BAD. Jeg har modficieret den lidt, så den inkluderer ST-elevationer og aVL (således alle 10 forandringer):

- ST-elevationer? Åbenlyse STEMI’er i naboafledninger jf klassiske STEMI-kriterier
- HATW (hyper acute T-waves)
- OHCA (out of hospital Cardiac arrest)
- Wellens fænomen
- BBB (RBBB eller LBBB)
- aVR STE og aVL STE eller ST depression (aVR ST-elevation med ST-depressioner) og (aVL ST-depression med enhver ST-elevation i inferior afledning eller aVL ST-elevation med enhver ST-depression i III)
- De Winters
Basal gennemgang af basic EKG findes bl.a i en gratis pdf hér
Gratis oversigt over overstående EKG-kriterier for akut PCI findes
Og en dybere forklaring kan fås hér
- Scott Weingart feat Dr Smiths ECG blog, EMCrit: Who needs emergent PCI part I + II
- The OMI manifesto (pdf og video – se herunder)
Videoer findes her
- STEMI Equivalents – Tarlan Hedayati, MD (youtube) –
- EEM 2015 Top 6 #3 Amal Mattu – Catching STEMIS –
- Steve Smith Subtle ECG Signs of Ischemia (SMACC, vimeo) –
- The OMI manifesto (EmCrit / Dr smith’s ECG blog / youtube) –
Cases
- EMCases ECG series part 1-3 (anbefales stærkt!)
- ECG library (LITFL)
- Dr Smiths ECG blog
Interaktiv case i akutmedicinsk setting
- ECG stampede app (prøv den! den er sjov og relevant!)
Bottom line: EKG’er skal ses som surrogatmarkører (test med en LR som alt andet), for hvad vi i virkeligheden leder efter – OMI (okkluderende myocardieinfarkt). STEMI/NSTEMI paradigmet bør ændres til fordel for et nyt OMI/NOMI paradigme, bl.a. da 25% af NSTEMI’er er mindst ligeså høj risiko som STEMI’er, og derfor også bør køre direkte til PCI. Desuden er STEMI-kriterierne kun ca 75% sensitive, i deres aktuelle form. At tro, at STEMI er farligt, og NSTEMI ikke er (som STEMI-paradigmet implicit foreslår), er altså forkert – dette skal dog ikke lede dig til at tro, at STEMI’er ikke er farlige længere. DET ER DE! (men nogle NSTEMI’er er ligeså farlige – jf herover)
Alt efter setting og visitationskrav du arbejder i, kan mange PCI-krævende NSTEMI’er og mindre tydelige STEMI’er komme udenom visitationen, og derfor til din akutmodtagelse, og vi skal som akutmedicinere være i stand til at diagnosticere og overbevise vores kardiologiske centre om, hvorfor disse patienter kan behøve PCI.

