RESUS - Det du ikke lærte i skolen
Løs snak på en teoretisk baggrund om "human factors" og ikke-tekniske færdigheder indenfor det akutmedicinske speciale og lægevirket generelt

"Det du ikke lærte i skolen" er en del af den nye struktur på RESUS-platformen, som kommer til at udgøres af 4 tilbagevendende indlægstyper med udgivelse hver 2. måned:
- "Men hvad betyder det?": Kritisk gennemgang af nye og akutmedicinsk relevante studier ud fra RESUS-tjeklisterne
- "Sådan gør de altså i Amerika": Teoretisk gennemgang af et afgrænset emne ud fra kapitler i Tintinalli's og Rosen's Emergency Medicine
- "Det kan jeg da også godt, det der...": Gennemgang af akutmedicinske procedurer ud fra en struktureret og patientsikker tilgang
- "Det du ikke lærte i skolen": Samtaler om human factors og ikke-tekniske færdigheder indenfor det akutmedicinske speciale
"Det du ikke lærte i skolen" bygger i høj grad på det store arbejde som akutmedicinsk wunderkid Peter Tagmose Thomsen har lagt i udarbejdelsen af blogs omkring vigtige ikke-tekniske færdigheder indenfor akutmedicinen her på akutmedicineren.dk og vil i starten tage udgangspunkt i de enkelte blogs der allerede foreligger. Der er endnu indenfor den danske akutmedicin ikke mange der har arbejdet med emnet i samme grad som Peter og det er derfor et sandt scoop for RESUS-platformen at han er gået med til at medvirke som medvært i seriens tilbagevendende afsnit.
Ikke-tekniske færdigheder og meta-kognition omkring eget virke som læge generelt er indenfor de sidste år kommet mere i rampelyset, men er stadig områder der først og fremmest har brug for at blive bedre belyst, men som vi måske i virkeligheden har endnu mere brug for bliver bragt fra de særligt interesserede professorers støvede kontorer ud på gulvet i klinikken, hvor en bevidsthed omkring emnerne ikke kun kan betyde et større overskud, men potentielt også føre til bedre patientbehandling og øget patientsikkerhed.
Emnet for anden udgivelse i serien er probabilistisk tankegang, endnu en del af emnet "Decision Making".
Har du fået lyst til at læse eller høre flere afsnit af "Det du ikke lærte i skolen" kan du finde dem her.
Som altid er I velkomne til at komme med feedback, som kan gives i form af kommentarer her på siden eller direkte til akutmedicineren@gmail.com
Podcast optaget den 30/5-22 - Skriftligt resume skrevet af Jon Munk Poulsen og Emil Ejersbo Iversen, juni 2022
Citér denne podcast som:
Iversen, E, Tagmose, P. RESUS - Det du ikke lærte i skolen - Juli 2022 - Probabilistisk tankegang. RESUS, Region Sjællands UddannelsesSystem, Juli 2022. www.akutmedicineren.dk/resus/. Tilgået [dato]
Probabilistisk tankegang - hvad er det?
Probabilisme handler om at en test øger eller sænker sandsynligheden for en diagnose eller en sygdom. Vi taler altså om sandsynligheder, hvilket står i kontrast til dikotom tankegang – absolutisme, hvor en positiv test = sygdom.
Vores diagnostiske process er i forvejen i høj grad probabilistisk, idet vi ved at sammenholde anamnese, objektive fund og parakliniske resultater danner os et mentalt, men ofte ubevidst billede af hvad patienten fejler. Ved at have et sprog for probabilisme og være opmærksomme på hvordan vores tankegang og mistænkte diagnoser ændres ifb. med at vi gennemgår den diagnostiske process øges vores forståelse for at et symptombillede kan dække over mange forskellige potentielle årsager og vi gør os mere bevidste omkring de diagnoser der intuitivt måske kan synes usandsynlige, eller irrelevante, men i virkeligheden kan være det vi står overfor.
Ved at få et sprog for probabilisme, bliver det desuden muligt at tale om den diagnostiske usikkerhed vi står i til daglig og dermed styrke vores evne til at håndtere den og danne en fælles forståelse for hvorfor og hvornår det er okay at tage fejl i vores tentative diagnose. F.eks. hvor mange AKS’er får vi lov til at misse, hvis vi ikke skal overdiagnosticere og dermed potentielt forårsage skade på patienterne - altså hvad er "acceptable missed rate" for forskellige tilstande?
Lærebøger har ofte en dikotom tilgang, men virkeligheden for akutmedicineren er probalistisk. Som akutmedicinere er vi ikke diagnostikere, vi er probabilistikere. I modtagelsen har vi sjældent tilstrækkeligt med tid til at få al den information som er nødvendig for at diagnosticere med meget stor sikkerhed, men med probabilisme er det heller ikke vores mål endeligt at diagnosticere. Vores mål er, groft sagt, at sandsynliggøre de vigtigste diagnoser og estimere hvor sikre vi er på en given diagnose via vores interne "illness scrips".
“In the diagnostic context, patients do not have disease, only a probability of disease."
Martin Schechter, Professor, School of Population and Public Health in the Faculty of Medicine at the University of British Columbia
Præ-test sandsynlighed er sandsynligheden for at en patient har en given sygdom forud for at en diagnostisk test udføres og kan anvendes til at kvantificere hvorvidt det overhovedet giver mening at udføre den diagnostiske test, bl.a. ved at overveje sygdommens "tærskelværdier" og testens "likelihood ratios".
Præ-test sandsynligheden kan estimeres ud fra patientens individuelle risikofaktorer, såsom ved AKS, hvor en anamnese med mange års rygning, sukkersyge og forhøjet blodtryk kraftigt forøger sandsynligheden for at patienten har tilstanden. Præ-test sandsynligheden kan også tages som ren baggrundsprævalens for den givne population, hvis ikke yderligere information er kendt. Som eksempel kan vi tage et barn som bliver set i akutmodtagelsen grundet anæmi. Et barn født i Afrika har en langt højere præ-test sandsynlighed for malaria end et barn født på Østerbro. Det er nødvendigt for os at kende til præ-test sandsynligheden for at tolke testen og give post-test sandsynlighed, som så danner grundlag for den videre diagnostik eller behandling.
Post-test sandsynlighed = Præ-test sandsynlighed * LR
Likelyhood Ratio (LR) udregnes ud fra sensitivitet og specificitet og alle tests har en LR for den diagnose du søger. Nogle tests er bedre undersøgt end andre og for nogle tests er der endnu ikke lavet tilstrækkeligt robuste studier til at komme frem til en anvendelig LR. Positiv LR (LR+) angiver hvor meget sandsynligheden øges ved positivt resultat af testen, mens negativ LR (LR-) angiver hvor meget den falder ved negativt resultat.
Positiv LR (LR+) = sensitivity / (100 – specificity)
Negativ LR (LR-) = (100 – sensitivity) / specificity.
LR er altså koblet til den test som du bestiller eller udfører samt patientens individuelle eller estimerede præ-test sandsynlighed. Hvis du har en præ-test sandsynlighed på eksempelvis 20, dvs. du er 20% sikker på at din patient har en lungeemboli, kan du øge probabiliteten for diagnosen ved at udføre diverse tests med diverse LR. At tage en CRP for en lungeemboli har en lav LR:
LR+ 1,97 --> post-test sandsynlig kun øget til 33% hvis positiv
LR- 0,54 --> post-test sandsynlighed kun sænket til 12% hvis negativ
CRP er nemlig hverken sensitiv eller specifik for sygdommen, hvorfor den ikke øger eller sænker sandsynligheden for diagnosen.
D-dimer er meget sensitiv for lungeemboli, men ikke særligt specifik:
LR+ 1,64 --> post-test sandsynlighed kun øget til 29%
LR- 0,07 --> post-test sandsynlighed 2% ved negativ test
D-dimer kan således anvendes til at udelukke lungeemboli hos "lav-risiko-patienter", men ikke bekræfte tilstanden (havde patienten en præ-test sandsynlighed på 50% ville post-test sandsynligheden fortsat være 7% og altså langt over "tærskelværdien" for videre testning, hvorfor det i dette tilfælde ikke giver mening overhovedet at tage en d-dimer).
CT-lungeemboli har til gengæld en høj (men ikke perfekt) både sensitivitet og specificitet:
LR+ 20,75 --> post-test sandsynlighed 84%
LR- 0,18 --> post-test sandsynlighed 4%
CT kan altså med betydeligt højere præcision be- eller afkræfte en lungeemboli. Har vi derfor en patient med intermediær-høj sandsynlighed for LE giver det altså bedst mening at gå direkte til CT (bemærk dog at selv ved positiv CT er der "kun" 84% sandsynlighed for tilstanden og altså 16% sandsynlighed for at diagnosen ikke er korrekt, mens en negativ scanning stadig lader 4% usikkerhed tilbage).
Hvordan anvender vi så probabilistisk tankegang i modtagelsen?
For at kunne benytte probabilistisk tankegang er vi nødt til at tale om illness scripts og tærskelmodellen, som tidligere er nævnt her i bloggen. Du kan læse meget mere om begge dele her i Peters blogserie.
Et illness script omhandler en specifik diagnose og består af den samlede viden du har om tilstanden, opsamlet gennem et langt studie, men især også af patienter du har set tidligere.
Illness scripts kan deles op i 6 dele.
- Patofysiologi: Hvad forårsager sygdommen? F.eks. anatomiske problemer, fysiologi, immunologi osv.
- Epidemiologi: Hvem rammes normalt af sygdommen? Alder, køn, race, risikofaktorer mv.
- Tid: Hvor længe har symptomerne varet og hvad er det næste som sker? Længde på sygdom, udvikling over tid, konstante eller turevise symptomer
- Symptomer: Det du finder via din anamnese og objektive undersøgelse
- Diagnostik: De tests du kan udføre og hvad du forventer at finde.
- Behandling: Hvordan du vil behandle sygdommen
Kort fortalt handler det om at du, for alle forskellige diagnoser, kan sætte et illness script op, som giver dig overblik over sygdommen og at du dermed kan differentiere mellem diverse diagnoser. Eksempelvis vil et illness script om migræne, et om meningit og et om SAH alle have hovedpine som del af deres symptomer, men kun scriptet om meningit vil have feber som et symptom, hvilket gør det lettere for dig at differentiere mellem sygdomme og stille diagnosen. Se videoen nedenfor for yderligere forklaring af illness scripts.
Tærskelmodellen derimod omhandler de "usynlige" og nogle gange udefinerbare grænser for hvornår sandsynligheden for at patienten har en vis tilstand til at vi går videre med enten yderligere diagnostik eller måske ligefrem behandling.
I sin blogserie bekriver Peter tærskelmodellen således:
"I modellen forestilles hver tentativ diagnose at have en sandsynligheds-linje som afbilledet herover. Procent markørerne illustrerer hvor sandsynlig den tentative diagnose er. Sjældent arbejder man kun med én tentativ diagnose, og derfor skal man forestille sig, at man har flere linjer på en gang, hvor sandsynlighederne bevæger sig op og ned, alt efter hvilke data der indsamles om patienten (note: I princippet har man et uendeligt antal possibilistiske tentative diagnoser, men praktisk talt, kan man, som beskrevet herover, stryge mange tentative diagnoser hurtigt, og stå tilbage med nogle tidskritiske og nogle ikke tidskritiske).
Den gule sandsynlighedsmarkør vil gå op og ned alt efter hvilke data man putter ind om patienten. Før man begynder nogen test, starter markøren på et sted i sandsynlighed (bemærk, at ingen starter ved 0%)., der svarer til patientens baggrundssandsynlighed eller ”Præ-test sandsynlighed” for netop denne tentative diagnose. Denne er givet ved den risikoprofil- og population, samt kliniske spektrum patienten tilhører (ofte sat som ”prævalensen” af sygdommen). Efterhånden som man udfører tests, vil sandsynligheden for diagnosen øges eller sænkes (den gule plet bevæger sig hhv nærmere 100% eller 0%)."
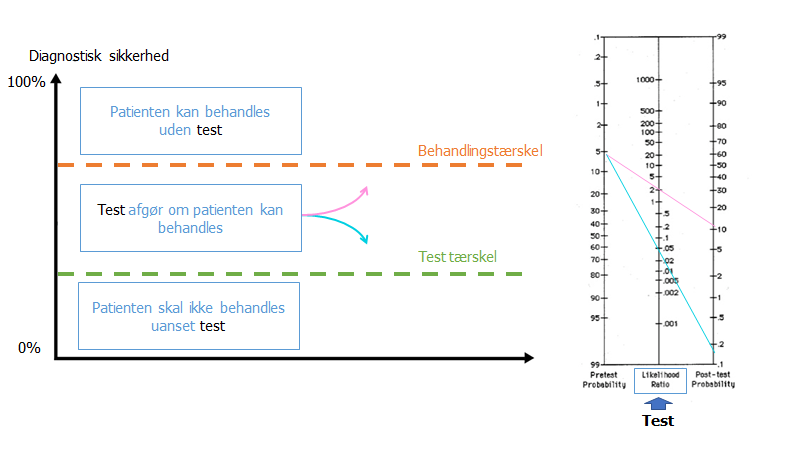
Der er således både diagnostiske tærskler og terapeutiske tærskler. Er en sygdom eller et syndrom under den diagnostiske tærskel er det ikke rimeligt eller gavnligt for patienten at vi gennemfører mere diagnostik – det kan måske ligefrem være skadeligt. Er de over tærsklen er der grobund for yderligere diagnostik – vi er i usikkerhedsland. Den terapeutiske tærskel vil som regel ligge over den diagnostiske tærskel. Først når vi kommer over den terapeutiske tærskel, behandler vi patienten.
De to tærskler kan øge eller falde for forskellige sygdomme. Hvor slem er sygdommen for den individuelle patient? Ved alvorlig sygdom, eksempelvis AKS, er der lav tærskel for både den diagnostiske og terapeutiske tærskel.
Hver gang du laver en test, skal der være en mening med den. Tænk ind hvad du skal gøre hvis testen er negativ inden du bestiller den. Er det lige meget om testen er negativ? Skal du stadig udføre CT fordi din præ-test for LE er så høj, selvom du finder en negativ D-dimer?
Referencer og mere FOAMed om emnet:
-
Schechter MT, Sheps SB. Diagnostic testing revisited: pathways through uncertainty. Can Med Assoc J. 1985 Apr 1;132(7):755-60. PMID: 3884119; PMCID: PMC1345864.
-
Peter Tagmose, "Probabilistisk Tankegang del 1 - En Rejse Gennem Akutmedicinen", Akutmedicineren.dk, 30. oktober 2018. Tilgængelig på: https://akutmedicineren.dk/probabilistisk-tankegang-del-1-en-rejse-gennem-akutmedicinen/
- Carley S, Beardsell I, Body R, May N, Carden R, Gray C. Risk, probability and decisions in Emergency Medicine. [Internet]. Carley S, Liebig A, editors. Available from: https://itunes.apple.com/us/book/risk-probability-and-decisions-in-emergency-medicine/id1312424398?ls=1&mt=11
- Anton Helman, "BCE 72 Overinvestigation in Emergency Medicine", Emergency Medicine Cases, June 4, 2018. Available at: https://emergencymedicinecases.com/overinvestigation-emergency-medicine/
- Anton Helman, "Episode 62 Diagnostic Decision Making in Emergency Medicine", Emergency Medicine Cases, April 14, 2015. Available at: https://emergencymedicinecases.com/diagnostic-decision-making-in-emergency-medicine/
- Morgenstern, J. We can’t escape bias. In Raz M, Pouryahya P (Eds). Decision Making in Emergency Medicine. Singapore. Springer Singapore; 2021.
- The NNT, Likelihood Ratios: https://www.thennt.com/diagnostics-and-likelihood-ratios-explained/

