Senest opdateret: 9/4-20
We should avoid making definitive statements, and instead discuss the uncertainties and the trade-offs between alternating risks
Justin Morgenstern, First10Em, 2020: Aerosols, Droplets, and Airborne Spread: Everything you could possibly want to know
Dette bliver et kortere indlæg om nogle af de mere kontroversielle emner indenfor COVID19, som vi taler om dagligt. Som alting i COVID19 debatten, kan dette være forkert i morgen. Det bygger på følgende primærkilder, udover egen erfaring fra Stockholm
- EmUpdates: https://emupdates.com/cv3w/
- EmCases: Covid podcasts, specielt part 3: https://emergencymedicinecases.com/covid-19-ppe/
- ER Cast: Covid podcasts, specielt “code blue” afsnittet
- St emlyns: Covid podcasts
- First10Em: Covid blogs, specielt https://first10em.com/aerosols-droplets-and-airborne-spread/ + https://first10em.com/aerosol-generating-procedures/
- EmCrit: Covid blogs og podcasts, særligt https://emcrit.org/ibcc/covid19/ + https://emcrit.org/pulmcrit/csi/
- Youtube – medmastery kanalen om COVID19
Jeg giver en oversigts gennemgang af følgende emner
- Spredning af COVID19 – probabilistisk fortalt
- Opdateret klinisk tilgang og smitte-risiko mindskende strategier
Spredning af COVID19 virus
Perhaps most importantly, we need to move beyond black and white statements and think in terms of probabilities. This data disproves definitive rules, such as “you are perfectly safe when 2 meters away from the patient”. Instead, it tells us that the chance of infection is much higher when close to the patient and much lower as we get further away
Justin Morgenstern, First10Em, 2020: Aerosols, Droplets, and Airborne Spread: Everything you could possibly want to know
Der har været stor fokus på PPE (eller manglen derpå), og efter min mening for lidt fokus på alt det andet, som vi i virkeligheden også bør fokusere på: alt det omkring PPE. Dette indebærer
- Vaner (som nu skal aflæres og tillæres) og design af hverdagen / procedurer
- Minimering af exponering
- Probabilistisk i stedet for dikotomt syn på smittespredning
For en grundig gennemgang af virus-spredning, se dette oplæg (https://first10em.com/aerosol-generating-procedures/ + https://first10em.com/aerosols-droplets-and-airborne-spread/ af Justin Morgenstern (First10Em), der som jeg er tilhænger af en probabilistisk / bayeresisk tilgang til medicin.
Vi bør begynde at se probabilistisk på smitte-problemet, i stedet for dikotomt / sort-hvidt: Nogle procedurer er høj risiko andre er lavere risiko; nogle patienter spreder smitte meget og andre mindre etc
Nogle af de variable man må være opmærksom på er derfor
- Typen af procedure og typen af smitte
- Exponeringsafstand
- Patientens risiko for spredning
- Time under exposure
- Systemet vi arbejder under
Lad os kigge kort på nogle af dem
3 typer spredning – et spektrum af risiko
Based on this data, it doesn’t make sense to dichotomize into just airborne aerosols and localized droplets. It is clearly far more complicated than that, with larger droplets becoming smaller as they evaporate, and plenty of evidence that virus can be found further from patients than our current models predict. This literature also makes it clear that almost every activity, including normal breathing, can create aerosols. However, the risk from those aerosols is far lower than the risk of droplets and close contact with the patient
Justin Morgenstern, First10Em, 2020: Aerosols, Droplets, and Airborne Spread: Everything you could possibly want to know
Smitten spredes på tre måder:
- Kontaktsmitte (herunder ”fomite” – dvs fra overflader inkl patienten selv)
- Dråbesmitte (dvs dråber der falder til jorden direkte)
- Aerosolsmitte (mindre partikler, der hænger i luften længe efter)
Nogle procedurer vil være i højere risiko for smitte, men enhver kontakt (både fysisk, men også at være i samme rum) med patienter er en risiko.
Der er ingen procedurer som er “aerosol skabende” og andre som ikke er det. Det er et spektrum, og patienten producerer aerosoler ved blot at tale (om end i mindre mængde, end ved procedurer). Se detaljer i First10Em linket herover, og følgende tabel fra bloggen:
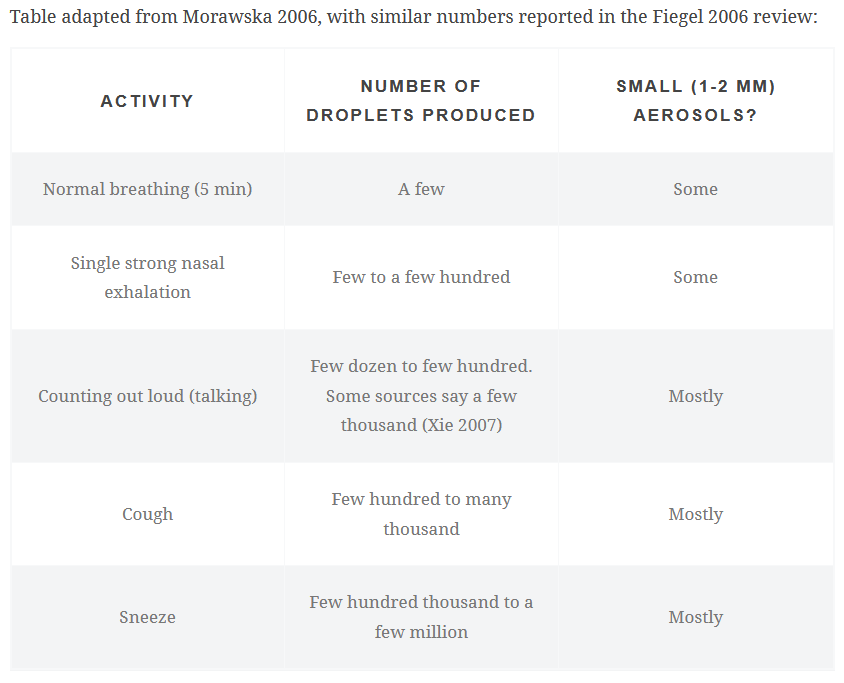
Asymptomatisk spredning – COVID- og ikke-COVID områder på sygehuse
Asymptomatic transmission (in people with no or minimal symptoms) appears to be possible
Josh Fargas, EmCrit internet book of critical care, COVID19
Efterhånden som flere og flere i samfundet smittes, må man antage, at der ikke findes “ikke-Corona patienter”, og man må i stedet gå over til en antagelse af, at alle patienter i et højprævalent område potentielt har COVID19 (uanset søgeårsag).
Selvom det stadig er kontroversielt, findes der efterhånden evidens for at asymptomatiske patienter kan sprede virus (EmCrit)
Konceptet “asymptomatisk”, er desuden svært at definere. Alle har vi forskellige tærskler for hvad de mener er “symptomer” (tegn på noget nyt ift den baggrund af daglige små-ændringer i vores krop vi føler). Det er formentlig til dels disse tærskler der ændres ved mange somatoforme / funktionelle tilstande, samt ved påvirkning af stressorer, og som vi også ser nu varierer fra individ til individ.
Et lav-evidens, men overbevisende studie om smittespredningen fra konferencen i München, præsenteres i denne video
Noget særligt interessant er ikke alene, at den foreslår asymptomatisk smittespredning, men viser også, hvor høj risiko for smitte, der er for familien med en COVID19 mistænkt under samme tag.
Uden at kende til sundheds-makroøkonomiske konsekvenser, virker det efterhånden mere logisk, at opdele vores sygehuse i høj-, moderat- og lav risiko for COVID19 spredning, i stedet for “rene” og “urene”. Således må vi som Reuben Strayer nok indse, at alle patienter i høj-prævalens områder har COVID19 (fx i Stockholm)
At first, departments try to separate into hot and cold zones, but as the prevalence of COVID increases in the community, most of us have noticed that everyone presenting for any reason has evidence of COVID (e.g. the man who was in the midst of a 40 mile bicycle ride gets hit by a car, breaks his leg, has no other symptoms, but CT shows lungs full of COVID, all of us have seen this repeatedly). So, at least in NYC, the entire ED becomes a COVID zone
Reuben Strayer, Emupdates – 3 Weeks of Coronavirus in New York City
2-meter reglen…eller 8 meter reglen?
Overall, the further you are from the patient the safer you are. You are more likely to become contaminated at 50 cm than you are at 1 meter. Your risk is lower again at 2 meters, but it doesn’t drop to zero. You are even safer 4 or 8 meters away from the patient (or even better, behind a closed door)
Justin Morgenstern, First10Em, 2020: Aerosols, Droplets, and Airborne Spread: Everything you could possibly want to know
Vi må indse, at smitte i princippet kan ske på >2 meters afstand, måske op til 8 meter. Risikoen falder dog med afstand fra patienten, og 2 meters-afstanden virker til at være en god tommelfingerregel for høj-risiko-afstand
There are a lot of assumptions, but the best estimates are that if you spend 15 minutes in a room with a coughing patient, your chance of catching influenza from large droplets and self inoculation (contact) is about the same (and not very high). Transmission through airborne aerosols is about 100 to 1000 times less likely than the other two routes
Justin Morgenstern, First10Em, 2020: Aerosols, Droplets, and Airborne Spread: Everything you could possibly want to know
Som udgangspunkt virker den største risiko at være kontakt- og droplet smitte (ekstrapoleret fra andre vira – First10Em) – dvs <2 meter. Det betyder dog ikke, at aerosol-spredning skal ignoreres (se tabel herunder for særligt aerosolskabende procedurer)
Patienten selv
Nogle patienter er ”super-virus-spredere”, og selvom vi ikke ved hvilke disse individer er, så ved vi ofte om en patient har høj-risiko for COVID19 eller ikke.
Har patienten symptomer der gør COVID19 megt sandsynlig (hoste, feber og hypoxi uden anden forklarende årsag), så er dette en patient i høj risiko for smittespredning, og bør håndteres (endnu) mere forsigtigt end patienten med fx anosmi eller lidt feber og ondt i maven (som ikke sikkert er COVID19). Patienten med mindre typiske symptomer / asymptomatisk, kan dog som beskrever herover ikke anses at være risikofri
Exponeringstid
Jeg stod nyligt fast på et akutrum i 4,5 timer med en patient, fordi vedkommende var for dårlig at gå fra, men der fandtes ingen plads. Dette skal så vidt muligt undgås.
Jo længere tid du står inde med en patient, des større er exponeringstiden, og derfor din risiko for at blive smittet.
Human factors – Vaner, overlearning og system 1
Meant is not said,
Modifikation af Brindley et al, 2011 Improving verbal communication in critical care medicine
Said is not heard,
Heard is not understood,
Understood is not done,
Done is not done right
Hvis jeres dag, er som min, så er der endnu ingen rutine. Nye guidelines dagligt, ny opdateret viden og nye måder at gøre ting på, vi ikke har været vant til før med nye ting vi skal tage højde for.
Når vi gør nye ting, anvender vi ikke længere system 1 (erfaring), men i stedet system 2 (analytisk). Dette er ikke bare mere tids- og energikrævende, men i mange tilfælde er vi også nødt til at af-lære de system 1 gestalter / reflekser vi plejer at udføre (hvordan plejer du fx at tage en kirurgisk maske af? Hvordan plejer du at løbe ind til et hjertestop?)
Jeg har tidligere skrevet om dette, og er man mere interesseret kan man kigge SMACC-videoer og Emcrit Podcasts med bl.a Chris Hicks, Pat Croskerry og Mike Lauria
Mulige løsningsforeslag (se kilder herunder for flere)
- Planlæg scenarier i hovedet / visualiser (HLR, intubation etc) inden du står i situationen – og har du været i et overraskende scenarie, lær da fra det, så andre ikke skal eksponeres for samme scenarie (https://www.hippoed.com/em/ercast/episode/covid19codeblue/covid19codeblue )
- Hvil efter lange dage med system 2 (https://www.stemlynsblog.org/covid19-lessons-from-sports-and-exercise-medicine-st-emlyns/ )
- Anvend tjeklister til alt det, der er svært og nyt, og som SKAL huskes
- Opfodr folk til feedback og skab et trygt forum (safe container kultur) på afdelingen, så man kan sige til hinanden når noget er galt (fx PPE sidder forkert, eller du skal til at lave en usikker procedurer – tænk dig operationssygeplejersken når du er ved at bryde sterilitet)
- Gennemgå planen for folk inden man skal ind i noget nyt (brug tid på tydelighed og introduktion – det er sparet i sidste ende. Kan man ikke skabe tydelighed pga den aktuelle usikkerhed, må man skabe en åben fejlkultur i endnu højere grad! Se safe container herover)
Kilder
- https://emergencymedicinecases.com/em-quick-hits-covid-19-practical-tips-pediatric-covid-human-factors/
- https://emcrit.org/emcrit/chris-hicks-fog-of-war/
- https://www.youtube.com/watch?v=RChJVoplUkM
- https://smacc.net.au/2016/03/making-teams-work-chris-hicks/
- https://codachange.org/2020/01/20/high-performance-teams-the-secrets-of-success/
- https://smacc.net.au/2017/02/deep-developing-resuscitative-collective-unconscious/
- Chris Hicks et al, The Human Factor
- Akutmedicineren -> best of 2020 del 2
Den probabilistiske konklusion på PPE-diskussionen
Så smitterisiko er ikke enten-eller. Vi exponeres alle i nogen grad ved blot at eksistere i samfundet, og ingen mængde af PPE kan beskytte os helt. Risiko for smitte kan dog reduceres, og dette gøres måske bedst ved at kende til basale tiltag, som ikke involverer PPE.
Nedenfor findes derfor en pragmatisk tabel over risiko for smitte ved forskellige procedurer
Tabellen er ikke ment som en eksakt risiko-bedømmer, men snarere en oversigt over variable at tage højde for og tænke over, ved tilgangen til smittereduktion. Således er hierakiet og mængden af +’er åben for diskussion. Kilden for de indbyrdes risici ved forskellige procedurer er følgende gennemgang fra First10Em:
| Procedurer | Risiko for smitte med COVID19** |
| Intubation | +++++ (*) (OR 6-7) |
| Hjerte-Lunge-Redning (HLR) | +++ (OR 1-2) |
| Bag-Valve Ventilation (BVM) | +++ (*) (OR1-3) |
| Broncoscopy | +++ |
| Non-Invasive Ventilation (NIV) | +++ (*) (OR 3) |
| High Flow Nasal Oxygen (HFNO) | ++ (?) |
| Nebulizer treatment | +++ (OR 1-6) |
| Iltbehandling (næsebrille, venturi / system 22 og reservoirmasker) | ++ (?) |
| Sugning | Før intubation ++ Efter intubation + |
| Alle andre procedurer (fx podning) | ++ |
| Undersøgelse af patient fra >2 meters afstand | + |
Tillæg + eller ++ hvis patienten er meget virulent (super-spreder, høj risiko COVID19 patient)
Tillæg + for hvert 15 minut du er i samme rum som patienten. +++ Ved hostende patient. Fratræk ++ hvis hostende patient har maske
Tillæg +++ ved suboptimal PPE for opgaven
Fratræk ++ pr meter op til 2 meter du er fra patienten. >2 meter fratrækkes + pr 2 meter op til 8-10 meter. Fjern alle +’er, hvis du ikke er i samme rum som patienten
Fratræk +++ hvis du er udenfor og ++ hvis du er i et rum med negativt tryk
* Teknik afhængig
**Risiko kan aldrig blive = 0, men vil asymptotisk mindske med færre +’er
Praktisk tilgang – opdateret
Meget er sket siden første blog om COVID19 fra starten af marts, og derfor en opdatering af klinisk tilgang (igen – dette er lav evidens, og bygger på egne erfaringer, samt erfaringer fra overstående FOAMed kilder)
I triagen / teltet
Der er for mig to steps / spørgsmål man i triagen skal tage stilling til:
Step 1: Er dette COVID19 mistanke eller ej (opdeles i lav, moderat eller høj – se https://first10em.com/communicating-diagnostic-uncertainty/ for kommunikation af sandsynligheder mellem kolleager, og hvorfor det er en rigtig god idé)
What if we used modifiers to indicate our level of certainty about a diagnosis? So that a patient who I am 99% sure is short of breath due to CHF receives the diagnosis of “CHF 99%” whereas a patient who I think might have CHF, but for whom multiple other diagnoses are still possible, might get the diagnosis “CHF 55%
A probabilistic notation would immediately help inpatient teams. It would allow them to use our diagnostic acumen, rather than trying to read our minds or restarting the diagnostic process. It would guide care overnight, when the physician is harder to reach. Perhaps, it would even empower members of the interdisciplinary team (who spend much more time with the patients than physicians do) to voice their observations, because it is now clear to them the diagnosis is uncertain.
Likewise, a probabilistic notation would probably help our outpatient teams. I can imagine my orthopedic surgeons triaging patients based on whether I thought the patient had an “ACL tear 90%” versus a “knee effusion, ACL tear 10%”. The time frame for follow up with rheumatology might be different for “temporal arteritis 99%” versus “temporal arteritis 5%I know I would love to see probabilistic notations on patients I am assessing in the emergency department. Imagine you are seeing a patient who is followed by neurology for her headaches. You are seeing her at 3am and don’t have access to her old notes, but her neurologist has told her that she has migraines. Wouldn’t it be nice to know if this was a definitive diagnosis (“migraine 100”) or a provisional diagnosis (“migraine 60”)? Similarly, I see a lot of patients for repeat antibiotics for “cellulitis”. Wouldn’t it be great to know if your colleague was certain that this was infective (“cellulitis 99”) as opposed to just being cautious in a patient with chronic venous stasis (“cellulitis 10 venous stasis 90”)?
First10Em, Justin Morgenstern: Communicating uncertainty
Ideen er hér, at “falsk negativ problemet” på afdelingen kan mitigeres. Hvis patienten har en markering med ”høj sandsynlighed for COVID19”, så vil vi ikke stole på en negativ PCR, men i stedet måske bestille en CT (som formentlig er mere sensitiv), eller en ny PCR (hvis der er tid og plads)
2: Er dette en patient, der skal undersøges grundigere (dvs ind på akutmodtagelsen)
Dette kan bedømmes med ganske få datapunkter (og kan evt gøres af sygeplejerske traige)
- Risikofaktorer (alder, fedme, hypertension)
- Evne til at søge tilbage, hvis forværring
- Hypoxi (vores grænse er <95% – dette er op til debat ift mængden pladser)
- Respirationsfrekvens (vores er 22 – igen op til debat) og work-of-breathing
- Gestalt og forløb (der er endnu ingen sikker tid for hvornår COVID patienten forværres, men erfaringen fra Italien, USA og Sverige siger, at det oftest er dag 6-10. Kommer de derfor dag 14 er de formentlig i lavere risiko)
- Andet: forvirring, feber, blodtryk (sjældent noget overraskende hér – forvirrede patienter skal ind, men feber og højt blodtryk ændrer ikke min håndtering væsentligt, medmindre hypotone)
Overstående triagemetode betyder, at vi sender en masse hjem, nogle af hvilke som vil komme tilbage i ARDS. Alt efter din pladssituation og strategi, kan dette være mere eller mindre uacceptabelt (acceptable missrate). Men for de fleste af os, har vi ikke plads til at ligge folk ind, der ”måske” forværres, da det vil over-bebyrde sundhedssystemet (og ikke kun i COVID19 tider)
Jo ”mildere” du sætter patientens kriterier i triagen (fx højere SAT kriterier), des flere vil du se på akutmodtagelsen. Og sættes det på spidsen kan vi spørge “til hvad nytte?” (det er iltbehandling vi kan tilbyde, og hvis de ikke er hypoxiske, hvad kan vi da gøre for dem?). Husk, at der i virkeligheden ikke er nogen test, du kan bestille, som afgør en stabil patients risiko.
Af den grund kigger jeg primært på gestalt og hypoxi og RF, samt risiko for anden diagnose, for at bedømme, om en patient skal have taget prøver og bedømmes på akutmodtagelsen (og selvfølgelig om de kan reagere, hvis de forværres)
I al den tid behøver jeg ikke at eksponeres, da jeg kan stå bag en glasdør eller telemedicinsk kan tale med patienten. Dér hvor jeg arbejder, har vi i stedet 2 meters afstand til patienten (men dette kan optimeres, som beskrevet herover), visir, plastforlæde (kortærmet) og en FFP2-3 på
For flere ideer til, hvordan telttriage kan foregå og smitterisiko kan minimeres “i teltet”, hør følgende podcast
https://www.hippoed.com/em/ercast/episode/covid19triage/covid19triage
Early on, there was an emphasis on COVID testing, ancillary testing (e.g. CXR, CT, labs), and discharge guidelines often based on oxygen saturation. As the epidemic has evolved, COVID testing has disappeared and the rest has become less useful. Currently, I think most of us have adopted a strategy where patients who present with COVID symptoms, but are able to walk around without oxygen, are assumed to have COVID and discharged with isolation precautions and indications for return. It is expected that some of them will return requiring admission. My main concern is not that we’re inappropriately discharging COVID patients who bounce back–it’s essential to keep people out of the hospital right now until they absolutely need admission–rather that we’re attributing every symptom to COVID and not adequately working up other causes of the patient’s symptoms. That said, it is astounding how many patients have classic COVID symptoms, it really does seem that everyone in the city has this disease.
Reuben Strayer, 3 Weeks of Coronavirus in New York City, EmUpdates
På akutmodtagelsen
Inden min sygeplejerske går ind og tager prøver forsøger jeg at designe besøget, så vi kun én af os skal iklæde sig PPE og kun én gang. Nogle gange betyder det, at jeg taler med patienten på to meters afstand, for at finde ud af, om de overhoved skal have taget prøver (hvis man har triagekriterierne herover, vil de fleste, der slipper forbi være hypoxiske, og derfor kræve indlæggelse), og andre gange kan jeg allerede ud fra triageinformationen (fx 90% SAT på 4 L ilt) se, at de skal ligges ind, og have hele “COVID19-indlæggelsespakken” (se herunder)
Mange har ude i kulden haft en hypoxi, som forsvinder når de kommer indenfor (varme hænder = bedre SAT måling) på en ordentlig monitor. Det er derfor et tip, at inden man bedømmer en patient indlæggelseskrævende med hypoxi, at
- Tjekke SAT på en god monitor i stående, siddende, liggende og i gang
- Sørge for at SAT-kurven på skærmen er god (dvs ikke hopper frem og tilbage, men følger et forudsigeligt mønster med patientens puls)
Jeres afdeling bør have en specifik SAT, under hvilken, patienten bør ligges ind (som afstemmes med pladssituationen – pr SAT point vil det kræve flere pladser)
Som jeg har beskrevet før, kan man ud fra en probabilistisk klinisk tankegang, oftest undgå den fysiske / kontaktmæssige del af objektiv undersøgelsen af patienten (auskultation, perkussion og palpation) – særligt ved moderat-høj mistanke om COVID19
Physical exam probably doesn’t add much for most patients who are mentating normally and able to report symptoms accurately.
Do not use a stethescope (this is a fomite that poses risk of disease transmission).
Josh Fargas, EmCrit – the internet book of critical care, COVID19
Den indlæggelseskrævende patient (fx hypoxi <90-95% alt efter guidelines) er ”hurtig” at håndtere med følgende COVID-19-indlæggesespakke:
- A-gas (ved hypoxi fx <95%) – alternativt v-gas for de få ikke-hypoxiske indlæggelseskrævende patienter (fx ældre fundet på gulvet) for laktat
- COVID-prognose blodprøver (hos os, er dette: Ferritin, D-dimer, Leukocytter, CRP, Trombocytter, troponin, LDH, Mg2+
- Supplerende blodprøver (fx nyre-væsketal, elektrolytter, lever-tal)
- Podning for COVID19 (evt selvpodning, med potentielt større risiko for falsk negative)
- Alvedon +/- morfin (febernedsættende + smertestillende ift pleuritiske smerter, som ved brækkede ribben, potentielt forhindrer optimal ventilation)
- +/- radiologi (vores sygehus ønsker lige nu CT thorax/abdomen på alle med mavesmerter som primær symptom, med nogen COVID19 mistanke)
- +/- bloddyrkning (krav hvor jeg arbejder lige nu, at COVID19 mistænkte indlæggelser skal have bloddyrkning)
Ud fra overstående, kan man allerede fra triagen (eller ved første samtale med læge fra 2 meters afstand), bestemme, hvad der skal ske med patienten, og én sygeplejerske (optimalt oplært i a-gas) kan iklæde sig PPE, og udføre opgaverne. I fald du har en sygeplejerske, der ikke kan tage A-gas, eller skal patienten undersøges fysisk af lægen, kan lægen eventuelt være den, der iklæder sig PPE og udfører blodprøver, podning etc. Således minimeres eksponering og forbrug af PPE. Dette skal selvfølgelig opvejes med falskehalse (hvis lægen er en flaskehals i flowet, er det måske bedre at sygeplejersken tager prøverne, hvorefter lægen kan tage A-gassen – selvom det koster x2 PPE)
Ved indlæggelsen må man tage stilling til følgende:
- Iltbehandling- og non-invasiv iltbehandlingsbehov og optimalt iltniveau for patienten (jeres afdeling bør have en protokol for acceptabelt iltniveau fx 88-92% for ældre med lungesygdom, 92-96% for alle andre – undgå hyperoxi)
- Mængde kontroller (husk hver kontrol = 1 PPE sæt! – hold dig derfor på den konservative side af kontroller og fyr ikke bare x3-6 af pr automatik. Undgå desuden hyppige blodsukkermålinger , og uhensigtsmæssige medicinordinationer x3-4 pr dag. Søg at reducere mængden af gange sygeplejersken skal gå ind til patienten!)
- Behandlingsniveau (HLR, ITA, Non-invasiv ventilation, iltbehandling, kærlig pleje etc)
- (undgå) Væske (de fleste kilder anbefaler at holde patienten så tør som muligt, medmindre hypotoni eller tydelig dehydrering – https://www.hippoed.com/em/ercast/episode/covid19fluids/covid19fluids )
- Pausering af nefrotoksisk medicin (når patienten skal holdes tør, er de i risiko for AKI – pauser derfor al nefrotoksisk ikke-essentiel medicin. Se liste hér og hér)
- Tromboseprofylakse (de fleste er sengeliggende – overvej derfor innohep 4500 IE. Nogle spekulationer findes omkring anti-inflammatoriske evner og DIC-behandling. Hvis D-dimer er meget høj, overvej “fuld dose” innohep – https://emcrit.org/ibcc/covid19/#prognostication_of_individual_patients )
- Bedømmelse af risiko for COVID19 (lav, moderat, høj)
- Overvej vendeskema / proning på alle indlæggelser (ikke bare ITA): undgå at patienten ligger tungt på ryggen med COVID19 og ARDS. Vores erfaringer har været, at self-proning (patienten ligger sig selv på mave), og vender sig selv i sengen hver 2. time, har en gavnlig effekt på saturationen (obs dette er en såkaldt MOO: monitor oriented outcome, og ikke nødvendigvis et POO: patient oriented outcome))
- Evt antibiotika (få behøver dette – er prokalcitonin <0,5 og leuk normale, er sandsynligeheden for superinfektion ekstrem lav)
- Evt antiviral behandling (fortsat experimentiel)
- Evt steorid behandling (CAVE i tidlig fase, men mulig plads i sen fase II-III – se herunder)
Se også https://emupdates.com/cv3w/ for flere ideer til “indlæggelsespakken” fra akutmodtagelsen.
At a minimum, everyone admitted should probably be prophylaxed
Proning: This should be done for all patients with COVID lung disease sick enough to be admitted to the hospital, regardless of oxygenation therapy. A “proning” team (e.g. providers otherwise idled by societal lockdown) can round on all the patients to prone them, or turn them on one side or another, which seems to improve oxygenation for many patients
Reuben Strayer, 3 Weeks of Coronavirus in New York City, EmUpdates
Behandlingsbegrænsningen og samtalen med ITA: tidlig intubation eller ej
Nogle patienter vil have behov for konsultation med ITA med det samme (ofte alarm-patienter, men nogle kommer gående med svær silent hypoxemia) – ingen guidelines eksisterer mig bekendt for dette, men vi anvender løst >7L ilt for at holde 90% SAT som anledning til ITA kontakt.
Vi er de seneste uger blevet klogere angående hvad der dræber folk ved COVID19. Generelt kan det formentligt opdeles i tre ting:
- ARDS
- DIC
- Cytokin storm
- (mulig hjertepåvirkning – usikkert om dette er selvstændigt, en del af overstående, eller kropsbelastning)
Initialt har troen være, at såfremt der var nok ventilatorer, kunne man få folk igennem denne sygdom. Mortaliteten fra udlandet og vores erfaring fra Stockholm viser dog desværre et lidt andet billede.
Ikke alt overstående er behandlingsbart med ventilation alene. Nogle patienter (også <65 år) vil derfor have en dårlig prognose fra start, og overvejelser må gøres om disse skal intuberes, og i så fald hvor længe (og evt plan for ekstubation i fald patienter med bedre prognose tilkommer uden flere ventilator pladser).
Spekulationer om “permissiv hypoxi” begynder at boblefrem (at vente med intubation til så sent som muligt, og ikke alene ud fra hypoxi, men hellere ud fra RF / work of breathing, og hvor dårlig patienten i øvrigt ser ud), og spekulationer om vi i virkeligeheden for nogle patienter gør større skade ved intubation (måske fordi vi ikke ved, hvordan vi skal håndtere ventilationen, da denne tilstand virker meget heterogen og anderledes end de illness scripts som fx ARDS, som vi er vant til at se – som Sara Crager spekulerer over i Em:Rap videoen herunder – måske er COVID19 ARDS mere som astma, som helst skal undgå intubation)
Det er derfor diskussion med din anæstesiolog (og region ift pladssituationen, og evt etiske vejledere), ift om dine yngre patienter (fx <65 år) skal direkte på ITA ved forværring, eller skal have anden behandling. Tag denne diskussion tidligt, og påbegynd den gerne fra akutmodtagelsen.
Man burde måske kunne lave et system med farve-kodning som man har gjort i New York (https://www.hippoed.com/em/ercast/episode/covid19inside/covid19inside ) ud fra risikofaktorer (Fx fedme, alder, diabetes, hjerte-lunge sygdom etc) og aktuelle tilstand (mild, moderat eller svær ARDS – og blodprøveprognose markørerne, særligt D-dimer), således at ITA folkene kan se på oversigten, hvilken slags population man har liggende på afdelingenerne
The ‘intubate early’ paradigm, where patients who “fail” low flow oxygen (e.g. 6 L/min nasal cannula) are intubated and mechanically ventilated, has been abandoned by most centers, because intubated patients with COVID lung disease are doing very poorly, and while this may be the disease and not the mechanical ventilation, most of us believe that intubation is to be avoided until unequivocally required. Also, a low threshold to intubate further strains already-strained hospital resources.
What should be the trigger for intubation is a very difficult question right now, but saturation should not be used in isolation. Reasonable markers are respiratory distress (not simply tachypnea), altered mentation, and rising CO2. In general, when not sure, wait, augment noninvasive therapies, and reassess. This is the converse of the usual EM paradigm, which is when you’re not sure whether or not to intubate, intubate
Reuben Strayer, 3 Weeks of Coronavirus in New York City, EmUpdates
When in doubt, err on the side of avoiding intubation
Patients may initially respond well to intubation and ventilation during stage II, but subsequently develop increasing levels of inflammation, which leads to clinical deterioration
Josh Fargas, EmCrit – the internet book of critical care, COVID19

På akutrum
Man kan tale meget, og længe om hvad der kan, og skal gøres på akutrum for at optimere vores præstation (dette har jeg beskrevet tidligere i https://akutmedicineren.dk/del-3-communication-respect/ og https://akutmedicineren.dk/best-of-akutmedicineren-2020-del-2-10-uvurderlige-modeller/). Jeg vil hér tage fat i blot én ting: Sign in / prebriefing
Som jeg tidligere har beskrevet i blogs , er prebriefing / sign in en af de vigtigste elementer af en alarm. Det er hér man
- Motiverer til åben diskussion (safe container) ved at skabe et miljø af psykologisk sikkerhed (hav et mindset som teamleader om: “jeg laver fejl – jeg er enormt taknemmelig, hvis I kommer med forslag til håndtering”)
- Laver en slagplan og forbereder sig (se STEP fra STEP-UP metoden fra Zero-Point-Survey studiet)
- Reducerer risiko for pre-mature closure, framing og andre bias
Jeg har i overstående blogs postet min tilgang (som jeg ikke til fulde altid udfører, men elementerne bør overvejes hver gang):
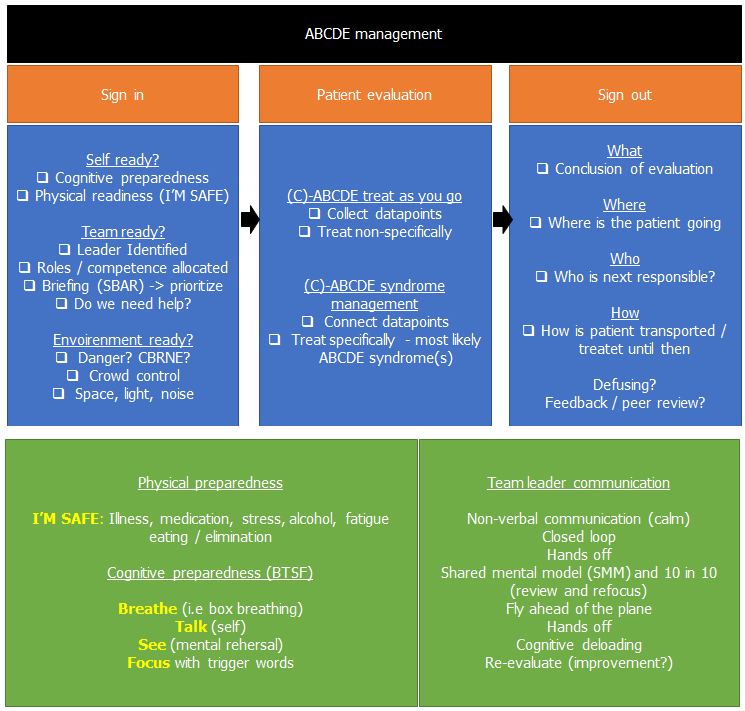
Prebriefing ved COVID19 er beskrevet af Chris Hicks i https://www.hippoed.com/em/ercast/episode/covid19codeblue/covid19codeblue, og bør indeholde nogle af følgende elementer
- PPE iklædning (og tjekke hinanden – evt et “buddy system”)
- Gennemgang af planen
- Forberedelse af medicin og udstyr der behøves inden man går ind
- Rollefordeling og kompetencer (behov for flere? fx anæstesi?)
Man kan gøre det ud fra et STEP-UP (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6166036/ ) eller anden algoritme. Optimalt findes en stor plakat ved det sted I iklæder jer PPE, inden I går ind, så man kan lave en fælles sign in dér
Vil man læse mere om vigtigheden af prebriefing, kan man fx lade sig inspirere af følgende
- The ZPS study (Zero Point Survey): https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6166036/
- https://www.youtube.com/watch?v=EWC9ql6Uv3Q
- https://www.stemlynsblog.org/stemlynslive-five-free-strategies-to-improve-your-resuscitation-practice-st-emlyns/
Ud fra min erfaring har jeg fortalt mit team, at alle alarm kald, er COVID19 indtil modsatte er bevist, og derfor kræves i hvert fald minimum og evt mere avanceret PPE. Jeg har i de seneste uger haft alt fra folk der meldes som intoxicationer, hypoglykæmi, shock og stroke, som viste sig at have COVID19-symptomer, nogle af hvilke testede positiv. Har du udstyr til det, så anvend PPE ved alarmer, er mit råd
Peter Brindley, Chris Hicks m.fl. har lavet denne plakat (bygger på STEP UP fra ZPS) som står udenfor deres alarmrum, og er nu en del af deres pre-brief – denne er lavet ift luftvejsscenarier, men kan i princippet modificeres til ethvert alarmkald (som min generiske herover)

Bottom line:
- PPE er ikke det eneste værktøj i værktøjskassen når det gælder risiko-reduktion for smittespredning
- Vi kan ikke længere være sikre på, at asymptomatiske individer ikke spreder smitte – vi må overveje at betragte alle som potentielle COVID19 patienter, særligt såfremt man er i højprævalent område . Overvej særligt PPE ALLE alarm-kald!
- Intubation er måske ikke en all-size-fits all behandling ved dårlige pateinter – vi skal måske lære at ventilere disse patienter på en anden måde. Formentlig skal vi være konservative og tillade persmissiv hypoxi
- Permissiv hypoxi: Vi skal nok blive mere komfortable med ikke at intubere patienter alene pga hypoxi. Formentlig betyder solitær hypoxi ikke så meget, som hvis patienten har hypoxi og højt work-of-breathing / høj RF.
- Overvej proning (allerede på akutmodtagelsen), trombose-profylakse og konservativ væsketerapi / pausering af nefrotoxica til alle
- Nogle patienter vil have dårlig prognose ud fra risikofaktorer, cytokin storm og DIC, og intubation kan hér være udsigtsløs
- Overvej farvekodning ift alvorlighed af tilstand (for ITA folk at få et overblik), og overvej markering af probabilistisk risiko for COVID19 i lav, moderat og høj til klinikeren på afdelingen, der skal fortolke en negativ PCR test

