Pga arbejdspres og spædbørns opfostring, har jeg holdt en sabbat for alt non-essentielt
Flere har spurgt mig om en ny update, og sagen er, at det lige nu primært er status quo om end vi (tror) vi har fået lidt mere erfaring med patientgruppen.
Nye problemer / dilemmaer eksisterer dog stadig, og jeg tænkte jeg ville forklare lidt om nogle af dem hér – hvis der er noget, I særligt er interesserede i, må I endelig spørge i kommentarfeltet (jeg er ingen ekspert, og kan kun svare ud fra min egen fortolkning af min hverdag og litteraturen / FOAMed ![]() ):
):
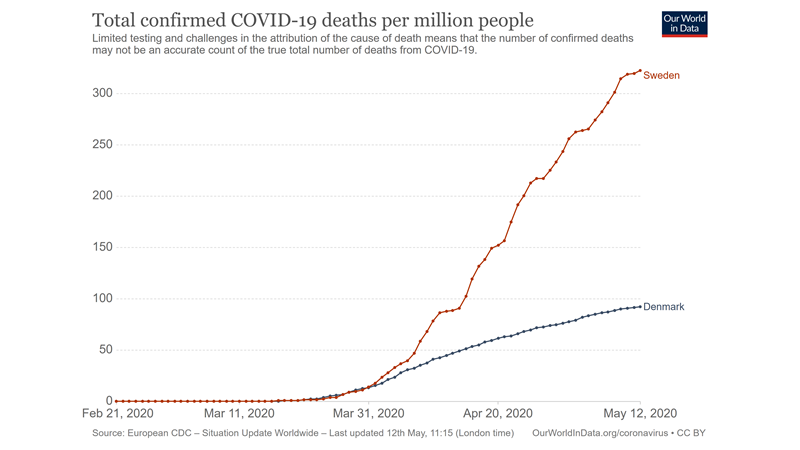
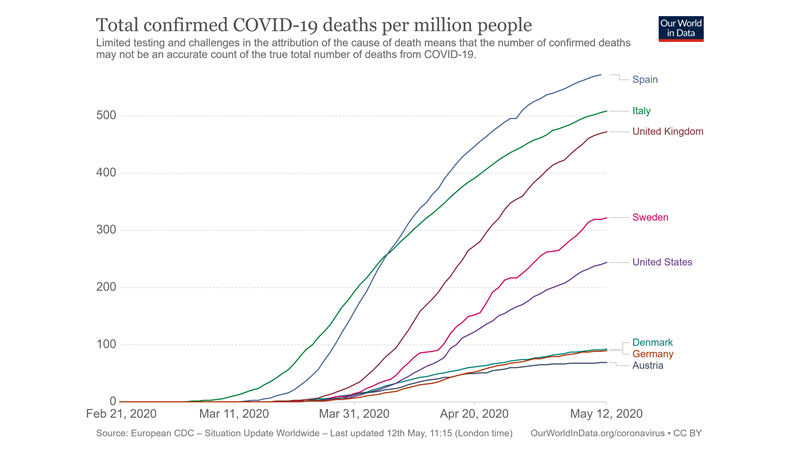
1: På vej imod herd immunity lokalt i Stockholm: Lige nu virker det til, at mange af Stockholms hospitaler er på en stabil del af kurven, og det føles som om, vi måske er på vej nedad, hvad angår tilstrømmen af COVID19 patienter. Spørger man Anders Tegnell regner man med, at 25% af Stockholm har / har haft COVID19 (https://www.youtube.com/watch?v=ypwoyVl5Dxk).Anekdotisk virker det til fra min egen erfaring til, at de meget syge COVID19 patienter, som vi så mange af for 3-4 uger siden, ikke er så hyppige længere (det skal dog tages med et gran salt, da der er stor variation , og det virker til, at region Stockholm forsøger at køre de tydeligt sygeste (prio 1) patienter videre til afdelinger med mange ITA-pladser fx Karolinska Solna og Huddinge).
Hvor vi tidligere så 4-10 alarmer pr dag, ser vi nu måske kun 1-2 alarmer.
I bybilledet sidder folk på restauranter i solen uden konsekvent social distancering

Som memet herover indikerer betyder kultur formentligt en stor del i smittespredningsårsagen i forskellige lande. I stockholm er det (som jeg tidligere har bemærket), mikropopulationer / parallelsamfund, der formentlig er mindre vel-begangede i sundhedssystemet, får dårligere information (pga sprogbarriere og kutlurbarriere) og som ofte bor tættere og har en anden omgang ved sygdom, som har drevet smitten. Fra läkaretidningen findes denne statistik i relativ sygelighed af COVID19 ift population
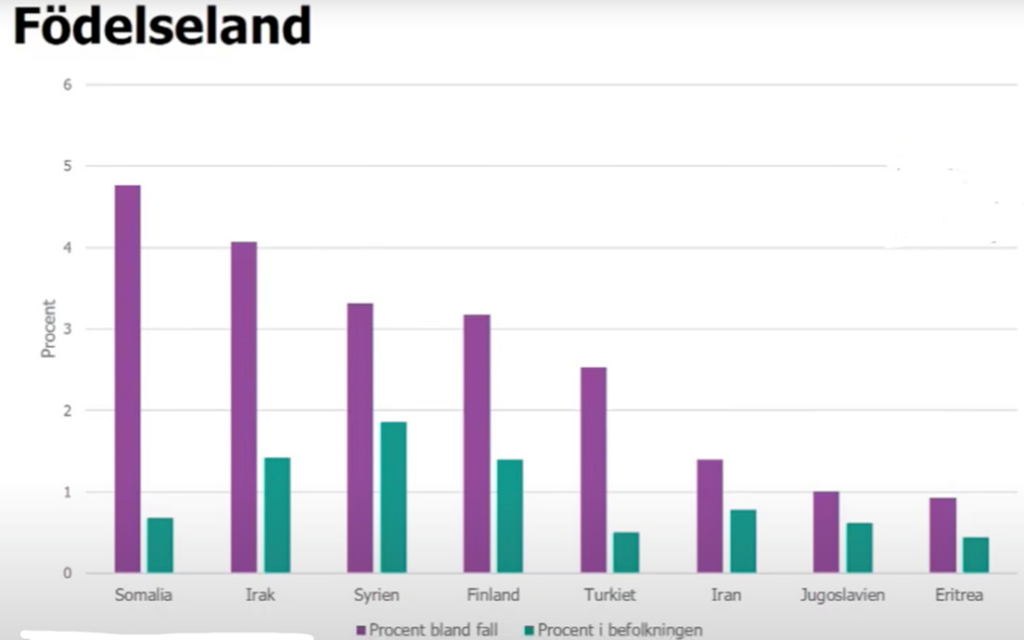
Mange af disse populationer har desuden arbejde i ældreplejen, der har været et særligt problem i Stockholm, med manglende PPE, og høj grad af smittespredning / dødsfald.
For detaljer om Sveriges taktik, se fx følgende video af statsepidemiologen Anders Tegnell:
2: Nye patientgrupper:
Det virker for os som om, at vi nu i højere grad ser patienter med peak i COVID19 symptomer for nogle uger siden, som nu kommer med enten- Konstante brystsmerter- Hoste (>14-21 dage)- ÅndebesværMen vi ser kun få med feber (stemmer overens med case-definitionen) (https://emcrit.org/ibcc/covid19/)
Disse patienter er oftest mindre syge, og nogen større grad af komplikationer synes jeg endnu ikke vi ser (endnu?)
3: VTE og COVID19 på akutmodtagelsen: Et af vores dilemmaer for tiden er, at man har mistanke om øget VTE (Venøs trombo-emboli) forekomst for visse COVID19 patienter (uden at dette dog står helt klart, om dette er pga COVID19, eller blot en følge af ITA indlæggelse) (https://emcrit.org/pulmcrit/sinai/+ https://www.stemlynsblog.org/covid-19-journal-club-5-the-webinar/)Det virker særligt at være for patienter, der har været indlæggelseskrævende og har haft høj grad af inflammation (cytokin storm? DIC?). Således har jeg seneste 14 dage set en yngre mand som uger forinden havde været behandlet på intensiv afdeling med en DVT i armen (formentlig efter PVK). Det beskrives fra USA (EmCrit: https://emcrit.org/ibcc/covid19/) på intensivafsnittene lignende tilfælde, hvor man ud fra TEG/ROTEM og klinisk ser, at patienter med så høj grad af COVID19 inflammation (Cytokinstorm ? DIC?) virker til at være hyperkoagulerende trods høj dosis AK-behandling, og danne thromber alle steder de har haft CVK og PVK. Dette har ført nogle til at give tPA enten bolus eller over timer til patienter på ITA i USA.
Det er dog mig bekendt ikke sikkert, at denne VTE forekomst 1) er meget anderledes end ved lignende sygdomme, som har ITA behov, 2) forekommer i samme grad ved lav-risiko COVID19 patienter – særligt dem, der ikke har været indlagt på ITA / har haft cytokinstorm billede på blodprøverne
Ikke destomindre, findes eksempler på international sænkning af tærsklen for behandling med eliquis til patienter fra akutmodtagelsen (https://rebelem.com/rebel-cast-ep81-covid-19-thrombosis-and-anticoagulation/), og der findes hypoteser om, tidlig behandling med AK-behandling måske kan reducere antallet af indlæggelser (argumentet er, at DIC måske driver mere af de svært syges tilstand, end vi tror – https://rebelem.com/rebel-cast-ep80-a-new-war-plan-for-covid-19-with-richard-levitan/)
I Stockholm har Karolinskas Koagulationsjour lavet følgende FAQ-side (https://www.karolinska.se/for-vardgivare/tema-cancer/hematologi/koagulationskonsult-f-d-koagulationsjour/faq-till-koagulationskonsult/), hvor det ud fra en individuel vurdering fra akutmodtagelsen på patienter, der ikke skal indlægges, kan overvejes at give AK-behandling (eliquis) ud fra en risikovurdering.
”Trombosprofylax kan övervägas till patienter med bakomliggande riskfaktor för venös trombos (tex. tidigare trombos, cancer, övervikt (BMI över 30) etc.) som är sängliggande större delen av dagen och/eller har verifierad pneumoni pga. covid-19, även om sjukhusvård inte krävs.Ansvarig läkare tar ställning till om trombosprofylax ska ges baserat på individuell bedömning av risk mot nytta med trombosprofylax.
I första hand rekommenderas DOAK i profylaxdos t.ex. T.Eliquis® 2,5mg x2 alt. LMH i dosering enligt punkt A i PM Trombosprofylax och trombosbehandling vid covid-19”
Praktisk talt, anvender vi det endnu ikke på mit hospital, men det er noget vi i høj grad taler om i vores gruppe, og en daglig diskussion (en anden diskussion er opfølgningsmulighederne for eliquisbehandling, hvis man er COVID19 mistænkt). Praktisk ligger vi lige nu ofte disse patienter ind (hvis de er syge nok til at vi overvejer eliquis, så ind), men lav-risiko lungeembolier blive mange steder ikke længere indlagte og sendes hjem med AK-behandling (https://www.stemlynsblog.org/pulmonary-embolism-ambulatory-care-and-the-goddess-of-the-hunt/), og således er det formentligt sikkert nok at sende dem hjem på eliquis i kortere tid, såfremt indikationen forefindes
Gravide er en særlig gruppe , hvor man gode råd er dyre, hvis de har haft COVID19 symptomer, og nu forværring af åndenød. De få situationer jeg har haft, har vi anvendt YEARS-scoren (https://www.mdcalc.com/years-algorithm-pulmonary-embolism-pe) og pragmatisk risikovurdering https://emergencymedicinecases.com/bce-77-pulmonary-embolism-workup-in-pregnancy/+ (YEARS – algoritmen)Lige nu sendes alle COVID19 positive patienter hjem fra vores afdelinger med eliquis behandling 2,5 mg x2.
Blødningsrisikoen for eliquis er svær helt at få et godt tal på, men data fra forskellige populationer nævner en blødningsrate på 1-5% (se fx https://emergencymedicinecases.com/pulmonary-embolism-challenges-diagnosis-part-1/). Jeg har desværre set de første patienter med alvorlige GI blødninger efter COVID19 indlæggelser, så NNH (number needed to harm) Vs NNT (number needed to treat) er en balance, man må være opmærksom på uanset.
En sidste problemstilling er D-dimerens test-effektivitet i sent forløb. En typisk patient søger med symptomer på COVID19 for 1-5 uger siden, og har haft det bedre, men nu forværring igen med enten brystsmerter eller åndenød. D-dimeren mister sin sensitivitet efter 7-14 dage, og vores PERC-score, Wells score og YEARS score er ikke valideret i en højere risikopopulation (fx COVID19 patienten). Vi kan bestemt ikke lave CT thorax på alle disse patienter (da det virkelig er måske 30-40% af dem, der kommer igennem vores COVID19-triage), og derfor bliver det en pragmatisk risikovurdering ud fra kendte risikofaktorer for VTE (høj, moderat og lavrisiko), historien og aktuelle risikofaktorer (som immobilisering under COVID19 perioden)
Pollenallergi sæsonen har kun gjort det sværere at skelne (både for os, og patienterne)
4: Evidens og behovet for flexible guidelines: Usikkerhed har altid været et tema på akutmodtagelsen, og noget vi gør godt i at lære at blive bedre til at håndtere. Usikkerheden er i normale tider altid til stede, men lige nu i højere grad end nogensindeFor mere om dette emne, se bl.a følgende
- https://areasoci.sirm.org/uploads/Document/SDS/828b6893d23b878ccb2be267ac322d6a1c91085c.pdf–
- https://www.nejm.org/doi/full/10.1056/NEJMp2009405–
- https://www.nature.com/articles/d41586-020-01266-z
Eller min blog om emnet: https://akutmedicineren.dk/patientcentreret-ikke-patientstyret-del-2-tolarating-uncertainty/
En stor del af den aktuelle usikkerhed er fordi vi endnu ikke har hele billedet om COVID19. Men en måske større usikkerhed ligger i noget, der faktisk er reducerbart (Forudsigelig kommunikation og lederskab, ”psykologisk sikkerhed” på afdelingerne, åbenhed omkring fejlkultur etc – https://masteringintensivecare.libsyn.com/episode-52-safer-healthcare-through-human-factors-a-replay-episode-with-martin-bromiley) – dette kan fx være daglige opdateringer på særlige tidspunkter, så man ved, at man ikke misser dagens vigtige information.Når der konstant kommer nye guidelines er der nogle helt essentielle ting, der er vigtige:
- 1: Guidelines er før, som nu, nødt til at være guidene, og ikke være ”standard of care”, som man kan slås oveni hovedet af. Vi tror, at det meste, at det vi laver er høj-grad evidens, men det er ikke tilfældet (John Ioanidis: https://www.youtube.com/watch?v=N63skNtYaJw). Og særligt ikke nu (Jerome Hoffmann: https://www.youtube.com/watch?v=5DoORqZYYkY+ https://first10em.com/crappy-guidelines-and-covid-19/)
- 2: Vi må IKKE søge at reducere den ikke-reducerbare angst / usikkerhed ved pseudo-videnskab. Vi er nødt til at forholde os evidensbaserede, og tydeligt beskrive, når der forekommer tvivl (https://www.nejm.org/doi/full/10.1056/NEJMp2009405+ https://www.stemlynsblog.org/covid19-why-we-need-evidence-based-medicine-ebm-more-than-ever-in-a-pandemic-st-emlyns/)
- 3: Guidelines opdateres konstant (på et tidspunkt fik vi nye dagligt) – når stor mængde information dagligt skal processeres og anvendes, er det vigtigt, at den er let forståelig (såkaldt at man reducerer den cognitive load) https://www.stemlynsblog.org/daddy-what-did-you-do-in-the-covid-war/+ https://www.stemlynsblog.org/a-decade-of-education-theory-the-rise-and-rise-of-cognitive-science-of-learning/+ https://akutmedicineren.dk/laering-paa-akutafdelingen-del-1-laeringsteorier/)
- 4: Når guidelines opdateres konstant, må man være stærkt opmærksom på feedback fra dem, der anvender dem. Systemfejl forekommer lynhurtigt, hvis det ikke er dem, der sidder med patienterne, der laver guidelines (https://www.bmj.com/content/361/bmj.k2014)I har sikkert allerede nogle gode kilder for evidensbaseret opdatering.
Er man interesseret i en nøje granskning ved professorer i akutmedicin af den mest relevante COVID19 litteratur, kan jeg anbefaleSt emlyns journal club 1-5 https://www.stemlynsblog.org/covid19-journal-club-the-directors-cut-1-st-emlyns/
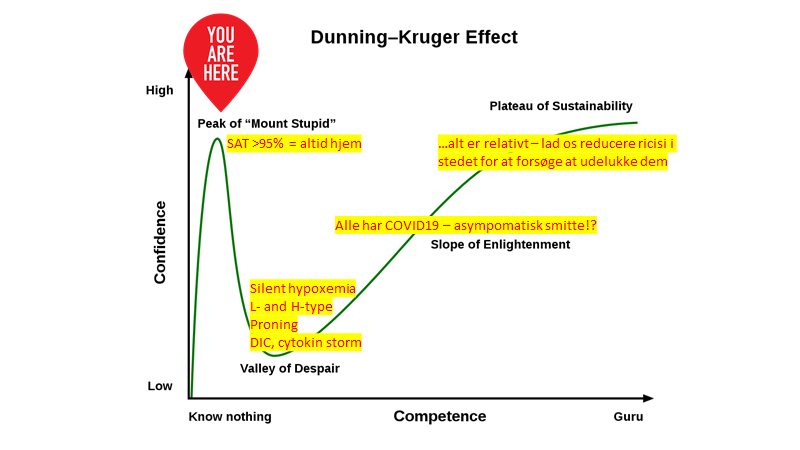
5: Hurtig PCR tests og afdelingsplacering: Et eksempel på, hvordan tilførsel af en ny test, kan vende op og ned på flowet, er indførelsen af den nye PCR test på mit hospital. Indførelsen skete 2 timer før en lang weekend, hvor der ikke var nogen at spørge ift procedurer (kl 15), midt i en kaotisk patient-inflow; med en diffus 1 side ”guideline” om brugen, der gav flere spørgsmål end svar.Vi stod på akutmodtagelsen tilbage med spørgsmål om- Hvad er den nye tests sensitivitet og specificitet? (kan den anvendes til rule out?)- Skal patienten nu vente på akutmodtagelsen indtil svaret er kommet (skulle tage 90-120 min)? Og såfremt det var negativt, hvad så? (vi var ikke trygge med at rule out COVID19 på denne nye test) Den kluntede implementering med manglende information, af vi der skulle anvende testen, skabte (unødig) stor usikkerhed i en ellers stabil dag på akutmodtagelsen.
Et helt nyt problem, der pludselig yderligere opstod var nemlig, at de afdelinger der tidligere kun tog sig af ”COVID-mistænkte patienter” (dvs i vente på svar på PCR testen der tidligere tog 12-24 timer), nægtede at tage COVID positive patienter fra akutmodtagelsen. De afdelinger, der tog COVID19 bekræftede patienter, var ikke vant at få patienter fra akutmodtagelsen, og var primært bemandede med ortopæd/kirurgerer, der var blevet vant til at patienten (intern) medicinsk stabiliseredes og observeredes i de 12-24 timer inden man sendte dem videre til dem. Resultatet blev således Crowding / access block. Trods masser af pladser på huset, så var det ikke ”de rigtige pladser”.For detaljer om denne slags fejlslået implementering og downstream store konsekvenser, se https://www.bmj.com/content/361/bmj.k2014
Vi føler der dog er et stærkt behov for at kunne afskrive mistanken, da pladserne på huset efterhånden behøves til de ”normale” patienter, der begynder at komme tilbage så småt.Lige nu er vi stadig usikre på, hvornår vi kan ”afskrive” COVID19 mistanken på patienter der enten tidligere har været positive, eller har haft symptomer på COVID19 men nu søger med noget andet.
Løsningen er indtil videre, at tager en hurtig PCR test, og ringer til vores infektionslæge og afkonsulterer alle cases. En pragmatisk løsning kunne i stedet være, at undlade at tale i dikotomier (positiv Vs negativ) og i stedet tale i sandsynlighed for smitte (hhv høj: hoste, feber og COVID19, moderat: fx hoste, COVID19 negativ og lav: snue eller andre mindre symptomer, COVID19 negativ testet).
Afdelingerne vil således ikke være ”COVID19 frie”, men COVID19-lav risiko (hvor minimal PPE kan bæres).
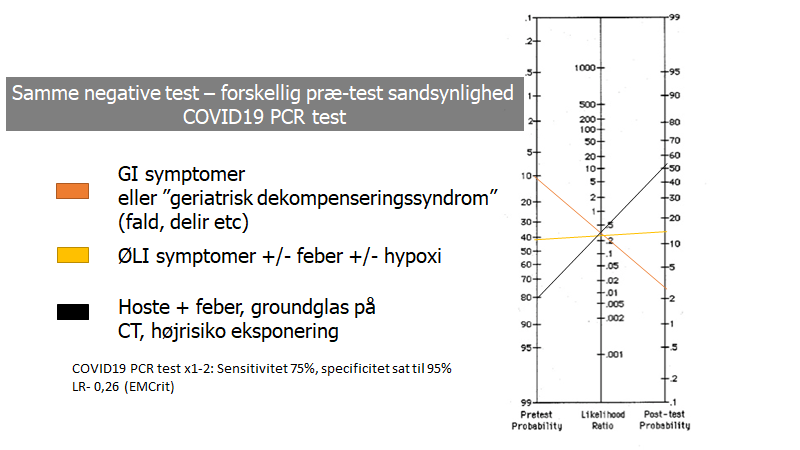
*(se billede med fagans nomogram): Et problem med at ”rule out” patienter med lav-prætest sandsynligheds symptomer er, at vi ikke ved om de har samme mængde virus i næsen, som dem med højrisiko symptomer. Således er det meget muligt, at testen er dårligere ved lav-risiko symptomer. Forhåbentligt er smitsomheden ligeså lavere – dette har vi mig bekendt dog ikke noget, der taler for endnu.
6: Test af personale: Vi er begyndt at teste personale med IgM og IgG-tests. Inden man begiver sig ud i dette, skal man vide, at visse afdelinger i Stockholm virker til at have 20% COVID19 positive personale (https://lakartidningen.se/aktuellt/nyheter/2020/04/en-av-fem-pa-danderyd-har-haft-covid-19/), og hvilke konsekvenser det vil have for arbejdsstyrken, hvis de potentielt skal i karantæne (jeg siger ikke, at de skal det, men at en plan må være til stede INDEN man begynder at teste, for håndteringen af positiv tests)
7: Det gør ondt at høre om kollegaer med COVID19 – og behandle dem:
Flere af mine kollegaer har fået COVID19, og været indlagte. Selvom de af forskellige grunde har været i højere risiko end jeg, har det været hårdt for vores gruppe, og til stor glæde, når de skrives ud i god behold.Vær opmærksom på, at du kan komme til at behandle din overlæge i morgen (https://www.stemlynsblog.org/covid-19-and-critical-care/ + https://bmjopen.bmj.com/content/6/1/e008507)
Mine egne råd til dette er:
– Meta-kommuniker: addreser elefanten i rummet – du er læge, jeg er læge. Jeg vil tale til dig som en normal patient, og du må sige til, hvis det bliver for simpelt (på den måde findes ingen faglig stolthed mellem jer, hvis overlæge-patienten, nu ikke skulle vide noget om netop det, de kommer ind med, men er for ”stolte” til at sige det). Dette giver en slags psykologisk sikkerhed
– Vær omhyggelig med at dele blodprøvesvar m.m, hvis de er interesserede (du er dog den, der tager ansvaret – ikke patienten. Men Shared Decision Making er i høj grad vigtigt, som i alle andre interaktioner)
– Spørg en kollega om planen, så I er flere om håndteringen (nævn evt ikke at det er overlæge initielt, hvis du vil have en objektiv bedømning)
Og få gerne en “work wife” eller “work husband” til at kunne gå med i social distancerings-mode og offloade / debriefe med. Sådan holder vi alle længere
https://www.hippoed.com/em/ercast/episode/theboilingpoint/theboilingpoint
8: Metaltræthed begynder at mærkes: Man begynder at mærke træthed pga de mange daglige ændringer, og de tunge system-problemer der kommer med det. I COVID19 tider udkrystaliseres mange af de problemer vi har været vant til at kæmpe med tidligere (kommunikation, feedback, guidelines etc), og forstærkes. For mig har det været som at lære et nyt sprog – man kommer hjem og er mere træt end man plejerPPE-pli bliver mindre, som flere og flere mener, at de enten har haft COVID19, eller er blevet ligeglade, hvis de får det. Således har jeg fanget mig selv, og flere af mine kollegaer gå ind til patienter uden udstyr (”det er jo ikke COVID”), der egentlig var betragtede som lav-moderat risiko for COVID19, hvor hurtig-testen kom tilbage positiv få minutter efter
9: Vores triage algoritme:

Dem vi slipper igennem triagen er lige nu fordi de har en eller flere af følgende afvigende vitalparametre:
– SAT <95% konsekvent, god kurve (evt pox-promenad)
– RF >20-22 og/eller højt work-of-breathing
– Puls >120 (uden feber) eller 130 (med feber)
– Tp>38
Såfremt patienten har gode parametre, vil vi stadig kigge nærmere på dem, såfremt vores kliniske gestalt (https://www.stemlynsblog.org/gestalt-st-emlyns/), eller anamnesen antyder, at de er højere risiko trods vitalparametrene Fx kigger vi også en eller flere af følgende:
-Dag 6-10 (højest risiko) / hurtig progressiv forværring
-Ressourcer hjemme / kan reagere ved forværring
-Bor på institution? (risiko for spredning)
-Mange risikofaktorer (DM2, fedme, hjerte- og lungesygdom, frailty / høj alder)
-Risiko for VTE
Mange af dem, får taget en COVID19-pakke, hvis vi føler de skal ligges ind:

10: Positive ting ved COVID19: Det er ikke rent negativt det hele – i højere grad en længe, taler vi om evidens, kildekritik, guidelines, systemfejl, arbejdsmiljø, psykologisk sikkerhed, usikkerhed- og fejlkultur, samt probabilistisk / bayeresisk tankegang, gestalt / expertise og mange af de andre enormt vigtige og desværre ofte glemte emner, som man kan kalde ”human factors” indenfor medicin. Jeg håber vi kan ride videre på bølgen, og skabe et endnu bedre sundhedssystem- og arbejdsmiljø for os alle, til mere udholdelige og mere tilfredsstillende karrierer – og bedre patientforløb.
Jeg har i snart 1 år været i gang med at lave en bog om emnet, “human factors”, som jeg forhåbnetligt kan færdiggøre under min barsel i år, og sende ud på akutmedicineren.dk gratis
Kærligst,
Peter
PS: Jeg håber, at I ikke kommer til at opleve en bølge når Danmark åbner op, og såfremt I gør, håber jeg den er håndterbar og forberedelserne står til måls med det pres der kommer


